Симптомы психосоматических заболеваний
Иногда врачи сталкиваются с ситуациями, когда не удается точно установить причину того или иного заболевания. Бывает, что никаких физиологичных предпосылок для развития заболевания нет, но болезнь прогрессирует.
Если медицинское обследование не может обнаружить физическую или органическую причину заболевания, или если заболевание является результатом таких эмоциональных состояний как гнев, тревога, депрессия, чувство вины, тогда болезнь классифицируется как психосоматическая.
Есть определенные сигналы того, что причина болезни лежит именно в области психологии:
- Частое повторение заболевания. Человек получает лечение согласно рекомендациям врача, но в итоге симптомы ненадолго исчезают и в скором времени появляются вновь. То есть, адекватное медикаментозное лечение не дает ожидаемого результата.
- Наличие психологической травмы или хронических стрессов. Если пациент знает, что у него был трудный период или что-то не так в личной жизни, лучше сразу обращаться и к терапевту, и к психотерапевту, что поможет скорее установить истинную причину заболевания и подобрать правильное лечение.
- Традиционное лечение не помогает — еще одна особенность психосоматического заболевания.
Лечение боли в левом подреберье
Лечебные мероприятия направлены в первую очередь на облегчение состояния пациента. Для устранения боли назначают спазмолитические, обезболивающие средства, в том числе наркотические, при необходимости делают новокаиновые блокады. С учетом установленного заболевания дальнейшая медикаментозная терапия может включать:
- Ферменты – для улучшения секреторной функции поджелудочной железы, нормализации пищеварения, устранения стеатореи. Чтобы восстановить микрофлору, ферменты комбинируют с пробиотиками.
- Антибиотики – показаны при бактериальных инфекциях, которые могут наблюдаться при увеличении селезенки, пневмонии, плеврите. Если спленомегалия связана с небактериальными причинами, показаны противовирусные, антипротозойные препараты.
- Нестероидные противовоспалительные средства. Действуют патогенетически, устраняя воспаление, и симтоматически, купируя боль. Но при язвенной болезни их применение не рекомендовано, так как они нарушают защиту слизистой.
- Ингибиторы протеаз – показаны больным с панкреатитом для нейтрализации действия ферментов, устранения боли.
Синдром Пайла хорошо поддается лечению с помощью физиотерапевтических процедур. Для устранения боли часто используют электрофорез с местными анестетиками. Для улучшения моторики кишечника, предотвращения запоров назначают УВЧ-терапию, ионофорез с прозерином. При межреберной невралгии хорошие результаты показывают магнитотерапия, рефлексотерапия, УВЧ.
При инфаркте, абсцессе, разрыве селезенки, некоторых осложнениях панкреатита необходима срочная помощь абдоминального хирурга. С учетом степени поражения органа может быть проведено иссечение отдельных участков органов либо их полное удаление. При небольших разрывах проводят сшивание ран.
При возникновении боли в левом подреберье не стоит самостоятельно пытаться поставить себе диагноз, сделать это может только врач. Длительное игнорирование симптома может стать причиной тяжелых последствий, а в некоторых ситуациях острая боль является признаком состояний, угрожающих жизни, например, разрыв селезенки.
Причины появления болей
Среди патологий, при которых встречаются абдоминальные боли, выделяют следующие группы:
- заболевания желудка, печени, тонкой и толстой кишки, а также других органов брюшной полости;
- нарушения работы и функционирования сердца, легких и других органов, которые находятся вне брюшной полости;
- системные нарушения (васкулиты, порфирии и др.).
Чаще встречается первая группа. К ней относят такие патологии, как острый аппендицит, дивертикулит, панкреатит, холецистит и другие заболевания.
Аппендицит
Аппендицит представляет собой воспаление червеобразного отростка. Встречается чаще в детском и подростковом возрасте. Ведущий симптом заболевания — это выраженная боль в правой подвздошной области, иногда около пупка.
Среди других клинических признаков аппендицита выделяют следующие:
- потеря аппетита;
- рвота;
- повышение температуры тела;
- ощущение вздутия живота.
При резких движениях и кашле болезненность в области живота усиливается. Пациенты занимают вынужденную позу на боку, ноги приведены к животу.
Как отличить аппендицит от других болей? При воспалении червеобразного отростка сначала пациент не предъявляет никаких жалоб. Болезненность при этом не имеет четкой локализации, выражена умеренно. При прогрессировании патологии боль по характеру тупая, ноющая.
Холецистит
Холецистит представляет собой воспалительное поражение стенок желчного пузыря. У женщин встречается чаще. В большинстве случаев патологический очаг развивается на фоне желчнокаменной болезни (ЖКБ).
Возникает заболевание внезапно. Сначала пациенты жалуются на боли в области правого подреберья. Иногда они могут иррадиировать в область ключицы или лопатки. Далее присоединяются такие симптомы, как тошнота и рвота, повышается температура тела.
Как отличить колики от аппендицита? При остром холецистите боли возникают чаще при погрешности в диете. По характеру они схваткообразные, очень интенсивные.
Другие заболевания
Резкий, выраженный и внезапный болевой синдром возникает при прободной язве желудка или двенадцатиперстной кишки. Среди других клинических симптомов выделяют:
- тошнота и рвота;
- задержка стула;
- метеоризм;
- повышение температуры тела.
При кишечной непроходимости беспокоит схваткообразная болезненность, наблюдается задержка стула и газов. Абдоминальная болезненность не имеет четкой локализации. Чаще диагностируется у пациентов 30–60 лет.
Чтобы понять как отличить боль живота от аппендицита рекомендуется посетить больницу и провести диагностику, которая позволит определить точный диагноз. Для проведения дифференциальной диагностики требуется проведение дополнительных лабораторных и инструментальных методов исследования. Связано это с тем, что аппендицит может иметь атипичную клиническую картину.
Симптомы желчнокаменной болезни
Классическими пациентами с ЖКБ являются женщины старше 40 лет, которые страдают ожирением и в прошлом перенесли роды. Однако сейчас специалисты проявляют большую настороженность в отношении молодых людей и даже детей с ожирением, так как они тоже могут страдать ЖКБ. Также патология может развиваться бессимптомно: камни диагностируются случайным образом. Острые симптомы желчнокаменной болезни в таком случае будут лишь при закупорке протока камнем или холецистите.
Основными клиническими формами ЖКБ принято считать воспаление и колику. Эти состояния могут осложняться билиарным панкреатитом и гнойным воспалением протоков.
Желчная колика
Другими словами – билиарная или печеночная. Является наиболее распространенным симптомом желчнокаменной болезни. Причиной развития колики является обструкция протока или шейки пузыря камнем. В результате закупорки растет внутрипузырное давление, возникает интенсивная боль. Классический вариант предполагает развитие приступа через 1-1,5 часа после приема жирной или жареной пищи. Часто обострения ЖКБ возникают после затяжных праздников и застолий: люди едят вредную, жирную пищу в больших количествах, потребляют алкоголь. Боль имеет постоянный, распирающий характер, быстро нарастает.
Камень может менять свое местоположение. Провоцировать его смещение может тряска в машине, наклоны и любая другая физическая нагрузка, повышение внутрибрюшного давления. Длительность болевого приступа может быть от 5-7 минут до нескольких часов. Боль локализуется в эпигастрии и правом подреберье. Она может иррадиировать в лопаточную, поясничную область, в правое плечо и т.д. На высоте боли нередко возникает рвота, после которой легче не становится. Некоторые пациенты жалуются на вегетативные нарушения – лабильность артериального давления, учащение пульса, тошноту и слабость, головокружение. Может повышаться температура тела.
Важно! Приступ печеночной колики купируется самопроизвольно, либо путем введения спазмолитических средств. Но при этом необходимо исключить необходимость оперативного вмешательства, поэтому больного часто оставляют под наблюдением в стационаре.
Острый холецистит
Если пациент испытывает симптомы колики при желчнокаменной болезни более шести часов подряд, следует исключить воспалительный процесс.
Пусковыми факторами холецистита является:
- повышенное давление внутри органа, что приводит к перерастягиванию стенки органа и ишемии;
- присоединение бактериальной инфекции.
Боль при остром воспалении обычно менее интенсивна, чем при приступе, но дольше по продолжительности. Частым симптомом у человека, страдающего желчнокаменной болезнью, является рвота. Появляется болезненность при пальпации живота в правых отделах. Температура поднимается до субфебрильных цифр (до 38 градусов). Как и при билиарном приступе, боль может отдавать в правую лопатку и плечевую область.
У пожилых людей инфекция чаще всего протекает в стертой форме. Это затрудняет ее диагностику, возникают трудности с назначением эффективного лечения. На фоне желчнокаменной болезни у них могут быть превалировать неспецифические симптомы. Среди них – снижение массы тела, общая слабость, лихорадка до 38 градусов, тошнота и рвота.
Если человек не предпринимает никаких действий, воспаление усугубляется, добавляются признаки раздражения брюшины:
- повышается интенсивность болевых ощущений;
- более отчетливо можно назвать место локализации боли;
- ухудшение состояния при глубоком дыхании и смене положения тела;
- признаки непроходимости кишечника (рвота, вздутие живота и задержка газов, проблемы со стулом и ослабление/отсутствие перистальтики).
Возможна высокая лихорадка вплоть до 40 градусов, хотя чаще она держится на уровне не более 38,5 градусов. При воспалении протоков, их обструкции камнем может возникнуть механическая желтуха.
Все пациенты при поступлении в стационар обязательно проходят обследование. В общем анализе крови для холецистита характерен лейкоцитоз со сдвигом влево, другие показатели обычно находится в пределах нормы. В биохимическом анализе крови при данной патологии повышается уровень билирубина и трансаминаз. Обследование также позволяет заподозрить те болезни, которые могут скрываться за симптомами желчнокаменной болезни. На одной лишь клинической картине диагноз не ставится.
Хирургические патологии желчного пузыря
К хирургическим патологиям желчного пузыря принадлежат:
- желчекаменная болезнь;
- холецистит;
- ксантогранулематозный холецистит
- полипы желчного пузыря;
- злокачественные опухоли.
Желчекаменная болезнь
Представляет собой формирование конкрементов (камней) внутри желчных протоков.
Симптомы
Обычно патология не вызывает симптомов, первые признаки возникают спустя несколько лет после начала камнеобразования. Единственным проявлением желчекаменной болезни в чистом виде являются желтуха и приступы печеночной колики, вызванной продвижением конкремента внутри желчных путей. Резкая боль возникает вследствие повышения давления в пузыре и протоках из-за их закупорки.
Лечение
Желчные камни могут удаляться лекарственным, ультразвуковым, лазерным методами, при помощи ретроградной холангиопанкреатографии, а также открытой или лапароскопической операции (холецистэктомии) по удалению пузыря вместе с конкрементами.
Холецистит
Холецистит – патология, характеризующаяся воспалительными реакциями в желчном пузыре. Нередко является осложнением желчекаменной болезни. По течению недуг может быть острым либо хроническим, а по наличию камней – калькулезным (присутствуют конкременты) или бескаменным.
Симптомы
При острой форме патологии возникают приступообразные боли участке правого подреберья, тошнота со рвотой, а также повышение t тела. Хроническая форма характеризуется тупыми болями и дискомфортными ощущениями в животе, усиливающимися после еды.
Лечение
Лечение может быть консервативным, однако болезнь часто рецидивирует, что требует применения холецистэктомии.
Ксантогранулематозный холецистит
Ксантогранулематозный холецистит – это довольно редкое заболевание желчного пузыря, характеризующееся образованием ксантомных гранулем (узелков) в его стенках. Точные причины и механизмы возникновения этого заболевания не изучены. Большинство ученых считают, что ксантогранулематозный холецистит вызывается инфекцией (грамотрицательной микрофлорой). Вследствие формирования гранулем в желчном пузыре возникают свищи и абсцессы различной величины.
Симптомы
Симптоматика ксантогранулематозного холецистита сходна с обычным холециститом. Возникает боль в участке правого подреберья, иррадиирущая в лопатку и плечо. Болевой синдром сопровождается отрыжкой, ощущением горечи во рту, рвотой. Часто пациентов тревожит субфебрильная температура с выраженным или легким ознобом.
Лечение
При ксантогранулематозном холецистите показана холецистэктомия. Выбор методики хирургического вмешательства, его объем варьируются зависимо от степени распространенности патологического процесса, а также наличия осложнений патологии.
Полипы желчного пузыря
Представляют собой наросты или патологические изменения, напоминающие наросты, которые образуются в стенке органа.
Симптомы
Большинство полипов не вызывают заметных симптомов. Они, как правило, обнаруживаются случайно во время выполнения УЗ-диагностики брюшной полости при других болезнях ЖКТ.
Лечение
Большинство полипов желчного пузыря доброкачественные и не требуют оперативного вмешательства. Лапароскопическая холецистэктомия проводится в следующих случаях:
- присутствуют клинические симптомы патологии;
- полипы диаметром более 10 мм;
- быстрорастущие полипы;
- пациент возрастом старше 50 лет;
- наличие конкрементов в пузыре (наряду с полипами);
- аномальные стенки пузыря по результатам УЗ-диагностики;
- злокачественные полипы (осуществляется открытая операция).
Рак желчного пузыря
Редкое злокачественное заболевание. На ранних стадиях оно обнаруживается редко, обычно опухоль выявляют на финальных стадиях развития, когда прогноз чрезвычайно плохой.
Симптомы
Злокачественное новообразование желчного пузыря не имеет специфической симптоматики. Оно может вызывать боли в животе, диспепсию, слабость, желтуху, тошноту, рвоту и др.
Лечение
Наиболее эффективная методика лечения – открытая холецистэктомия. В осложненных случаях удаляют vesica fellea и часть печени.
Диагностика
С жалобами на боли в левом подреберье люди чаще обращаются к терапевтам, обследование пациентов с абдоминальными проблемами проводит гастроэнтеролог, хирург. При необходимости больного направляют к другим специалистам: пульмонологу, кардиологу, онкологу и другим, при наличии подозрений на их патологии.

Для постановки точного диагноза врачи назначают ряд лабораторных, инструментальных исследований, какие именно методы необходимы, решают с учетом клинической ситуации:
- УЗИ брюшной полости – безопасный и высокоинформативный метод исследования, дает информацию о размерах, структуре, расположении органов, состоянии сосудов.
- Сцинтиграфия селезенки – радиоизотопный метод исследования, который назначают для изучения функциональной активности органа. По данным обследования определяют очаговые изменения в паренхиме.
- Рентгенография – по данным обзорного снимка обнаруживают увеличение, смещение органов, соседних структур, осложнения язвенной болезни, свободную жидкость в брюшной полости. Исследование рекомендовано также для исключения плеврита, пневмонии.
- Диагностическая лапароскопия. Если по результатам проведенных исследований возникают затруднения с постановкой диагноза, пациенту может быть проведен визуальный осмотр брюшной полости с помощью лапароскопа. Данным методом врачи обнаруживают кровотечения, разрывы органов, оценивают состояние органов.
Всем пациентам обязательно проводят лабораторную диагностику – общий, биохимический анализ крови, коагулограмму. При патологии легких берут анализ на мокроту, для оценки активности воспаления определяют острофазовые показатели.
Желчный пузырь – где находится и как болит?
Анатомически этот орган локализуется в области правого подреберья, под нижней поверхностью печени. Правое подреберья представляет собой анатомическую область тела человека, которая находится под нижним краем реберной дуги (верхний отдел живота). Появление болевых ощущений или дискомфорта этой области свидетельствует о различных патологических процессах печени или структурах гепатобилиарной системы. Такая боль может иметь различный характер, зависимо от патологического процесса, приведшего к ее развитию:
- Диффузная (распространенная) ноющая или распирающая боль – указывает на воспалительный процесс печени (гепатит) или наличие дегенеративно-дистрофических изменений в ней (гепатоз).
- Точечная (локальная) боль характеризует патологический процесс структур гепатобилиарной системы. Наиболее частой причиной ее появления является холецистит (воспалительный процесс с поражением желчного пузыря) или желчнокаменная болезнь (формирование нерастворимых конкрементов полости структур гепатобилиарной системы).
Для холецистита характерным является постоянное ощущение дискомфорта, локализующееся около правого подреберья, которое усиливается после приема жареной или жирной пищи. При наличии нерастворимых образований, болевые ощущения носят приступообразный характер и имеют название печеночная колика. Зависимо от того, как болит желчный пузырь, врач может заподозрить определенный патологический процесс и назначить соответствующие диагностические и терапевтические мероприятия.
Диагностика
Пациенты обычно жалуются на периодическую постпрандиальную (после еды) приходяще-уходящую боль.
При физикальном осмотре обнаруживается болезненность только в правом верхнем квадранте или в эпигастральной области. Вздутие живота и рикошетная болезненность встречаются реже.
При желчной колике нет лихорадки и обычно не наблюдается аномальных показателей жизненно важных функций. Это отличает ЖК от острого холецистита или холангита, последние проявляются гипертермией, тахикардией или даже гипотензией, если прогрессируют до септического шока.
Кожные покровы обычного цвета, склеры белые. При закупорке общего желчного протока из-за повышения уровня прямого билирубина может развиться желтуха. Если цвет кожи/глаз более темный, желтоватый, это предполагает более серьезную обструкцию и указывает на возможный холангит, а не на желчную колику.
Необходимые лабораторные тесты включают полный анализ крови и биохимический с тестами функции печени
Важно выполнить эти анализы, чтобы исключить более серьезную патологию желчного пузыря. При повышенном количестве лейкоцитов возникает подозрение на острый холецистит или холангит
Повышенные прямой билирубин, АСТ, АЛТ, ЩФ и ГГТ, указывают на серьезную закупорку общего желчного протока.
Неосложненная желчная колика не вызывает каких-либо лабораторных отклонений, если только не прогрессирует до холецистита, в этом случае может наблюдаться лейкоцитоз и высокое СОЭ.
Визуализирующие исследования:
- Ультразвуковое исследование брюшной полости. Рекомендуется в качестве первого метода обследования при подозрении на билиарную патологию. Выполняется быстро, дает полную картину состояния органов брюшной полости. Полезно для обнаружения конкрементов, определении острого или хронического холецистита и дискинезии желчевыводящих путей. Классические результаты УЗИ при желчной колике включают камни (размер может варьироваться) или тень конкрементов. Обнаружение перихолецистической жидкости, утолщение стенки (более 0,4 см) и растянутый желчный пузырь более характерны для острого холецистита.
- КТ брюшной полости. Менее чувствительна, чем УЗИ, для анализа камней в желчном пузыре. Тем не менее, назначается при неясных результатах, подозрении на онкологию.
- Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ). Используется для оценки состояния панкреатобилиарной системы (панкреатических протоков и желчного пузыря), наличия камней общего желчного протока. Назначается, если все другие методы визуализации сомнительны. ЭРХПГ также используется как метод лечения при холедохолитиазе.
Дифференциальный диагноз:
- гепатит;
- холангит;
- мезентериальная ишемия;
- панкреатит;
- почечные конкременты;
- вирусный или бактериальный гастроэнтерит;
- дискинезия желчевыводящих путей.
Какие симптомы при заболевании печени?
Мы уже достаточно подробно обсудили вопросы из серии «где болит печень» и «как болит печень». Симптомы у мужчин в большинстве случаев отмечаются после злоупотребления алкоголем. Мы прояснили ключевые нюансы, необходимые для понимания специфики возникновения болевых ощущений. Теперь перейдем к обсуждению не менее важных вопросов. Например, имеет смысл обсудить сопутствующие симптомы, которые проявляются при болях в печени:
- склеры приобретают желтый оттенок, что происходит по причине излишнего содержания в крови билирубина. Это частое проявление воспалительных процессов в печеночной ткани;
- язык обложен желтоватым или белым налетом, может иметь отпечатки зубов по бокам;
- при гепатитах моча темнеет. Среди медиков есть устойчивое выражение «моча цвета пива», которое отражает специфику изменения цвета лишь в самых общих чертах. Цвет будет темнеть в зависимости от степени тяжести гепатита;
- ряд психосоматических проявлений, таких как быстрая утомляемость, бессонница, раздражительность также может иметь место, когда поражается печень у людей;
- субфебрилитет или высокая лихорадка;
- «сосудистые звездочки».
Теперь более подробно рассмотрим заболевания, которые сопровождаются болевым синдромом в правом подреберье.
Холецистит
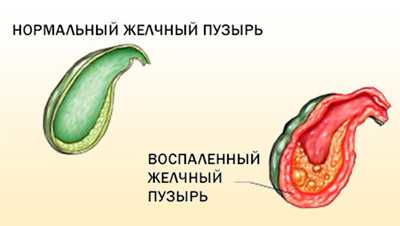 Возникновение воспалительного процесса в желчном пузыре может иметь острое течение или хроническую форму патологии. Застой желчи зачастую сопровождается панкреатитом, колитом, дуоденитом. Различают калькулезный, бескаменный вид болезни. Нарушение циркуляции желчи в большинстве случаев предрасполагает инфицированию пузыря, что поддерживает воспаление. При длительном холецистите повышается риск деформации пузыря, формирования свищевых ходов, а также появления спаек, которые приводят к кишечной дисфункции.
Возникновение воспалительного процесса в желчном пузыре может иметь острое течение или хроническую форму патологии. Застой желчи зачастую сопровождается панкреатитом, колитом, дуоденитом. Различают калькулезный, бескаменный вид болезни. Нарушение циркуляции желчи в большинстве случаев предрасполагает инфицированию пузыря, что поддерживает воспаление. При длительном холецистите повышается риск деформации пузыря, формирования свищевых ходов, а также появления спаек, которые приводят к кишечной дисфункции.
Среди предрасполагающих факторов стоит выделить:
- врожденные аномалии строения гепатобилиарной системы;
- нарушение обмена веществ (ожирение);
- неправильное питание (переедание, злоупотребление острыми, жареными, жирными блюдами);
- кишечных паразитов (лямблии);
- дискинезию желчевыводящих протоков;
- желчекаменную болезнь.
Симптоматически помимо болезненности в правом подреберье, которая усиливается после нарушения диеты, наблюдается:
- тошнота, рвота;
- кишечная дисфункция в виде диареи;
- снижение массы тела;
- горечь во рту;
- субфебрилитет.
При калькулезной форме боль протекает по типу колики (острая, схваткообразная). Болевые ощущения могут распространяться на лопаточную, поясничную зону, правую сторону грудной клетки.
К осложнениям относится холангит, гнойный холецистит, гепатит, а также перфорация пузыря.
Алкогольный гепатит
Прием алкогольных напитков сопровождается их распадом на гепатотоксичные вещества, которые в большом количестве поражают ткань печени. Кислородное голодание (гипоксия) гепатоцитов является причиной их массовой гибели. Длительно сохраняющееся воспаление приводит к необратимым последствиям.
Основная причина болезни — злоупотребление алкоголем. Сила поражающего действия и выраженность клинической симптоматики зависит от длительности алкоголизма, ежедневного объема и вида спиртных напитков.
При персистирующем течении возможно восстановление печеночной структуры после прекращения токсического влияния спиртного на организм. С наступлением прогрессирующей стадии небольшие очаги некроза предрасполагают развитию цирроза.
https://youtube.com/watch?v=aU1BtsujH6E
В симптомокомплекс входит:
- тошнота, рвота;
- тяжесть в правом подреберье;
- снижение массы тела;
- диарея;
- сильная слабость;
- «сосудистые звездочки»;
- покраснение ладоней;
- желтушность кожных покровов.
В ходе УЗИ визуализируется увеличенная печень с гладкими контурами. При циррозе она становится бугристой, может уменьшаться в размере. Также отмечается спленомегалия (увеличение селезенки).
В случае фульминантного течения ухудшение состояния происходит довольно быстро. На фоне выраженного геморрагического синдрома наблюдается декомпенсированная ренальная недостаточность, тяжелая дисфункция печени вплоть до печеночной комы.
Почему болит печень?
Учитывая многофункциональность печени, нужно понимать, что ее дисфункция чревата появлением не только местных симптомов, но ухудшением общего состояния. К числу функций следует отнести:
- дезинтоксикацию, ведь орган выводит промежуточные, конечные продукты обмена веществ;
- переваривание;
- накопление энергетических веществ;
- выработку, сохранение витаминов, белковых структур, гормональных веществ;
- контроль обмена жиров;
- синтез билирубина, продукцию желчи;
- утилизацию биологически активных веществ;
- депонирование крови.
Колющая боль в печени может возникать вследствие поражения, как самого органа, так и окружающих. Как распознать, что болит печень? Учитывая тот факт, что она расположена в правом подреберье, печеночная болезненность наблюдается справа от желудочной зоны.
Симптомы и лечение заболеваний у женщин и мужчин зависят от причины патологии.
От чего может болеть печень? У многих пациентов может возникать острая боль в печени, которая может быть обусловлена разными факторами. Чувство тяжести и болезненные ощущения находятся в правом подреберье, так как здесь располагается печень.
В каких случаях, и с какой стороны появляются болезненные ощущения? Дело в том, что этот орган не имеет нервных окончаний. Когда воспалительный процесс или онкообразования увеличивают размер органа, происходящие изменения сопровождаются растяжением фиброзной капсулы. Таким образом, возникают сильнейшие печеночные боли у взрослых.
Болезненность в печеночной зоне может возникать на поздней стадии болезни, что осложняет лечение патологии и ухудшает прогноз для жизни.
Боль в области печени может наблюдаться как на голодный желудок, так после еды и приема алкоголя. При острой или тупой точечной болезненности может болеть желчный пузырь и его протоки. Это вызвано такой патологией, как дискинезия желчных путей. При этой болезни нарушается нормальное выделение желчи, необходимой нашему организму для пищеварения и расщепления жиров. Чаще всего таким заболеванием страдают женщины, хотя и среди мужчин случаи дискинезии — не редкость. Заболевание может развиваться на фоне ряда факторов:
- нарушения гормонального фона;
- неправильного питания с преобладанием жирной, острой, копченой и сладкой пищи. В таком случае человек замечает, что ноет в правом подреберье;
- слишком больших пауз между приемами пищи. Часто бывает так, что человек привык легко завтракать, на работе слегка перебить аппетит кофе с печеньем, а вечером компенсировать все обильным ужином. Такой подход гарантирует наступление дискинезии желчных путей;
- паразитарных инвазий;
- частых нервных стрессов;
- приема гепатотоксичных препаратов;
- инфекционных заболеваний;
- злоупотребления алкоголем. В результате этого изменяется структура печени, развивается воспалительный процесс, который в последующем трансформируется в цирроз. Патология проявляется остро или длится в течение нескольких лет.
Что касается гепатитов, там, как мы уже выяснили, печень увеличена из-за воспаления, и сильные боли возникают сугубо из-за растяжения фиброзной оболочки. Получается, что когда болит печень, на самом деле болят желчный пузырь, протоки, фиброзная капсула. Как же понять, что болит печень (вернее, ее протоки и капсула?) Часто такие ощущения начинают проявляться после еды, а также при физической нагрузке (особенно при беге у детей и неподготовленных людей).
В каком месте и как болит печень? В правом подреберье отчетливо ощущается тяжелая, тянущая, иногда резкая боль в печени. Если она наблюдается постоянно, без провокации едой, физической нагрузкой, значит, есть большая вероятность возникновения острого или хронического воспалительного процесса.
Главные болезни и аномалии желчного пузыря
Среди дисфункций желчевыводящей системы многое связано со сбоем работы органа из-за несбалансированного приема пищи или редкого приема пищи.
Холелитиаз
Холелитиаз или камни в пузыре дополняются появлением сростков в грушевидном органе или протоков. Среди главных следствий появления ЖКБ называют лишний холестерин в содержании желчи, дискинезии органа, которая приводит к застою, желчную гипертензию из-за сбоя в оттоке желчи и инфекции.
Дискинезия желчных путей
Дискинезия или сбой в сокращении органа или протоков наблюдается из-за несбалансированного питания с долгими передышками между употреблением еды, а также при высоких нагрузках на ЦНС и психику, стрессах.
Холецистит
У 90% больных холециститом заболевание образуется одновременно с холелитиазом, при котором камни начинают беспокоить стенки грушевидного органа, увеличивают давление внутри органа, способствуют попаданию вредных микроорганизм внутрь, что провоцирует воспалительный процесс и некрозы.
Холангит
Острая и хроническая формы этого заболевания обусловлены воспалением желчных каналов. Обычно холангит появляется в качестве осложнения главной патологии, когда инфекция или травма при перемещении камней, операции провоцируют сужение, появление рубцов, замещение главной ткани путей фиброзной. При гнойной и бактериальной разновидности боль формируется в течение нескольких дней и при отсутствии должной терапии человек умирает.
Раковые опухоли в желчном пузыре
Рак этого органа в 86% случае появляется в качестве последствия хронических воспалений, которые поражают слизистую пузыря и его пути. Болезнь обусловлена ранним и скорым распространением метастаз ближние ткани и органы.

Симптомы холецистита
Различают острый и хронический холецистит.
Острый холецистит в большинстве случаев проявляется на фоне желчнокаменной болезни. Такая форма заболевания называется калькулёзным холециститом.
Хронический холецистит может развиться как самостоятельное заболевание, нередко оно начинается ещё в юношеском возрасте. Длительный воспалительный процесс в желчном пузыре приводит к изменению свойств желчи и образованию камней. А это значит, что всегда есть риск перехода заболевания в острую форму.
Симптомы острого холецистита
Приступы острого холецистита часто называют «печеночной коликой». Основные симптомы в этом случае следующие:
- сильная боль в правом подреберье. Боль носит приступообразный характер, продолжительность приступа — от нескольких минут до нескольких часов и даже дней. Боль начинается внезапно, часто ночью; сначала острая, потом слабеет, становится постоянной и тупой.
- сильная горечь во рту;
- тошнота, рвота. Приступ рвоты не приносит облегчения;
- повышение температуры. При развитии гнойной формы заболевания температура может подниматься до 38-39°C;
- могут наблюдаться пожелтение кожи и белков глаз, вздутие живота, запор.
Симптомы хронического холецистита
Хронический холецистит проявляется, прежде всего, тяжестью или болью в правом боку (в правом подреберье). Боль может отдавать в лопатку и руку, быть смещенной в область верхней части живота и левого подреберья. Такая боль обычно возникает после приёма тяжелой и жирной пищи, алкоголя или газированных напитков, в результате стресса, поднятия тяжестей или после тряской езды. Также могут наблюдаться:
- отсутствие аппетита;
- расстройство пищеварения;
- отрыжка с привкусом горечи;
- тошнота, иногда рвота;
- пожелтение кожи.
Воспалительные заболевания
Боль в ребрах иногда возникает при миозите межреберных мышц, который является следствием переохлаждения или перенапряжения. Боли неинтенсивные, тупые, усиливающиеся при резких движениях и глубоком вдохе. При пальпации определяется незначительное усиление болезненности, нерезко выраженный отек в межреберном промежутке.
При синдроме Титце отмечается болезненность в области одного или нескольких верхних ребер рядом с грудиной. Боли обычно односторонние, возникают остро либо нарастают постепенно, усиливаются при движениях, чихании, кашле, глубоком дыхании, иногда иррадиируют в плечо или руку. Болевой синдром может сохраняться в течение многих лет, склонен к волнообразному течению с чередованием ремиссий и обострений. Пальпация зоны воспаления резко болезненна, выявляется припухлость по ходу хрящевой части ребра.
Асептический периостит ребер обычно становится следствием ушиба. Сопровождается локальной постоянной умеренной ноющей болью, усиливающейся при пальпации, незначительным отеком. Симптомы обычно проходят в течение 5-7 дней. При гнойном периостите, возникающем на фоне воспалительных очагов, инфицированных ран мягких тканей грудной клетки, боли острые, интенсивные. Появляются внезапно, быстро усиливаются, становятся дергающими, распирающими, сопровождаются повышением температуры, ознобами.
Остеомиелит ребер диагностируется редко, развивается после открытых переломов, огнестрельных ранений, операций, гнойных поражений мягких тканей. Характеризуется быстрым нарастанием болевого синдрома на фоне лихорадки, ухудшения общего состояния, выделения обильного гнойного отделяемого или появления серого налета на дне раны. Боли пульсирующие, распирающие, уменьшаются после формирования свища. Пальпация зоны повреждения резко болезненна.
При плевритах болевой синдром формируется в плевральной полости, но может ошибочно истолковываться как болезненность в ребрах. Экссудативный плеврит проявляется разлитой тупой болью, которая сменяется ощущением тяжести в боку, одышкой, кашлем, повышением температуры. При сухом плеврите боли колющие, усиливаются при дыхании и движениях, ослабевают в положении на больном боку.
































