Что такое камни в желчном пузыре?
Желчны камни – плотные твердые кусочки, реально похожие на камни, располагающиеся в желчном пузыре. Камни могут быть маленькие как крошечные пылинки или такие же большие, как сам желчный пузырь. Большинство из них, однако, меньше 2,5 см и одного из двух основных видов (холестериновые или пигментные). Тип камней очень важен при лечении, так как холестериновые камни лучше поддаются лечению по сравнению с пигментными. Холестериновые камни встречаются примерно в 80% случаев в развитых странах. Пигментные камни составляют оставшиеся 20% случаев. Камни вызывают раздражение желчного пузыря и могут нарушать его нормальную работу. Если камни выталкиваются из желчного пузыря, они могут вызывать нарушение его опорожнения и различные осложнения со стороны печени и поджелудочной железы.
Признаки и симптомы патологии
Желчнокаменная болезнь может достаточно долгое время не давать о себе знать. На первых стадиях обычно она протекает бессимптомно и никак не тревожит человека. Когда камни начнут увеличиваться в размерах, начнут появляться первые симптомы, которые должны насторожить человека.
К первым признакам развития болезни относят:
чувство тяжести в желудке после приема еды;
рвота и тошнота;
легкое пожелтение кожи.
Такие процессы негативно отражаются на работе ЖКТ.
К самым часто встречаемым симптомам относят:
Болевые ощущения в правом подреберье. Появляются приступы, которые могут продолжаться несколько минут или часов. Боль может проявляться по-разному. Если человеку не станет лучше через 5-6 часов, то могут начаться осложнения.
Высокая температура. Является предвестником появления сопутствующей патологии – холецистита. При активных воспалительных процессах в кровь выбрасывается много вредных веществ, что приводит к лихорадке. Температура обычно поднимается до 38 градусов.
Появление желтухи. При продолжительном застойном процессе появляется желтуха. У светлокожих людей этот симптом проявляется более заметно.
Симптомы холедохолитиаза
Болезнь протекает бессимптомно до тех пор, пока камни свободно эвакуируются через 12-перстную кишку и кишечник. Выраженная симптоматика возникает при закрытии просвета общего желчного протока. Она схожа с признаками холецестита:
интенсивная боль в правом подреберье, отдающая в спину. При закупорке области фатерова сосочка (места, где протоки от желчного пузыря и поджелудочной железы впадают в 12-перстную кишку) переходит в опоясывающую. Тянущая, ноющая, тупая, иногда резкая;
- то усиливающаяся, то уменьшающаяся желтушность слизистых и кожи. Первое пожелтение приходит через 10-12 часов от начала боли;
- кал светло-желтого или белого цвета;
- темная коричневая моча;
- может повышаться температура тела.
Боль утихает, когда камень проходит в 12-перстную кишку и восстанавливается ток желчи. При миграции следующего конкремента вся картина будет повторяться. Состояние усугубляется, если началось воспаление.
Факторы риска развития желчнокаменной болезни
Клинические наблюдения показывают, что холелитиаз чаще встречается у людей с ожирением, особенно в случае длительного ожирения. Если масса тела превышает нормальную массу на 10-20% в возрасте от 14 до 20 лет, то риск образования камней в более позднем возрасте увеличивается в несколько раз.
Важный элемент — распределение жировой ткани – риск увеличивается при абдоминальном или висцеральном ожирении.
Факторы риска развития желчекаменной болезни
Желчь людей с ожирением более насыщена холестерином, чем при нормальной массе тела, так как у них повышается синтез холестерина в печени и снижается синтез желчных кислот. Это связано с повышенной активностью гидроксиметилглутарил-КоА-редуктазы, фермента, ответственного за синтез холестерина из ацетата, и, таким образом, больше холестерина выводится с желчью. Активность этого фермента зависит от диеты, вызывающей избыточный вес и от повышенного уровня инсулина, наблюдаемого у людей с ожирением, особенно с висцеральным типом.
Важность правильного питания в этиопатогенезе желчнокаменной болезни, адаптированного к реальным потребностям организма, также подтверждается тем фактом, что отложения холестерина также образуются у быстрохудеющих людей. Холестериновый микролитиаз диагностируется, например, у людей с ожирением, получающих низкокалорийную диету или парентеральное питание более 2 недель
Низкокалорийные диеты, приводящие к быстрой потере веса, связаны с желчнокаменной болезнью из-за нарушения опорожнения желчного пузыря из-за снижения секреции холецистокинина, что приводит к длительному холестазу. Это явление можно нейтрализовать, добавив в состав блюд небольшое количество жиров. Это связано с тем, что пики высвобождения холецистокинина происходят после приема пищи с высоким содержанием жиров.
Существуют метаболические заболевания, способствующие образованию камней, чего можно было бы избежать при правильном образе жизни и питании. Это нарушения углеводного обмена, сахарный диабет II типа, приводящий к развитию диабетической невропатии связанной с нарушением сократительной способности желчного пузыря.
Плохо контролируемые нарушения углеводного обмена, вызванные несоблюдением диеты, употреблением высококалорийных продуктов, содержащих простые сахара или чрезмерное количество сложных углеводов, периодически приводят к значительной гипергликемии. Это состояние снижает силу сокращения желчного пузыря и эвакуацию из него желчи, несмотря на должным образом секретируемый холецистокинин.
Это связано со снижением тонизирующего действия холинергической системы на гладкую мускулатуру желчного пузыря. В результате происходит задержка желчи в желчном пузыре, поскольку опорожнение желчного пузыря во время еды, обычно составляющее до 30% от его объема, ограничено. Следовательно, запас солей желчных кислот в печени и кишечнике уменьшается, что делает желчь более насыщенной холестерином.
Люди с избыточным весом, ожирением, особенно абдоминальным, и употребляющие продукты, содержащие большое количество животных жиров, страдают нарушениями липидного обмена. Гипертриглицеридемия способствует образованию литогенной желчи за счет увеличения активности гидроксиметилглутарил-КоА-редуктазы.
Основная проблема — чрезмерное питание с избытком калорий и жиров, особенно животного происхождения, рафинированных углеводов, мяса и мясных продуктов, с меньшим потреблением крахмалистых продуктов и растительной клетчатки.
Камни в желчном пузыре чаще встречаются у женщин, что связано с влиянием половых гормонов на перенасыщение желчи холестерином и ослабление моторики желчного пузыря. Образование камней может быть связано с гормональной контрацепцией, многочисленными беременностями – каждая последующая беременность увеличивает риск желчнокаменной болезни на 2%, а также гормональной терапией, применяемой в период постменопаузы.
Заболеваемость увеличивается с возрастом как у женщин, так и у мужчин. Хотя количество выделяемого холецистокинина не уменьшается, чувствительность мышечных волокон стенки желчного пузыря к холецистокинину намного слабее.
Серьезные проявления желчнокаменной болезни
Это могут быть сильные боли в верхних отделах живота, которые сопровождаются тошнотой и рвотой, не приносящей облегчения (желчная или печеночная колика).
К вышеописанным симптомам могут добавиться: желтуха (слизистые и кожные покровы окрашиваются в желтый цвет), зуд, смена цвета мочи на более темный, осветление кала (закупорка камнем общего желчного протока — самое распространенное осложнение желчной колики)
Если Вы испытываете эти симптомы, можно с высокой вероятностью предположить: желчнокаменная болезнь на запущенной стадии.
Описанные осложнения требуют оперативного вмешательства, т.к. приводят к летальному исходу.
К сожалению, некоторые негативные последствия заболевания останутся на всю жизнь — даже, если Вам окажут самую высококачественную медицинскую помощь. После проведения операции по удалению желчного пузыря (холецистэктомии) примерно у половины пациентов отмечается сохранении боли, тошноты и других неприятных симптомов. Это состояние называется постхолецистэктомический синдром (ПХЭС), найти причину развития которого — задача гастроэнтеролога и врача ультразвуковой диагностики. Для решения этой задачи применяется УЗ-метод — динамическая эхо-холедохография (УЗИ желчных протоков).
Осложнения желчнокаменной болезни
Часто больные знают о том, что у них в желчном пузыре есть камни. Однако, если камни не проявляются какими-либо симптомами, либо эти симптомы появляются редко и не влияют на качество жизни, больные предпочитают не обращать на это внимания.
Если не обращать на это внимания, первый же приступ желчной колики может привести к очень серьезным осложнениям:
- Механическая желтуха — камни из желчного пузыря попадают в протоки и препятствуют поступлению желчи в двенадцатиперстную кишку. Сопровождается острыми, мучительными болями в верхних отделах живота, пожелтением глаз и кожных покровов, потемнением мочи, осветлением кала. Это состояние опасно тем, что возникает застой желчи в системе внутрипеченочных и внепеченочных желчевыводящих протоках. На этом фоне поражается печень, и начинают разрушаться ее клетки (развивается гепатит). Если застой желчи продолжается в течение длительного времени, то это приводит к нарушению функции печени и впоследствии к печеночной недостаточности.
- Холедохолитиаз — образование камней в желчевыводящих протоках или попадание их в протоки из желчного пузыря. Часто встречающееся осложнение, сопровождается усилением болевого синдрома, тошнотой, рвотой, не приносящей облегчения.
Желчная колика сопровождается состоянием:
- Билиарный панкреатит. Проток поджелудочной железы, по которому идет выделение ферментов, соединяется с общим желчным протоком и они вместе, через одно отверстие (большой дуоденальный сосочек), впадают в двенадцатиперстную кишку. Попадание камней в общий желчный проток ниже уровня впадения панкреатического протока сопровождается возникновением воспаления поджелудочной железы.
- Стенозирующий паппилит. Это рубцовое сужение большого дуоденального сосочка, чаще всего возникающее на фоне его травматизации мелкими камнями, проходящими через него. Развитие такого осложнения сопровождается выраженной симптоматикой: частыми болевыми приступами, возможно развитие желтухи, панкреатита, воспаления желчного пузыря и желчных протоков.
- Холангит. Это воспаление общего желчного протока. При этом ко всей вышеописанной симптоматике присоединяется интоксикация и лихорадка.
- Холецистит. Воспаление желчного пузыря. Наиболее часто возникающее осложнение. Сопровождается острыми болями, тошнотой, рвотой, лихорадкой, интоксикацией
Симптомы желчнокаменной болезни
Классическими пациентами с ЖКБ являются женщины старше 40 лет, которые страдают ожирением и в прошлом перенесли роды. Однако сейчас специалисты проявляют большую настороженность в отношении молодых людей и даже детей с ожирением, так как они тоже могут страдать ЖКБ. Также патология может развиваться бессимптомно: камни диагностируются случайным образом. Острые симптомы желчнокаменной болезни в таком случае будут лишь при закупорке протока камнем или холецистите.
Основными клиническими формами ЖКБ принято считать воспаление и колику. Эти состояния могут осложняться билиарным панкреатитом и гнойным воспалением протоков.
Желчная колика
Другими словами – билиарная или печеночная. Является наиболее распространенным симптомом желчнокаменной болезни. Причиной развития колики является обструкция протока или шейки пузыря камнем. В результате закупорки растет внутрипузырное давление, возникает интенсивная боль. Классический вариант предполагает развитие приступа через 1-1,5 часа после приема жирной или жареной пищи. Часто обострения ЖКБ возникают после затяжных праздников и застолий: люди едят вредную, жирную пищу в больших количествах, потребляют алкоголь. Боль имеет постоянный, распирающий характер, быстро нарастает.
Камень может менять свое местоположение. Провоцировать его смещение может тряска в машине, наклоны и любая другая физическая нагрузка, повышение внутрибрюшного давления. Длительность болевого приступа может быть от 5-7 минут до нескольких часов. Боль локализуется в эпигастрии и правом подреберье. Она может иррадиировать в лопаточную, поясничную область, в правое плечо и т.д. На высоте боли нередко возникает рвота, после которой легче не становится. Некоторые пациенты жалуются на вегетативные нарушения – лабильность артериального давления, учащение пульса, тошноту и слабость, головокружение. Может повышаться температура тела.
Важно! Приступ печеночной колики купируется самопроизвольно, либо путем введения спазмолитических средств. Но при этом необходимо исключить необходимость оперативного вмешательства, поэтому больного часто оставляют под наблюдением в стационаре.
Острый холецистит
Если пациент испытывает симптомы колики при желчнокаменной болезни более шести часов подряд, следует исключить воспалительный процесс.
Пусковыми факторами холецистита является:
- повышенное давление внутри органа, что приводит к перерастягиванию стенки органа и ишемии;
- присоединение бактериальной инфекции.
Боль при остром воспалении обычно менее интенсивна, чем при приступе, но дольше по продолжительности. Частым симптомом у человека, страдающего желчнокаменной болезнью, является рвота. Появляется болезненность при пальпации живота в правых отделах. Температура поднимается до субфебрильных цифр (до 38 градусов). Как и при билиарном приступе, боль может отдавать в правую лопатку и плечевую область.
У пожилых людей инфекция чаще всего протекает в стертой форме. Это затрудняет ее диагностику, возникают трудности с назначением эффективного лечения. На фоне желчнокаменной болезни у них могут быть превалировать неспецифические симптомы. Среди них – снижение массы тела, общая слабость, лихорадка до 38 градусов, тошнота и рвота.
Если человек не предпринимает никаких действий, воспаление усугубляется, добавляются признаки раздражения брюшины:
- повышается интенсивность болевых ощущений;
- более отчетливо можно назвать место локализации боли;
- ухудшение состояния при глубоком дыхании и смене положения тела;
- признаки непроходимости кишечника (рвота, вздутие живота и задержка газов, проблемы со стулом и ослабление/отсутствие перистальтики).
Возможна высокая лихорадка вплоть до 40 градусов, хотя чаще она держится на уровне не более 38,5 градусов. При воспалении протоков, их обструкции камнем может возникнуть механическая желтуха.
Все пациенты при поступлении в стационар обязательно проходят обследование. В общем анализе крови для холецистита характерен лейкоцитоз со сдвигом влево, другие показатели обычно находится в пределах нормы. В биохимическом анализе крови при данной патологии повышается уровень билирубина и трансаминаз. Обследование также позволяет заподозрить те болезни, которые могут скрываться за симптомами желчнокаменной болезни. На одной лишь клинической картине диагноз не ставится.
Причины возникновения заболевания
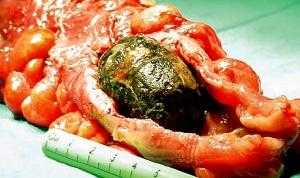
Камни в желчном пузыре могут достигать значительных размеров
Камни в желчном пузыре формируются из плотных частиц желчи. Большинство из них состоит из холестерина, билирубина и солей кальция. Эти образования препятствуют нормально выводу желчи из пузыря, тем самым нарушая его функционирование. До тех пор, пока камни не попадают в протоку, человек может и не знать, что он страдает от желчекаменной болезни. Данное заболевание может быть спровоцировано множеством факторов, к которым относятся:
- наследственность
- неправильное питание
- перегиб желчного пузыря
- малоподвижный образ жизни
- беременность
- гормональная контрацепция
- повышенный уровень холестерина в крови
- нарушения обмена веществ
- операции на ЖКТ
- воспалительные заболевания желчного пузыря
Наследственность
Если кто-то из родных болеет или болел желчекаменной болезнью, то велика вероятность того, что склонность к нему может передаться по наследству. Причиной этому то, что по наследству может передаться специфичность обмена веществ, которая напрямую влияет на возникновение камней в желчном пузыре.
Неправильное питание
Отсутствие регулярности в приемах пищи, и другие нарушения рациона могут отрицательно повлиять на работу желчного пузыря. Например, из-за голодания в желчном пузыре может собираться большое количество желчи, а из-за переедания возникает увеличение размеров желудка, который давит на желчный пузырь, тем самым нарушая его функционирование.
Перегиб желчного пузыря
В некоторых случаях переполненный желчный пузырь может сдавливаться, из-за чего появляются так называемые его перегибы. Эти перегибы нарушают здоровый отток желчи, вследствие чего возрастает риск появления камней в органе.
Малоподвижный образ жизни
Из-за сидячего образа жизни в желчном пузыре возникает застой желчи. Чтобы этого избежать, необходимо больше двигаться и периодически заниматься различными физическими упражнениями.
Беременность

Боль как один из симптомов жеолчекаменной болезни
Гормональные отклонения, которые сопровождают беременность, могут повлиять на функционирование желчного пузыря и спровоцировать возникновение желчекаменной болезни.
Гормональная контрацепция
Некоторые виды противозачаточных могут привести к росту вероятности образования камней в желчном пузыре. Поэтому желательно предварительно консультироваться с гинекологом, прежде чем начинать прием гормональных средств контрацепции.
Повышение уровня холестерина в крови
Холестерин является одним из компонентов, который есть в составе камней. По этой причине с ростом его концентрации в крови, увеличивается и вероятность возникновения новых камней в желчном пузыре, либо увеличение камней, которые уже есть.
Нарушение обмена веществ
Различные отклонения в обмене веществ, например ожирение или диабет, увеличивают риск развития болезни.
Перенесенные операции на ЖКТ. В результате этих операций может образоваться спаечный процесс, который приводит к нарушению желчевыводящей функции желчного пузыря.
Воспалительные заболевания желчного пузыря
Любые заболевания органа могут привести к нарушению оттока желчи, из-за чего возрастает риск развития желчекаменной болезни. Существует немало причин для возникновения желчекаменной болезни. К основным из них относится наследственная предрасположенность. Остальные причины зависят от образа жизни человека: его активности, правильности питания и других особенностей.
Диагностика заболевания
Диагноз ставится на основании врачебного осмотра; анамнеза, собранного путем опроса и изучения медицинской документации о ранее проводимых операциях и манипуляциях; лабораторной диагностики; инструментальных исследований.
По результатам лабораторной диагностики можно судить о стадии заболевания, наличии или отсутствии воспалительного процесса, поражении поджелудочной железы и так далее.
К инструментальным относятся следующие методы:
- ультразвуковое исследование (УЗИ) органов брюшной полости – проводится через кожу живота;
- МРТ-холангиография. На компьютерном томографе просматриваются все протоки, расположение и размеры камней;
- компьютерная томография (КТ) позволяет увидеть новообразования или другие органические внешние причины сужения протоков;
- видеодоуденоскопия позволяет детально обследовать область фатерова сосочка.
- Способ инструментального обследования выбирает врач в зависимости от состояния больного, симптоматики и истории болезни.
Осложнения желчнокаменной болезни
Длительное течение желчнокаменной болезни и, как следствие, закупорка пузырного протока приводит к таким осложнениям, как гидроцеле и холецистит.
Холецистит проявляется в основном высокой температурой, ознобом и высоким содержанием лейкоцитов. Кроме того, пациенты часто испытывают боль в правой верхней части живота, которая усиливается при глубоком вдохе и давлении.
Что касается осложнения гидроцеле — это увеличенный желчный пузырь, вздутый и заполненный слизью внутри. Он проявляется типичными недугами, связанными с воспалениями, то есть температурой и ознобом.
 Озноб
Озноб
Лечение жёлчекаменной болезни
Лечение жёлчекаменной болезни только хирургическое. Консервативное лечение, прием жёлчегонных препаратов способствует миграции конкрементов из жёлчного пузыря в общий жёлчный проток и может вызвать острый билиарный панкреатит и механическую желтуху.
В зависимости от доступа и используемого оборудования холецистэктомия может быть выполнена открытым способом, лапароскопическим – через проколы в передней брюшной стенке и роботическим методом с использованием аппарата DaVinci. Каждый метод имеет свои показания и ограничения.
Холецистэктомия из открытого доступа, данный вид оперативного вмешательства показан при наличии противопоказаний для выполнения лапароскопической холецистэктомии. Такие, как тяжелая сердечно-сосудистая или дыхательная недостаточность, спаечная абдоминальная болезнь, наличие внутренних билиодигестивных свищей, синдрома Мириззи.
Лапароскопическая холецистэктомия является золотым стандартом в лечении жёлчекаменной болезни. Этот метод малотравматичен, обеспечивает отличную визуализацию и функциональность. Современное высокотехнологичное оборудование позволяет снизить риск интраоперационных осложнений.
Одним из вариантов лапароскопической операции является роботическая холецистэктомия с использованием аппарата DaVinci. Позволяет с ювелирной точностью произвести выделение внепеченочных жёлчевыводящих путей, тем самым обезопасив пациента от грозного осложнения – пересечения общего жёлчного протока.
Особые категории пациентов
Особое внимание требуется пациентам пожилого и старческого возраста. Множество сопутствующих заболеваний могут стать причиной отказа от планового хирургического лечения в пользу хирургического лечения «по жизненным показаниям» в других клиниках
В нашей клинике накоплен большой опыт оказания помощи пациентам старшей возрастной группы. После предоперационного обследования и подготовки пожилые пациенты могут рассчитывать на выполнение хирургического пособия.
Повышенного внимания требуют пациенты, страдающие сахарным диабетом с высоким индексом массы тела. На фоне сахарного диабета значительно снижены репаративные возможности организма, что наряду с выраженным болевым синдром и длительным постельным режимом может привести к ряду нежелательных осложнений.
У обеих групп пациентов лапароскопическая холецистэктомия является операцией выбора, т.к. малоинвазивный доступ позволяет значительно снизить хирургическую травму, значительно ускорить процесс активизации пациента. Как правило, вставать с кровати можно через 3-4 часа после операции. Благодаря ранней активации значительно снижается риск развития сердечно-сосудистых осложнений, спаечной абдоминальной болезни. Использование специальных удлиненных инструментов позволяет выполнять лапароскопическую операцию пациентам с индексом массы тела более 40 кг/м.
Как выполняется лапароскопическая холецистэктомия?
На фотографиях подробно показаны этапы лапароскопической холецистэктомии.
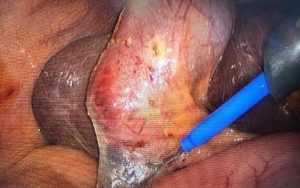
На снимке запечатлен этап мобилизации шейки жёлчного пузыря, выделения ее из сращений с двенадцатиперстной кишкой.
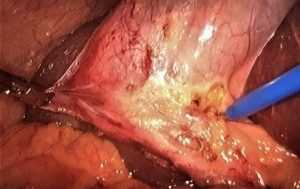
На этом снимке, при помощи лапароскопического инструмента вскрыта брюшина в области шейки жёлчного пузыря и выполняется мобилизация пузырного протока.
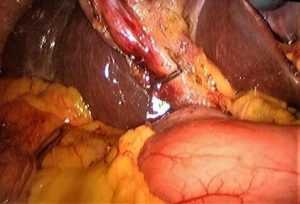
На этом снимке выделен пузырный проток и на него наложена клипса.
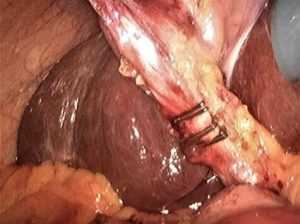
После наложения двух клипс на остающуюся часть пузырного протока и одной на уходящую, можно выполнять его пересечении.
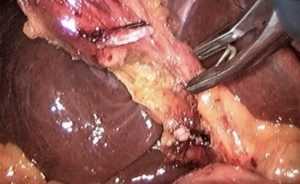
После пересечения пузырного протока выполняется выделение и клипирования пузырной артерии.
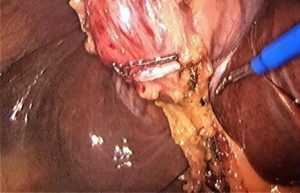
Теперь, когда пузырная артерия пересечена, остается только отделить жёлчный пузырь от ложа и извлечь из брюшной полости.
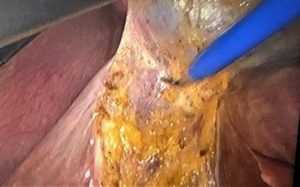
На этом снимке показано отделение жёлчного пузыря от ложа в области шейки. Кажущаяся простота выполнения требует очень аккуратной работы, чтобы избежать повреждения печени.
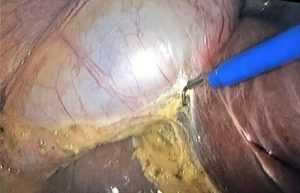
Финальный этап операции. Жёлчный пузырь отделяется от ложа и извлекается из брюшной полости.
Как будет проходить период восстановления?
Период восстановления зависит от того, каким образом была проведен операция.
Лапароскопическая
Вероятно, можно будет покинуть больницу в этот же день или на следующий день после операции. Несмотря на небольшие разрезы снаружи, операция внутри была такая же как и полостная. Поэтому доктор будет рекомендовать отдых и ограничение физической нагрузки, поднятия тяжестей, спорт, плавание как минимум неделю.
Полостная операция
Вероятно, придется пробыть в больнице 1 или 2 дня. За это время лучшим будет по возможности начать ходить, делать дыхательную гимнастику. После этого выписывают домой с ограничением физической нагрузки, поднятия тяжестей, спорта, плавания не менее чем несколько недель.
Если при операции использовались наркотические средства для снятия болей, возможно, после операции будет небольшая задержка стула. Могут появиться лихорадка или озноб, покраснение области вокруг разрезов и швов, тошнота и рвота, спазмы и боли в животе, вздутие живота, пожелтение кожи. При появлении симптомов после операции необходимо сообщить о них врачу.

































