Постхолецистэктомический синдром (ПХЭС)
Отдаленные последствия холецистэктомии – это так называемый постхолецистэктомический синдром (ПХЭС).
Исходя из определения, ПХЭС – это любые проблемы с желудочно-кишечным трактом после удаления желчного пузыря. Таким образом под это понятие можно подогнать довольно много заболеваний, часть из которых (и, надо сказать, большая часть) к операции не имеют никакого отношения.
Что же может служить причиной ПХЭС?
-
Заболевания других органов: гастроэзофагеальная рефлюксная болезнь (ГЭРБ), язва желудка или 12-перстной кишки, синдром раздраженной кишки, хронический панкреатит, гепатит, мезентериальная ишемия, дивертикулярная болезнь толстой кишки, межреберная невралгия, ишемическая болезнь сердца и ряд других заболеваний. Почему же эти заболевания относят к постхолецистэктомическому синдрому? Чаще всего это происходит следующим образом: пациент приходит к врачу с жалобами, которые обусловлены, например, язвенной болезнью 12-перстной кишки (ноющие боли в верхних отделах живота). При УЗИ находят камни в желчном пузыре – и выполняют его удаление. После операции симптомы как были, так и есть – язва ведь никуда не делась. Но теперь, когда пациент приходит к гастроэнтерологу, он называет это «постхолецистэктомическим синдромом» — ведь желчный пузырь удален. Детально разбираться с причинами болей у врача поликлиники зачастую нет ни времени, ни желания. Отсюда и большое количество ПХЭС, достигающее, по данным различных исследований 5-30%. Истинный постхолецистэктомический синдром при этом составляет не более 10%, а в нашей практике — значительно меньше (потому, что мы не оперируем, когда этого делать не надо, и ищем истинную причину болей до операции, а не после).
Вместе с тем нельзя забывать, что после холецистэктомии действительно изменяются физиологическое взаимодействие органов желудочно-кишечного тракта, нервная и гуморальная регуляция их работы. И это может приводить к увеличению частоты развития, например, гастрита или гастроэзофагеального рефлюкса. -
Истинный постхолецистэктомический синдром, то есть заболевания, которые связаны с желчевыводящей системой:
- Стриктуры (сужения) общего желчного протока, подтекание желчи в брюшную полость, хроническая билома (скопление желчи) или абсцесс подпеченочного пространства, «забытые» камни общего желчного протока, оставленный длинный пузырный проток и оставленные в брюшной полости камни при разрыве желчного пузыря во время операции, также приводящие к формированию абсцессов в послеоперационном периоде.
- Все эти проблемы – следствие технических или тактических ошибок хирурга во время операции или до нее (недостаточное обследование на предмет наличия камней в общем желчном протоке, например). Избежать (или по крайней мере свести риск их появления к минимуму) можно только одним способом – тщательная предоперационная оценка клинической ситуации и неукоснительное соблюдение принципов «безопасной холецистэктомии».
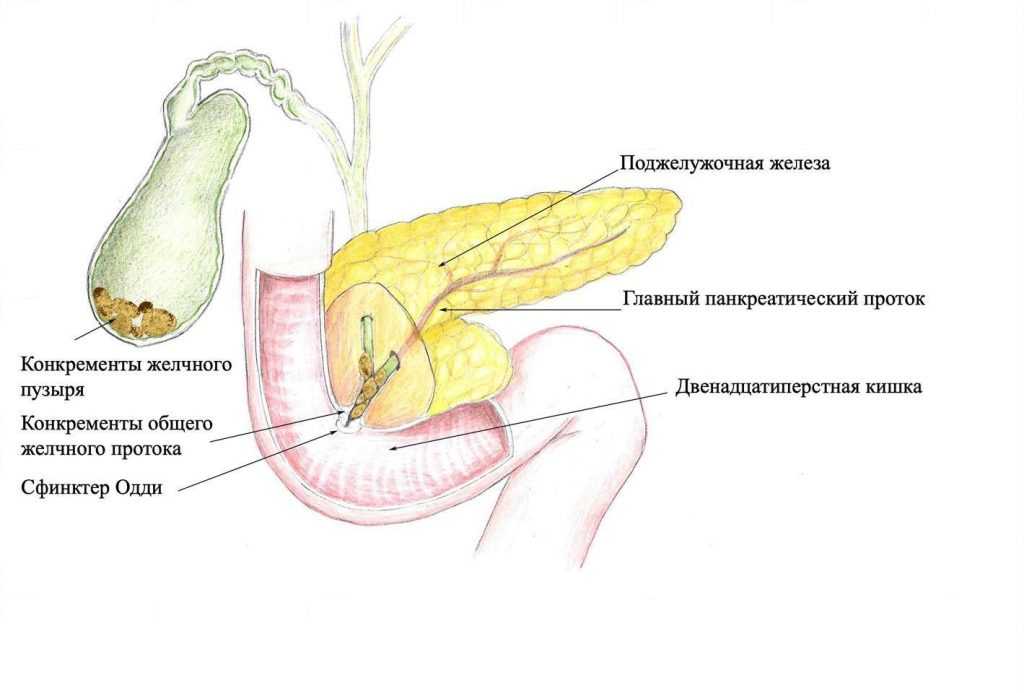
- Дисфункция сфинктера Одди — Вызывает симптомы, схожие с желчной коликой – довольно интенсивные боли в правом подреберье. Может быть результатом рубцового стеноза (чаще всего возникает из-за многократного пассажа мелких камней через большой дуоденальный сосочек, в котором и находится этот сфинктер) или его спазма.Для диагностики этого состояния проводится УЗИ на фоне болевого приступа, также может помочь МР-холангиография и биохимический анализ крови.
Боль при спазме сфинктера Одди снимается нитратами и блокаторами кальциевых каналов. Наиболее эффективным способом лечения на сегодня признана эндоскопическая папиллосфинктеротомия (рассечение большого дуоденального сосочка во время эндоскопического исследования). Однако следует помнить, что эта манипуляция сама по себе может приводить к довольно неприятным осложнениям – кровотечению и острому панкреатиту. Поэтому, прежде чем идти на рассечение сфинктера Одди, необходима очень тщательная диагностика, вплоть до эндоскопической манометрии (определение степени сжатия сфинктера с помощью специального датчика), что, к сожалению, не всегда технически возможно сделать в обычных клиниках.

Как диагностируют камни в желчном пузыре?
Камни в желчном пузыре можно обнаружить во время УЗИ. Иногда прибегают к эндоскопическому ультразвуковому исследованию — ЭндоУЗИ. Процедура напоминает ФГДС, только, помимо видеокамеры, на конце эндоскопа находится ультразвуковой датчик.
Можно увидеть камни и на обычных рентгеновских снимках живота. Более информативное рентгенологическое исследование — эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ). Врач вводит эндоскоп в двенадцатиперстную кишку, находит место впадения желчного протока и вводит в него рентгеноконтрастное вещество. Оно прокрашивает желчный пузырь и желчные протоки, в итоге их контуры становятся хорошо видны на рентгеновских снимках. Во время ЭРХПГ камень можно удалить.
Иногда прибегают к помощи МРТ — проводят магнитно-резонансную холангиопанкреатографию. Компьютерную томографию тоже можно использовать, но этот метод более дорогой и менее точный, по сравнению с УЗИ.
Общий и биохимический анализы крови помогают в диагностике воспаления, инфекции, нарушений со стороны печени, поджелудочной железы, обмена веществ.
Симптомы
Многие люди с желчекаменной болезнью не испытывают симптомов. Жалобы возникают при формировании больших камней, увеличении их количества, как следствие, развитии осложнений. К осложнениям относят воспаление, инфекцию, нарушение желчеоттока после закрытия протока.
Желчная колика — ключевой признак камней в желчном пузыре. Боль возникает внезапно, быстро достигает максимума. Колика характеризуется нарастающей болью в правом подреберье. Продолжительность составляет несколько часов. Колика провоцируется приемом жирной пищи. Характеризуется следующими признаками:
- Внезапная, нарастающая боль в верхней правой части живота
- Сильная боль в центре ниже грудины
- Боль в правом плече
- Усиление боли при приеме жирной пищи
- Тошнота или рвота
- Лихорадка
- Желтуха
- Обесцвеченный стул (цвета глины)
Причины
Ученые до сих продолжают спорить о причинах возникновения холецистита. Наиболее популярная теория связывает патологию с инфекционным поражением, поскольку бактерии в желчном пузыре при исследовании обнаруживаются примерно у половины заболевших.
По этой теории воспаление желчного пузыря начинается при попадании в него патогенной микрофлоры — стафилококка, стрептококка, кишечной палочки и некоторых других бактерий. Иногда причиной холецистита становятся глисты, грибки, анаэробные бактерии, вирусы гепатита. В более редких случаях холецистит развивается на фоне аллергии или отравления.
Инфекция проникает в желчный пузырь разными путями:
- энтерогенным — с пищей и питьем при переваривании загрязненных продуктов;
- гематогенным — при стоматологических или других операциях с использованием нестерильных инструментов, при переливании крови или инъекциях загрязненной иглой;
- лимфогенным — через лимфатические капилляры и другие структурные элементы лимфатической системы.
Есть и другие мнения о природе холецистита, например, о возникновении воспалительного процесса в желчных путях и желчном пузыре вследствие нарушения кровообращения в стенках из-за тромбоза сосудов. Деструктивный процесс начинается на фоне ишемии пузырной артерии.
Еще одна теория связывает холецистит с нарушениями функции печени, которые ведут к патологическим изменениям в структуре желчи. В результате система пищеварения перестает выполнять антиоксидантную защитную роль, и в желчном пузыре начинается воспаление.
Холецистит обычно развивается при застое желчи в желчном пузыре. Нарушение утилизации желчи может быть обусловлено различными факторами:
- Наличие камней, закупоривающих желчные протоки и препятствующие оттоку желчи. Конкременты часто имеют острые края, травмирующие слизистую. Места царапин и язв — входные ворота для патогенной микрофлоры.
- Нарушение сократительной функции желчного пузыря и снижение его тонуса. В результате дискинезии желчь не полностью выходит из органа, и ее застой провоцирует воспалительный процесс и образование твердых частиц.
- Врожденные патологии строения желчного пузыря — искривление, перетяжка, рубцы, сужение протоков, затрудняющие отток желчи.
- Наличие других заболеваний желчного пузыря и протоков — опухоли, кисты и другие патологии. Любая опухоль может сдавливать протоки и затруднять отток желчи.
Камни в желчном пузыре и желчных протоках обнаруживаются у 90% больных холециститом. Камни бывают двух видов: холестериновые, на 90% состоящие из чистого холестерина, и пигментные, в состав которых в основном входит кальций.
Факторы риска
- неправильное пищевое поведение — острая и жирная пища, переедание, редкие приемы пищи;
- постоянное нервное перенапряжение, эмоциональные перегрузки;
- эндокринные нарушения, в частности, сахарный диабет, гормональный дисбаланс во время беременности или климакса;
- злоупотребление спиртными напитками;
- очаг воспаления в организме — ангина, аднексит, легочные инфекции и т. д.;
- малоподвижный образ жизни;
- нарушения в работе поджелудочной железы, например, рефлюкс ее ферментов в желчный пузырь;
- прием некоторых лекарственных препаратов;
- наследственная предрасположенность.
В группу риска входят люди, страдающие ожирением, заболеваниями тонкой кишки, женщины в период беременности.
Что происходит перед операцией по удалению желчного пузыря?
Доктор назначит анализы крови для проверки функции печени. Также необходимо сделать ультразвуковое исследование для получения изображения желчного пузыря внутри тела. Это позволит понять, находятся ли камни в протоках, и есть ли в них воспаление.
Если камень заблокировал желчные протоки, тогда доктор может назначить ЭРХПГ. Сама процедура чем-то похожа на гастроскопию, с помощью эндоскопа осматривают область двенадцатиперстной кишки и протоков, вводится контрастное вещество для обследования желчного пузыря, протоков, печени и поджелудочной железы. Иногда во время этой процедуры можно попытаться удалить камни из протоков.
Доктор также может назначить антибиотики в виде капельницы, чтобы вылечить инфекцию перед операцией или для профилактики инфекции после операции.
После лечения
Одна из самых важных рекомендаций после завершения лечения (исчезновения колик и хирургического вмешательства) — соблюдение правильной диеты. В ее основе должны быть нежирные и высокоуглеводные продукты. Пациентам следует избегать обильных приемов пищи и заменять их меньшими, но более частыми порциями (предпочтительно 5-6 приемов пищи в день).
Запеченные или жареные блюда следует заменить вареными и тушеными. Вы любите майонез, сало, масло и жирное мясо? К сожалению, о них придется забыть, потому что есть такие продукты при заболеваниях ЖКТ не рекомендуется.
Стоит переключиться на обезжиренные продукты, крупы и макаронные изделия.
Лапароскопическая операция
Большинству людей проводят эндоскопическую или лапароскопическую холецистэктомию, которая проводится через 3 небольших разреза в коже. Хирурги используют лапароскоп, тонкую длинную трубку с камерой на конце, который вводят внутрь живота. Внутрь живота через отверстия вводятся специальные инструменты и камера, с помощью которых удаляют желчный пузырь. Через один вводят лапароскоп, через другие вводят специальные инструменты для удаления. Большинство операций сейчас проводят с помощью лапароскопии. Однако иногда бывает необходимо проведение полостной операции вследствие присоединения инфекции или поражения протоков.
Патогенез ЖКБ
При возникновении патологического процесса отмечается образование желчи, консистенцией напоминающей замазку. Это билиардный сладж. Беременность, гормональный скачок, резкое похудение могут вызвать этот процесс. Обычно в большинстве случаев (до 85 %) все возвращается к норме, но очень часто процесс время от времени повторяется.
Настоящие камни в желчном формируются из такой густой желчи. У одного больного возможно одновременное образование и пигментных, и холестериновых, и известковых камней.
Процесс формирования камней принято делить на первичный и вторичный тип.
Первичный тип камней в желчном пузыре возникает в результате изменений состава желчи и ее структуры. Формирование таких камней происходит только в желчном пузыре.
Причиной образования вторичных камней являются сбои в оттоке желчи на фоне уже сформировавшейся ЖКБ. Отток желчи нарушается вследствие закупорки протоков либо шейки желчного пузыря первичными камнями. Также причиной их образования могут стать рубцы в этих местах. Вторичные камни формируются не только в пузыре, но и желчных протоках, в том числе и в печени.
Обычно камни в желчном в начальный период процесса не дают симптоматики. Боли появляются тогда, когда камни начинают движение из желчного пузыря в устье протоков, которые имеют небольшой диаметр, и камень продвигается с трудом, причиняя боль, или перекрывает проток. Такие боли называют коликами.
При коликах боль ощущается не только в правом подреберье, но и может отдавать в руку, спину или лопатку, может появиться рвота и тошнота.
Появление камней в желчном ведет к ухудшению функционирования пузыря. Количество и размер камней особого значения не имеют. Они приводят к воспалению органа или другим осложнениям, которые могут даже угрожать жизни. Своевременное лечение — гарантия предотвращения таких осложнений.
В какие сроки пациенту необходимо принять решение о выполнении операции при желчнокаменной болезни?
Наличие камней в желчном пузыре и желчных протоках требует оперативного лечения даже при отсутствии болевого синдрома и других проявлений ЖКБ. Решение, отличное от этого стандарта, должно приниматься при сочетании камненосительства (бессимптомного течения) и тяжёлой сопутствующей патологии, при которой риск проведения наркоза и операции превышает риск самого заболевания.
Огромный опыт выполнения оперативных вмешательств при холелитиазе доказывает, что даже скрыто протекающие варианты ЖКБ очень часто и зачастую абсолютно неожиданно для пациента приводят к развитию тяжелых осложнений.
Правильное решение о выполнении своевременной операции должно быть принято сразу после момента диагностики наличия заболевания.
Как будет проходить период восстановления?
Период восстановления зависит от того, каким образом была проведен операция.
Лапароскопическая
Вероятно, можно будет покинуть больницу в этот же день или на следующий день после операции. Несмотря на небольшие разрезы снаружи, операция внутри была такая же как и полостная. Поэтому доктор будет рекомендовать отдых и ограничение физической нагрузки, поднятия тяжестей, спорт, плавание как минимум неделю.
Полостная операция
Вероятно, придется пробыть в больнице 1 или 2 дня. За это время лучшим будет по возможности начать ходить, делать дыхательную гимнастику. После этого выписывают домой с ограничением физической нагрузки, поднятия тяжестей, спорта, плавания не менее чем несколько недель.
Если при операции использовались наркотические средства для снятия болей, возможно, после операции будет небольшая задержка стула. Могут появиться лихорадка или озноб, покраснение области вокруг разрезов и швов, тошнота и рвота, спазмы и боли в животе, вздутие живота, пожелтение кожи. При появлении симптомов после операции необходимо сообщить о них врачу.
Что такое жёлчь и зачем она нужна?
Жёлчь – секрет, вырабатываемый гепатоцитами. Цвет жёлчи от светло-желтого до темно-зеленого. В состав жёлчи входят жёлчные пигменты – билирубин и биливердин, холестерин, жирные кислоты, лецитин, муцин.
Жёлчь является главным участником пищеварения. Она нейтрализует соляную кислоту, попавшую в двенадцатиперстную кишку из желудка, тем самым создавая благоприятные условия для действия панкреатического сока и пристеночного пищеварения в тощей кишке. Жёлчные кислоты эмульгируют жиры, что позволяет им всасываться в кишечнике. Жёлчь обладает бактерицидным эффектом, препятствующим размножению патогенной микрофлоры.
Почему появляются камни в желчном пузыре?
Причины, которые вызывают сгущение и застой желчи:
- неправильное питание: переедание, злоупотребление жирными, жареными, копчеными продуктами, недостаток овощей и фруктов в рационе, длительное голодание;
- повышенный уровень холестерина;
- рацион с высоким содержанием животных жиров;
- сахарный диабет;
- нарушение метаболизма;
- наличие паразитов;
- избыточный вес;
- гормональные изменения в организме – беременность, менопауза, лечение препаратами, содержащими гормоны;
- некоторые заболевания: сахарный диабет, инфекционные болезни, дискинезия желчевыводящих путей, болезнь Крона, гепатит, цирроз и другие патологии печени;
- длительное лечение некоторыми лекарственными препаратами;
- прием гормональных контрацептивов;
- частое употребление алкоголя;
- неблагоприятная наследственность.
Пациенты, у которых присутствует один или несколько факторов риска должны внимательно относится к своему здоровью и раз в год проходить ультразвуковое обследование брюшной полости.
Лечение жёлчекаменной болезни
Лечение жёлчекаменной болезни только хирургическое. Консервативное лечение, прием жёлчегонных препаратов способствует миграции конкрементов из жёлчного пузыря в общий жёлчный проток и может вызвать острый билиарный панкреатит и механическую желтуху.
В зависимости от доступа и используемого оборудования холецистэктомия может быть выполнена открытым способом, лапароскопическим – через проколы в передней брюшной стенке и роботическим методом с использованием аппарата DaVinci. Каждый метод имеет свои показания и ограничения.
Холецистэктомия из открытого доступа, данный вид оперативного вмешательства показан при наличии противопоказаний для выполнения лапароскопической холецистэктомии. Такие, как тяжелая сердечно-сосудистая или дыхательная недостаточность, спаечная абдоминальная болезнь, наличие внутренних билиодигестивных свищей, синдрома Мириззи.
Лапароскопическая холецистэктомия является золотым стандартом в лечении жёлчекаменной болезни. Этот метод малотравматичен, обеспечивает отличную визуализацию и функциональность. Современное высокотехнологичное оборудование позволяет снизить риск интраоперационных осложнений.
Одним из вариантов лапароскопической операции является роботическая холецистэктомия с использованием аппарата DaVinci. Позволяет с ювелирной точностью произвести выделение внепеченочных жёлчевыводящих путей, тем самым обезопасив пациента от грозного осложнения – пересечения общего жёлчного протока.
Особые категории пациентов
Особое внимание требуется пациентам пожилого и старческого возраста. Множество сопутствующих заболеваний могут стать причиной отказа от планового хирургического лечения в пользу хирургического лечения «по жизненным показаниям» в других клиниках
В нашей клинике накоплен большой опыт оказания помощи пациентам старшей возрастной группы. После предоперационного обследования и подготовки пожилые пациенты могут рассчитывать на выполнение хирургического пособия.
Повышенного внимания требуют пациенты, страдающие сахарным диабетом с высоким индексом массы тела. На фоне сахарного диабета значительно снижены репаративные возможности организма, что наряду с выраженным болевым синдром и длительным постельным режимом может привести к ряду нежелательных осложнений.
У обеих групп пациентов лапароскопическая холецистэктомия является операцией выбора, т.к. малоинвазивный доступ позволяет значительно снизить хирургическую травму, значительно ускорить процесс активизации пациента. Как правило, вставать с кровати можно через 3-4 часа после операции. Благодаря ранней активации значительно снижается риск развития сердечно-сосудистых осложнений, спаечной абдоминальной болезни. Использование специальных удлиненных инструментов позволяет выполнять лапароскопическую операцию пациентам с индексом массы тела более 40 кг/м.
Как выполняется лапароскопическая холецистэктомия?
На фотографиях подробно показаны этапы лапароскопической холецистэктомии.
На снимке запечатлен этап мобилизации шейки жёлчного пузыря, выделения ее из сращений с двенадцатиперстной кишкой.
На этом снимке, при помощи лапароскопического инструмента вскрыта брюшина в области шейки жёлчного пузыря и выполняется мобилизация пузырного протока.
На этом снимке выделен пузырный проток и на него наложена клипса.
После наложения двух клипс на остающуюся часть пузырного протока и одной на уходящую, можно выполнять его пересечении.
После пересечения пузырного протока выполняется выделение и клипирования пузырной артерии.
Теперь, когда пузырная артерия пересечена, остается только отделить жёлчный пузырь от ложа и извлечь из брюшной полости.
На этом снимке показано отделение жёлчного пузыря от ложа в области шейки. Кажущаяся простота выполнения требует очень аккуратной работы, чтобы избежать повреждения печени.
Финальный этап операции. Жёлчный пузырь отделяется от ложа и извлекается из брюшной полости.
Как протекает жёлчекаменная болезнь
Основными факторами, оказывающими влияние на течение болезни, являются характер питания и размеры конкрементов. Жёлчекаменная болезнь может протекать как в форме хронического камненосительства, так и в острой, а порой и в осложненной форме.
Откуда берется боль при жёлчекаменной болезни?
Сами по себе, конкременты жёлчного пузыря не вызывают никаких болевых ощущений и могут быть случайной находкой во время диспансеризации. При поступлении пищи в двенадцатиперстную кишку, раздражаются механорецепторы и вызывают сокращение жёлчного пузыря. Конкременты вклиниваются в шейку, вызывая при этом длительный спазм, который и проявляется болевым синдромом. При приеме спазмолитических препаратов, конкремент может «отойти» назад из шейки и приступ печеночной колики купируется. Если же конкремент останется в шейке, то на фоне обструкции начинает развиваться воспаление.
Хронический калькулезный холецистит – бессимптомное камненосительство. Размеры конкрементов могут варьировать от 2 – 3 мм до 5 см. Для этой стадии характерно почти полное отсутствие клинических проявлений болезни. Конкременты могут находиться в просвете жёлчного пузыря годами, не вызывая никаких симптомов. Однако, при погрешности, может возникать дискомфорт в правом подреберье, купируемый самостоятельно или на фоне приема спазмолитических препаратов.
Водянка жёлчного пузыря — возникает на фоне обструкции шейки жёлчного пузыря конкрементом, отключении последнего от попадания жёлчи. Пузырь заполняется слизью, секретируемой слизистой и не участвует в пищеварении.
Острый калькулезный холецистит – возникает при длительной обструкции шейки жёлчного пузыря конкрементом. Болевой синдром сохраняется на фоне неэффективного консервативного лечения. Пациента беспокоит рвота, не приносящая облегчения, боли могут ощущаться за грудиной – холецистокардиальный синдром, в правую лопатку. Поднимается температура тела, появляются ознобы. В стенке жёлчного пузыря начинают развиваться воспалительные изменения, которые проходят от катаральной формы, флегмонозную и гангренозную. На фоне последней может развиться перфорация жёлчного пузыря или абсцесс.
Холедохолитиаз и острый билиарный панкреатит. Холедохолитиаз развивается в результате миграции билиарного сладжа или мелких конкрементов из жёлчного пузыря в общий жёлчный проток. Попадая в холедох, мелкие конкременты беспрепятственно спускаются до сфинктера Одди, который представляет собой выпускной механизм — циркулярную мышечную манжету. Сладж и конкременты «вклиниваются» в сфинктер, вызывая его длительный спазм, вызывая нарушение оттока жёлчи — механическую желтуху. Кожные покровы, склеры пациента становятся насыщенного желтого цвета. Это состояние требует экстренной декомпрессии жёлчных путей – восстановления оттока жёлчи.
Повышение давления в общем жёлчном протоке способствует забросу жёлчи в главный панкреатический проток и внутрипротоковой активации ферментов панкреатического сока – пусковой механизм развития острого билиарного панкреатита.
Синдром Мириззи. Достаточно редкое осложнение жёлчекаменной болезни. Развивается в результате длительного камненосительства. Сначала формируется стриктура, потом пролежень между жёлчным пузырем и общим жёлчным протоком.
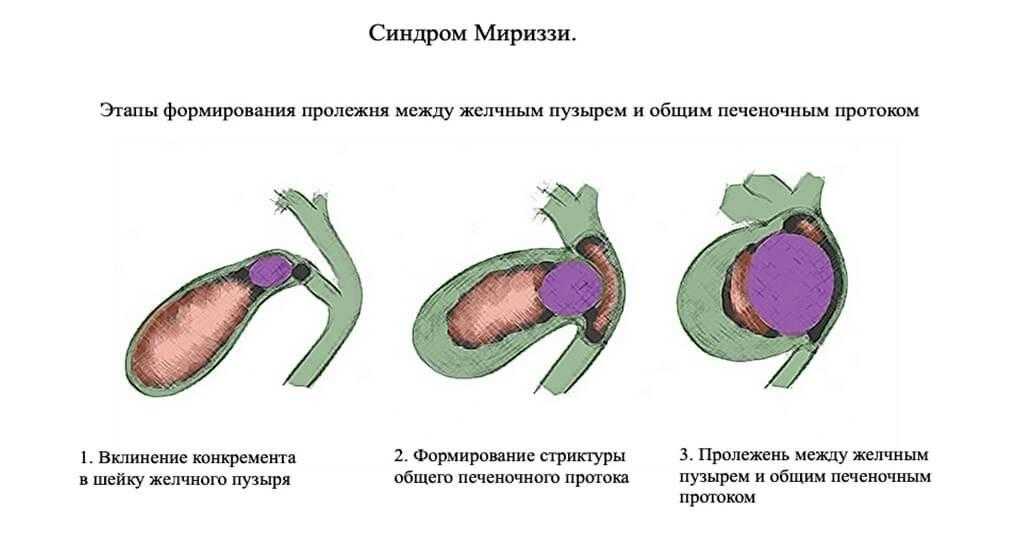
Синдром Мириззи представляет значительные трудности для хирургического лечения. Это связано с тем, что в человеческом организме не существует пластического материала для закрытия дефекта общего жёлчного протока. Хирургическое лечение синдрома Мириззи нередко сопровождается формированием анастомоза между тонкой кишкой и общим жёлчным протоком. При миграции конкремента в тонкую кишку может развиться острая кишечная непроходимость, требующая экстренного хирургического лечения.
На фотографиях в просвете резецированного участка тонкой кишки находится конкремент, вызвавший кишечную непроходимость.
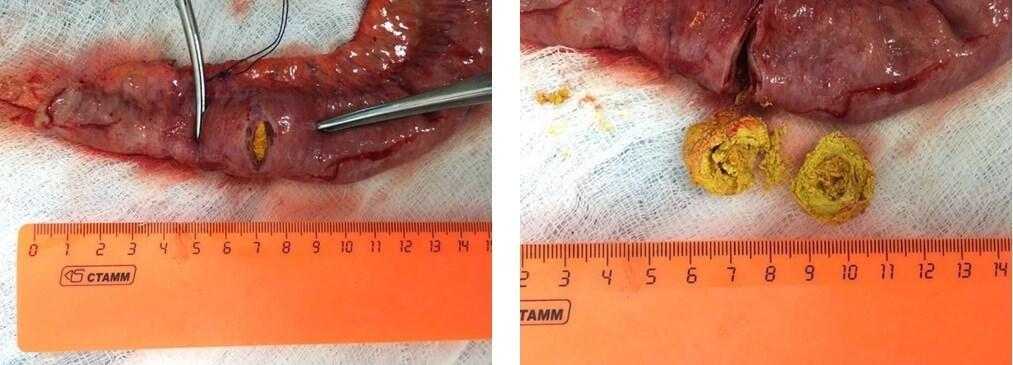
Последствия холедохолитиаза
После проведенного лечения и при соблюдении рекомендаций врача пациент довольно быстро возвращается к привычной жизни. Однако, если несвоевременно обратиться за медицинской помощью, могут возникнуть осложнения.
Наличие камней провоцирует воспалительные процессы, которые протекают тяжело и болезненно.
Поскольку желчный и поджелудочный протоки соединяются перед вхождением в 12-перстную кишку, при закупорке устья камнем протоки раздуваются и возможно поражение поджелудочной железы. Острый панкреатит может закончиться смертью пациента.
Сообщаясь с печенью, воспалённая желчевыводящая система нарушает функциональную активность и этого органа (а печень участвует в пищеварении, кроветворении, депонирует нужные вещества, утилизирует и дезактивирует ненужные и так далее). Как следствие – дисбаланс в работе практически всех систем организма.

Что происходит после операции
По завершению всех хирургических манипуляций, анестезиолог выводит пациента из состояния наркоза. В течение 4-6 часов пациенту вообще нельзя двигаться, и только через 6 часов ему разрешено будет переворачиваться, садиться, вставать и ходить. С этого момента разрешается пить жидкость – пока только негазированную чистую воду. В первый день питание после операции запрещено. На следующие сутки больному в рацион вводят фрукты, нежирный творог, лёгкие мясные бульоны, измельчённое мясо. При этом кушать нужно часто, 5-7 раз за сутки, но небольшими порциями. После первых двух дней, на третий уже можно постепенно возвращаться к более привычному меню, однако продукты, усиливающие выделение жёлчи и газообразование, пациенту употреблять нельзя.
Уже с третьего-четвёртого дня больной переходит к диете 5. Диета после операции исключает лук, чеснок, многие пряности, жирную пищу.
Послеоперационный период длится обычно до десятого дня. В первые два дня пациент может ощущать боли в местах проколов, над ключицей и в правом подреберье. К четвёртому дню они обычно проходят, в противном случае необходимо сказать о неприятных ощущениях доктору.
Физические нагрузки любого характера в первые 10 дней после операции запрещены. Примерно на одиннадцатый день в условиях поликлиники с проколов снимаются швы.
Человеку обязательно открывается больничный лист – он включает в себя период пребывания в стационаре, и ещё около 10-12 дней, которые необходимо провести дома, в постельном режиме, для восстановления после операции. Суммарно больничный составляет до 20 дней.
































