Лечение
Как правило, аппендицит лечится хирургически — при подтверждении диагноза аппендикс удаляют.
Неотложная помощь
Если все симптомы указывают на аппендицит, не нужно предпринимать самостоятельных попыток облегчить состояние, единственно верное решение — вызов скорой медицинской помощи. Тепловые процедуры строго противопоказаны (то есть грелку прикладывать нельзя).
Важно! При подозрении на острый аппендицит нужно срочно звонить в скорую помощь по номеру 103. Если приступ начался вдали от города, можно позвонить в единую службу спасения по номеру 112
До приезда бригады скорой помощи нельзя принимать обезболивающие препараты. Больному придется запастись терпением, поскольку обезболивание может изменить клиническую картину и затруднит диагностику. Запрещено принимать пищу (в редких случаях при аппендиците может усиливаться аппетит), не рекомендуют даже пить. Если мучает сильная жажда, можно сделать пару небольших глотков воды, но не более.
Важно! Больной не должен передвигаться самостоятельно – любая физическая нагрузка может спровоцировать разрыв аппендикса
Как проходит операция
Стандартная операция по удалению аппендикса проходит под общим наркозом и длится в среднем 40-50 минут. При классической аппендэктомии делается надрез 6-8 см в правой подвздошной области, ткани раздвигают при помощи специальных инструментов. Хирург извлекает наружу часть слепой кишки и удаляет аппендикс, после чего ушивает сосуды и ткани.
При лапароскопическом удалении аппендикса производят проколы брюшной стенки . В одно отверстие врач вводит эндоскоп, который помогает ему контролировать ход операции. В два других отверстия вводятся хирургические инструменты (рис. 4).
В случае разрыва аппендикса и развития перитонита необходима более сложная операция – срединная лапаротомия (длина разреза – примерно 10 см) с санацией брюшной полости, осуществляемой при помощи дренажных приспособлений. В послеоперационном периоде больному необходимо пройти курс антибиотиков широкого спектра действия.
Медикаментозная терапия
Отечественные специалисты считают медикаментозное лечение аппендицита малоэффективным. В Европе подход несколько отличается: при обострении аппендицита врач сначала назначает курс антибиотиков, и только если он не помог, больного отправляют на операцию. Российские хирурги считают такой подход неоправданно рискованным, поскольку промедление с оперативным удалением аппендикса может привести к развитию осложнений и даже — летальному исходу.
Симптомы аппендицита у мужчин, женщин и детей
Аппендицит прогрессирует очень быстро, поэтому его симптоматика всегда яркая. Но это не значит, что врач без предварительного обследования может поставить верный диагноз. Первые признаки заболевания характеризуют с помощью термина «острый живот». Это значит, что больной испытывает сильнейшую боль.
Среди распространенных симптомов воспаления аппендикса у детей и взрослых:
выраженная боль. Сначала она может быть «разрозненной» — пациент не может точно показать, какая зона наиболее болезненная, так как болит у него практически весь живот. Иногда сначала дискомфорт появляется около пупка, иногда — в правом/левом подреберье. Спустя несколько часов боль концентрируется внизу живота справа (подвздошная область). Сначала она носит колющий характер, а после становится непроходящей. Чем сильнее воспаление в аппендиксе, тем больше мучается больной.Если отросток заполняет гнойное содержимое, возникает чувство пульсации в животе. Тогда человек принимает вынужденную позу, чтобы хоть как-то облегчить свое состояние до приезда бригады скорой медицинской помощи — он ложится на болезненный бок и подтягивает к себе ноги.Если слизистые аппендикса начинают отмирать, боль понемногу стихает. Это объясняется разрушением нервных окончаний. Но вскоре гнойные массы проникают в брюшную полость, и боль появляется с новой силой.Многие интересуются, с какой стороны болит аппендицит. Следует отметить, что не у всех червеобразный отросток находится в правой части живота. Поэтому и дискомфорт при развитии заболевания не всегда локализуется в данной области. При неправильном расположении аппендикса боль может диагностироваться слева, в подреберье, над лобком
Это говорит о важности дифференциации аппендицита с такими болезнями, как воспаление поджелудочной, маточных труб, язва желудка/двенадцатиперстной кишки, колики, внематочная беременности, камни в желчном пузыре и др.;
боль, усиливающаяся при изменении положения тела, совершении прыжков, беге, чихании/кашле, напряжении мышц брюшного пресса;
рвота и тошнота. Возникают, спустя несколько часов после симптомов «острого живота»
Больного рвет по причине того, что нервные окончания аппендикса сильно раздражаются;
потеря аппетита;
запор (кишечник перестает сокращаться, его работа нарушается). Следует заметить, у пациентов с неправильным расположением червеобразного отростка может происходить соприкосновение воспаленных стенок с тонкой кишкой. Тогда сокращение значительно усиливается, возникает понос;
боль в животе во время пальпации. При этом врач во время ощупывания отмечает уплотнение в брюшной полости, выраженное напряжение мышц;
вялость, бледность кожи;
повышение температуры.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Для чего человеку нужен аппендикс?
Аппендикс — орган, о предназначении и функциях которого в организме человека уже долгие годы горячо спорят физиологи и врачи.
Червеобразный отросток (аппендикс) — анатомическое образование длиной около 10 сантиметров, расположенное в начальном отделе толстого кишечника — слепой кишке. Еще совсем недавно считалось, что этот орган является рудиментом, доставшимся нам с тех далеких времен, когда в питании человека преобладала растительная пища, и в аппендиксе обитали микроорганизмы, активно участвующие в расщеплении целлюлозы. Но с переходом человека разумного от собирательства к охоте и животноводству в рационе стали превалировать мясные и молочные продукты, в расщеплении которых бактерии не играют столь существенной роли. Как результат — червеобразный отросток стал подвергаться постепенному регрессу и существенно уменьшился в размерах.
Более того, многие специалисты привыкли воспринимать аппендикс не просто как бесполезный орган, но и крайне проблемный, т.к. при воспалении он приводит своего обладателя на операционный стол.
Роль аппендикса в организме человека
Иммунологи — специалисты, занимающиеся вопросами формирования и функционирования защитных систем организма — в результате многочисленных исследований пришли к выводу, что аппендикс играет значимую иммунологическую роль. С током крови в червеобразный отросток заносятся лимфоциты, которые принимают активное участие в защите организма от различных чужеродных агентов (вирусов, бактерий, простейших, грибов) и токсичных продуктов их жизнедеятельности.
Кроме того, аппендикс служит своеобразным инкубатором для полезных бактерий: из-за узкого входа эти микроорганизмы сохраняются в нем как в резервуаре. Они помогают человеку переваривать пищу и поддерживают иммунитет посредством синтеза иммуноглобулинов. Ряд тяжелых заболеваний, таких как дизентерия, холера, вызывают гибель всех или большого числа полезных бактерий. При диарее вместе с болезнетворными микроорганизмами они вымываются из кишечника. И роль аппендикса состоит в том, чтобы продуцировать новые полезные бактерии и помогать пищеварительной системе работать в правильном режиме после победы над заболеванием.
Операция по удалению воспаленного червеобразного отростка — одна из самых распространенных в мире. И некоторое время в ряде стран практиковалось удаление аппендикса новорожденным, пока исследования не выявили, что многие дети, которым в младенчестве необоснованно был удален отросток слепой кишки, отстают от своих сверстников в физическом и умственном развитии. К сожалению, люди с удаленным аппендиксом чаще подвержены различным заболеваниям, что доказывает важную роль этого органа в иммунной системе человека.
Чем опасен аппендицит?
Опасность воспаления аппендикса — аппендицита — заключается в том, что воспалительный процесс в этом органе развивается исподволь, на фоне полного благополучия и здоровья организма. Острая боль обычно появляется в районе желудка и подложечной области, а затем может смещаться в другие отделы живота. Большинство заболевших считает, что это какая-то проблема с пищеварением, в результате отравления некачественной пищей, переедания или, наоборот, длительного голодания. И начинают необоснованно принимать спазмолитики, обезболивающие препараты или активированный уголь, в результате чего и без того неясная картина заболевания окончательно «стирается», что становится причиной ошибок диагностики.
Вообще, аппендицит не имеет типичных проявлений. Наиболее распространенным симптомом является смещение боли в правую подвздошную область, хотя она может возникнуть и в левой половине живота или над лобком. Через несколько часов после появления первых признаков наступает период мнительного благополучия, что связано с отмиранием нервных рецепторов в стенках аппендикса при продолжающемся воспалении. Боль утихает, и некоторые больные отказываются обращаться за врачебной помощью, а это чревато разрывом стенки червеобразного отростка и развитием локализованного, а затем и разлитого перитонита, который при отсутствии лечения может стать причиной смерти человека.
Что нельзя делать при подозрении на аппендицит
· Не прикладывайте тепло к животу: это значительно ускорит воспалительный процесс;
· Не принимайте обезболивающие, спазмолитические препараты или активированный уголь;
· Не используйте слабительные средства для усиления перистальтики кишечника;
· Откажитесь от питья и пищи до приезда скорой помощи.
Чтобы не допустить воспаления аппендикса, включите в свой ежедневный рацион сырые растительные компоненты, избегайте переедания и некачественных продуктов питания.
Послеоперационный период
В случаях неосложненных форм аппендицита и благоприятного течения операции пациент сразу может быть доставлен в хирургическое отделение, в иных случаях – послеоперационную палату или отделение реанимации и интенсивной терапии.
В период реабилитации большое значение имеет уход за раной и ранняя активизация больного, позволяющая вовремя «включить» в работу кишечник и избежать осложнений. Перевязки осуществляют через день, при наличии дренажей – ежедневно.
В первые сутки после вмешательства больного может беспокоить боль и повышение температуры тела. Боль – естественное явление, ведь и само воспаление, и необходимость разрезов предполагают повреждение тканей. Обычно боль локализована местом операционной раны, вполне терпимая, а пациенту при необходимости назначаются анальгетики.
При осложненных формах аппендицита показана антибактериальная терапия. Лихорадка может быть следствием перенесенной операции и естественной реакцией в восстановительном периоде, но она должна тщательно контролироваться, поскольку повышение температуры до значительных цифр – признак серьезных осложнений. Температура не должна превышать 37,5 градусов при нормальном течении послеоперационного периода.
Многие пациенты предпочитают лежать в постели, ссылаясь на слабость и боль. Это неправильно, ведь чем раньше больной встанет и начнет двигаться, тем быстрее восстановится функция кишечника и тем ниже будет риск опасных осложнений, в частности, тромбозов. В первые же дни после операции нужно собраться с духом и пройтись хотя бы по палате.
Очень важная роль при вмешательствах на органах брюшной полости отводится диете и режиму питания. С одной стороны, пациент должен получить необходимые ему калории, с другой – не навредить кишечнику обилием пищи, которая в этот период может вызвать неблагоприятные последствия.
Принимать пищу можно начинать после появления перистальтики кишечника, о чем свидетельствует первый самостоятельный стул. Больной должен быть информирован, что можно есть после операции, а от чего лучше отказаться.
Пациентам после перенесенного острого аппендицита назначается стол №5. Безопасно употреблять компоты и чай, нежирные сорта мяса, легкие супы и каши, белый хлеб. Полезны кисломолочные продукты, тушеные овощи, фрукты, не способствующие газообразованию.
В период восстановления нельзя есть жирные мясо и рыбу, бобовые, жареные и копченые блюда, следует исключить пряности, алкоголь, кофе, сдобные изделия и сладости, газированные напитки.
В среднем после операции больной находится в стационаре около недели при неосложненных формах заболевания, в противном случае – дольше. После лапароскопической аппендэктомии выписка возможна уже на третьи сутки с момента операции. К труду можно вернуться через месяц при открытых операциях, при лапароскопии – через 10-14 дней. Больничный лист выдается в зависимости от проведенного лечения, наличия или отсутствия осложнений на месяц и более.
Показания и подготовка к операции
Аппендэктомия относится к числу вмешательств, которые в большинстве случаев проводятся в экстренном порядке. Показание – острый аппендицит. Планово операция по удалению аппендикса проводится при аппендикулярном инфильтрате после стихания воспалительного процесса, примерно через 2-3 месяца от начала заболевания. В случае нарастания симптомов интоксикации, разрыва абсцесса с перитонитом больной нуждается в экстренном хирургическом лечении.
Противопоказаний к аппендэктомии не существует, кроме случаев агонального состояния больного, когда проведение операции уже не целесообразно. Если врачи приняли выжидательную тактику в связи с аппендикулярным инфильтратом, то в числе противопоказаний к операции могут быть тяжелые декомпенсированные заболевания внутренних органов, но за время консервативного лечения состояние больного может быть стабилизировано в такой мере, чтобы он смог перенести вмешательство.
Операция длится обычно около часа, возможен как общий наркоз, так и местная анестезия. Выбор обезболивания определяется состоянием больного, его возрастом, сопутствующей патологией. Так, у детей, лиц с избыточной массой тела, предполагающей большую травматизацию при проникновении в полость живота, при нервном перевозбуждении и психических заболеваниях предпочтителен общий наркоз, а у худощавых молодых людей в некоторых случаях возможно удаление аппендикса при местном обезболивании. Беременные женщины ввиду негативного влияния общего наркоза на плод также оперируются под местной анестезией.
Экстренность вмешательства не предполагает достаточного времени для подготовки пациента, поэтому обычно проводится необходимый минимум обследований (общий анализ крови, мочи, коагулограмма, консультации узких специалистов, УЗИ, рентген). Женщинам для исключения острой патологии придатков матки необходим осмотр гинеколога, возможно – с ультразвуковым исследованием. При высоком риске тромбоза вен конечностей, последние бинтуются перед операцией эластичными бинтами.
Перед операцией катетеризируеся мочевой пузырь, удаляется содержимое из желудка, если больной ел позднее 6 часов перед операцией, при запорах показана клизма. Подготовительный этап должен длиться не более двух часов.
Когда диагноз не вызывает сомнений, пациент доставляется в операционную, проводится наркоз, готовится операционное поле (сбривание волос, обработка йодом).
БОЛЕЗНИ
В основном это воспалительные заболевания – острый и хронический аппендицит, а также опухоли червеобразного отростка.
Клинические проявления очень зависят от расположения аппендикса, поэтому могут имитировать целый ряд заболеваний других внутренних органов (печени, желчного и мочевого пузыря, кишечника, яичников).
Острый аппендицит
Самая часто встречающаяся неотложная хирургическая патология. Болеют преимущественно молодые люди, женский пол страдает немного чаще.
Причина воспалительного процесса аппендикса – развитие инфекционного процесса с внедрением в его стенку кишечных бактерий. Конкретного бактериального возбудителя, который приводит к аппендициту, не существует. Развитию инфекции способствуют застой содержимого отростка, раздражение каловыми камнями и попавшими в него инородными телами, погрешности в питании («фаст-фуд», семечки). Но основной причиной считается нервно-регуляторная дисфункция, ведущая к локальному ухудшению кровообращения и трофики (питания) аппендикса.
Признаки развития острого аппендицита:
- Аппендицит обычно начинается с болей нечеткой локализации, чаще в верхних отделах живота, области пупка.
- Появляется тошнота, иногда рвота, потеря аппетита, задержка стула или диарея, постепенно повышается температура тела, появляется сухость во рту, нарастает общее недомогание. Такие общие проявления интоксикации могут отмечаться в течение 2-3 часов, в некоторых случаях дольше.
- Иногда состояние временно стабилизируется, боли утихают (мнимое благополучие) – в таких ситуациях больные часто отказываются от дальнейшего пребывания в лечебном учреждении.
- В дальнейшем боль усиливается, становится острой, дергающей, смещается в нижнюю часть живота, акцент боли — правая подвздошная область.
- Некоторое облегчение, снижение интенсивности болевых ощущений приносит нахождение больного в определенной позе (например, на спине или на правом боку). Брюшная стенка при прикосновении напряжена, появляются симптомы раздражения брюшины (определяются специальными пробами).
Лечение – только хирургическое (удаление воспаленного аппендикса). При несвоевременном оперативном вмешательстве могут развиться осложнения: гангрена (гнойное расплавление) отростка и прилежащей части толстого кишечника, перфорация-прободение, перитонит.
Хронический аппендицит
Встречается редко. Обычно это следствие острого воспаления отростка, которое не было вовремя прооперировано, но не завершилось грозными для организма осложнениями (перитонитом). Вокруг воспаленного отростка формируются спайки брюшины, наслоения фиброзной ткани, в рубцовые изменения вовлекается вся стенка отростка, формируется оболочка-капсула с гнойной полостью внутри — киста.
Проявляется болями, иногда постоянными, иногда приступообразными (провоцируются приемом пищи, физическими нагрузками). При прорыве кисты и попадании ее содержимого в брюшную полость развивается картина перитонита.
К каким врачам обращаться:
Лечением аппендицита и других болезней аппендикса занимается хирург.
При возникновении болей в животе требуется, в первую очередь, исключить острый аппендицит, требующий неотложного хирургического вмешательства. Для уточнения диагноза могут привлекать гинеколога, уролога, гастроэнтеролога, инфекциониста.
При подозрении на аппендицит запрещается греть область живота, принимать медикаменты (болеутоляющие, слабительные, активированный уголь), употреблять пищу и пить. Следует незамедлительно обратиться за неотложной медицинской помощью во избежание серьезных осложнений.
Нашли ошибку? Выделите ее и нажмите Ctrl + Enter
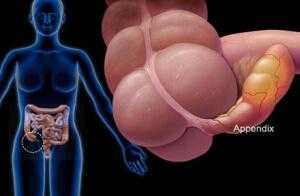
Строение аппендикса
Аппендикс – это продолговатый червеобразный отросток, отходящий от заднебоковой стенки слепой кишки и соединенный небольшим отверстием. Это отверстие окружено слизистой тканью, которая называется заслонка.
Стенки по строению схожи со стенкой толстой кишки и состоят из внутреннего эпителиального слоя, подслизистого слоя, мышечного и серозного, который покрывает снаружи. Серозный внешний слой осуществляет кровоснабжение отростка.
Аппендикс у человека бывает от 7 до 10 см. После проведенных операций зафиксирована самая маленькая длина – 2 см и самая большая – 26 см.
По строению в отростке есть три части: основание, которое крепится к слепой кишке, тело и верхушку. Выделяют три формы органа:
- стеблеобразную – одинаковая толщина по всей длине;
- зародышевую – толщина как продолжение слепой кишки;
- конусовидную – основание уже, чем верхушка.
Диаметр входа в отверстие составляет 1-2 мм. Это препятствует проникновению содержимого кишечника в отросток. Многие знают, что аппендикс находится в правом боку. На самом деле локализация может быть различной, хотя отросток всегда отходит от слепой кишки. У 45% пациентов после операций был обнаружен орган, спускающийся к полости малого таза. Анатомия классифицирует такой аппендикс как нисходящий.
Строение аппендикса человека может иметь разные варианты расположения:
- восходящий – закреплен за брюшиной сзади (13% прооперированных пациентов);
- медиальный – расположен ближе к белой линии живота (20% прооперированных пациентов);
- латеральный – находится у боковой брюшной стенки (20% пациентов).
Червеобразный отросток иногда находится в левой боковине. В медицине такое явление называется «зеркальной» анатомией. Очень редко бывает отсутствие органа – «рудимент» исчезает. Медики зафиксировали также случаи наличия двух отростков.
Воспаленный аппендикс человека обычно дублирует симптомы воспаления того органа, рядом с которым находится. Если, например, он спускается к полости малого таза, болевой синдром при воспалении затрагивает мочевой пузырь или матку с придатками. Вот почему врачам бывает трудно поставить диагноз при аппендиците.
Интересно отметить, что аппендикс есть у некоторых млекопитающих: у кроликов, овец, лошадей. У лошадей он очень больших размеров, т.к. его назначение – переработка грубых частей растений. У коров, кошек, собак этот орган отсутствует.
Причины
МúþÃÂõûõ ðÿÿõýôøúÃÂð ÃÂð÷òøòðõÃÂÃÂàÿÃÂø ÃÂðÃÂÃÂøÃÂõýøø ÿÃÂþÃÂòõÃÂð þÃÂóðýð ø÷-÷ð ðýþüðûÃÂýþóþ ÃÂúþÿûõýøàÃÂûø÷ø. ÃÂÃÂø ÃÂÃÂþü ÿðÃÂþóõýõ÷ þñÃÂð÷þòðýøàñþûõ÷ýø ôþ ÃÂøàÿþàÿþûýþÃÂÃÂÃÂàýõ òÃÂÃÂòûõý. áÃÂÃÂõÃÂÃÂòÃÂÃÂàÃÂûõôÃÂÃÂÃÂøõ ÃÂðúÃÂþÃÂÃÂ, ÿÃÂþòþÃÂøÃÂÃÂÃÂÃÂøõ ÿþÃÂòûõýøõ ÿðÃÂþûþóøø:
- ÃÂþÃÂÃÂþÃÂýýþ ÿÃÂþóÃÂõÃÂÃÂøÃÂÃÂÃÂÃÂõõ ÃÂÃÂöõýøõ þÃÂòõÃÂÃÂÃÂøàÃÂõÃÂòõþñÃÂð÷ýþóþ þÃÂÃÂþÃÂÃÂúð.
- ÃÂðûøÃÂøõ ðÃÂõÿÃÂøÃÂõÃÂúþóþ ÃÂþôõÃÂöøüþóþ ò úðÿÃÂÃÂûõ.
- ÃÂõÿÃÂõúÃÂðÃÂðÃÂÃÂðÃÂÃÂàÿÃÂþôÃÂúÃÂøàÿðÃÂþûþóøÃÂõÃÂúþù ÃÂûø÷ø.
ÃÂÃÂþúÃÂøüðûÃÂýðàþñÃÂÃÂÃÂÃÂúÃÂøàðÿÿõýôøúÃÂð, ÿÃÂøòþôÃÂÃÂðàú ôþñÃÂþúðÃÂõÃÂÃÂòõýýþù üõ÷õýÃÂøüðûÃÂýþù þÿÃÂÃÂþûø, òþ÷ýøúðõàòÃÂûõôÃÂÃÂòøõ óøÿõÃÂÿûð÷øø ÃÂÿøÃÂõûøàøûø ÃÂûø÷øÃÂÃÂþù þñþûþÃÂúø, ÃÂøñÃÂþ÷ð ÿþÃÂûõ òþÃÂÿðûõýøÃÂ, ÿÃÂø ÃÂð÷òøÃÂøø ÃÂøÃÂÃÂðôõýþüÃÂ, úðÃÂÃÂøýþøôð, ÃÂøÃÂÃÂðôõýþúðÃÂÃÂøýþüÃÂ, ÃÂýôþüõÃÂÃÂøþ÷ð.
ÃÂÃÂõ ôðýýþõ ÃÂþÃÂÃÂþÃÂýøõ òþ÷ýøúðõàø÷-÷ð þúúûÃÂ÷øþýýÃÂàüõüñÃÂðý øûø ôøðÃÂÃÂðóüÃÂ, ýðÃÂþôÃÂÃÂõùÃÂàýð ÃÂÃÂþòýõ ÿÃÂþÃÂòõÃÂð.
Симптомы аппендицита
Без аппендикса можно жить!
Симптомы заболевания чаще всего зависят от различных факторов. Основную роль среди них играет возраст пациента. Также немаловажным является расположение аппендикса и различные осложнения аппендицита. Среди всех признаков, следует определить несколько характерных. Так, одним из таких признаков является боль в животе.
Болевой симптом в области живота — основной симптом аппендицита, протекающего в острой форме. В зависимости от того, где расположен аппендикс, меняется локализация болевого синдрома. На начальных стадиях болезни боль имеет тупой характер и отличается низкой интенсивностью. Место ее расположения — верхняя область живота. Боль не имеет какой-то конкретной локализации и пациенту трудно определить, в каком именно месте она расположена.
Спустя четыре-шесть часов, болевые ощущения из верхней области живота могут переместиться в правый бок. Такое перемещение является характерным симптомом заболевания, которое протекает в острой форме. Болевые ощущения в этом случае становятся более сильными и нередко заставляют пациента сгибать ноги и принимать определенное положение тела.
Через еще несколько часов к болям в области живота присоединяются головные боли, которые наблюдаются на фоне общей слабости организма. В некоторых случаях больные жалуются на боли в ногах, чаще всего — в правой. Это также может послужить признаком, который характерен для острого аппендицита.
Дети, а также пожилые люди, не испытывают характерных для заболевания симптомов, а жалуются только на тупую боль в животе, которая не проходит в течение многих часов или нескольких дней. По этой причине, диагностика заболевания у этих групп населения являются более сложной
У женщин, при развитии аппендицита во время беременности, болевой симптом может напоминать боли при схватках, поэтому крайне важно при их возникновении немедленно вызвать врача
Еще одним характерным признаком аппендицита является повышенная температура. В случае заболевания в острой форме, повышение температуры незначительно, но тем не менее значимо на фоне других симптомов, что позволяет отличить аппендицит от иных болезней органов брюшной полости. Возрастание температуры тела — обычный признак в случае аппендицита, который отсутствует лишь в особенно редких случаях.
Помимо болевого синдрома, а также повышения температуры, больной аппендицитом может испытывать тошноту. Чаще всего ощущения тошноты возникает на начальной стадии развития болезни — в первые часы после того, как появятся боли. Через некоторое время тошнота может замениться рвотой. При обычном течении болезни, рвота является однократной и, как правило, возникает при особенно высоком ощущении боли. Если рвота возникает чаще, то это может свидетельствовать об осложнениях заболевания.































