Как справиться со стрессом и беспокойством от мировой пандемии
Конечно коронавирус опасен, но не менее опасна истерия, которая развивается вокруг этой темы. Некоторые люди спокойно переносят изоляцию и соблюдают рекомендации врачей. Другие же каждые пять минут моют руки, шарахаются от людей, затирают до дыр спиртовыми салфетками телефон.
Когда все вокруг нестабильно, очень трудно оставаться спокойным и не поддаваться панике, бороться со стрессами могут помочь следующие советы:
- Поговорите о своем беспокойстве с близкими людьми – их спокойствие и адекватное отношение к ситуации позволят вам почувствовать почву под ногами.
- Придерживайтесь здорового образа жизни – откажитесь от алкоголя, сигарет. Психоактивные вещества не снизят вашу панику, а вот иммунную систему подорвут и нанесут серьезный вред вашему здоровью.
- Следите за поступающей от ученых информацией – они постоянно дают полезные советы и рекомендации, что позволит вам чувствовать себя более защищенным. Информация подобного рода обновляется ежедневно.
- Если вы не можете сами справиться со своей паникой, обратитесь к психотерапевту. Сейчас сеансы можно проводить онлайн. Квалифицированный специалист поможет вам снять зашкаливающий уровень тревожности.
Диета при ротавирусной инфекции
Ротавирусная инфекция более известна под названиями «желудочный грипп» и «кишечный грипп». Это заболевание, которому подвержены не только дети, но и взрослые, но чаще всего оно отмечается у детей в возрасте до двух лет. Основными проявлениями болезни являются проблемы с ЖКТ (боль в животе, диарея, рвота), а также резкое повышение температуры.
К сожалению, на сегодняшний день не существует специальных лекарственных препаратов, которые могли бы эффективно противостоять ротавирусам. Основным лечением при этой инфекции является диета. Только она помогает снять воспаление в кишечнике и избавить малыша от неприятных симптомов.
Существует ряд основополагающих правил питания детей при ротавирусной инфекции:
- Не допускать обезвоживания. Как правило, из-за специфического вкуса дети не очень охотно пьют регидрон, позволяющий компенсировать потерю жидкости и минералов, а потому приготовьте компот, некрепкий чай, отвары ромашки или мяты.
- Не заставляйте ребенка есть. Если аппетита нет — пусть малыш пока только пьет.
- Питье и еду давайте часто и маленькими порциями, чтобы не вызвать рвоту.
Теперь несколько слов о том, какой должна быть диета при ротавирусной инфекции у детей. В первые два-три дня основная задача — нормализация стула. Рацион малыша должен состоять из каш без добавления масла (лучше всего себя зарекомендовал рис), а также тушеных яблок. После того, как острота симптомов снизится, можно вводить и другие продукты:
- Галетное печенье, сухарики домашнего приготовления (используйте только мякоть белого батона).
- Обезжиренные бульоны. Лучше приготовить овощной. Если все же готовите бульон на мясе или рыбе, то разрешен только вторичный.
- Супы с добавлением развариваемых круп.
- Омлет на пару.
- Паровые котлеты из курятины или индейки, отварная рыба (хек, треска, минтай).
- Картофельное пюре без добавления масла.
Обратите внимание, что во время острого течение заболевания и во время выздоровления из рациона должны быть полностью исключены продукты, которые могут вызвать обострение проблем с ЖКТ. Под запретом молоко, жирные сорта сыра и творога, мед, сахар и любые сладости, черный хлеб, сдоба, любая свежая выпечка, макаронные изделия, вареники, пельмени, бобовые во всех видах, жирные сорта мяса и рыбы, копчености, колбасные изделия, шоколад, какао, кофе, черный чай
Под запретом молоко, жирные сорта сыра и творога, мед, сахар и любые сладости, черный хлеб, сдоба, любая свежая выпечка, макаронные изделия, вареники, пельмени, бобовые во всех видах, жирные сорта мяса и рыбы, копчености, колбасные изделия, шоколад, какао, кофе, черный чай.
На общий стол малыша можно переводить исключительно через 10-14 дней после полного исчезновения симптомов заболевания.
Как справиться с последствиями коронавируса: план восстановления
Здесь должна быть реклама какого-нибудь супербада, а у меня – Volvo последней модели в гараже. Но нет. Четыре кита здоровья бесплатны и неопровержимы:
- полноценное питание
- здоровый сон
- работа со стрессом
- ежедневная физическая активность
Здоровое питание – это максимально цельные, непереработанные продукты, адекватное количество белка из мяса, яиц и рыбы, хорошие жиры и разнообразные овощи.
Лучшие источники белка и как рассчитать количество
Благодаря тому, что на кетодиете достаточное количество белка, полезных жиров и микронутриентов, восстановление после коронавируса на этом рационе происходит довольно быстро – за пару месяцев
Еще одно важное свойство кетодиеты – противовоспалительное
Хорошим показателем будет появление новой «поросли» на голове. В норме ежедневно выпадает около 200 волос. Отследить динамику, стало выпадать их больше или меньше, бывает сложно. Часто продолжают выпадать волосы, которые погибли в момент, когда вы болели. Попробуйте разделить волосы не там, где привычно носите пробор: там должны появляться маленькие волосики-антеннки. Если их не и они не появляются несколько месяцев – это повод идти к трихологу.
И, магическое средство восстановления после коронавируса – холодец.
Ковид и холодец сочетаются на первый взгляд примерно так же, как молескин и Фрося Бурлакова. Но только на первый взгляд.
Но если мы подкинем организму холодец, наступит день, когда он довольно вздохнет и скажет: «Ну вот, весь ваш коллаген я разобрал на глицин для мозга и лизин для иммунитета. Врага мы победили, боеприпасы можете забирать на другие нужды. Кто мне тут уже три месяца пишет? Фолликулы волосяные не растут без питания? Ну ок, забирайте добро, чтоб не пропадало».
Не надейтесь, что сидя до утра за ноутом с сериалами под пончики, вы отрастите гриву Короля Льва. Идите варить холодец.
Cтудень, зельц, мужужи – дрожащие рецепты мира

Поделиться записью:
Стабилизация состояния
После острой фазы заболевания наблюдается стабилизация состояния. Для нее характерно появление хорошего аппетита. Организму нужна энергия, чтобы продолжать бороться с вирусом и возвращать прежнюю жизнеспособность.
Питание, в свою очередь, должно не только восполнять запасы энергии, но и поставлять необходимые для полноценной активности микро- и макроэлементы, витамины.
Кроме того, задачей ежедневного рациона является выведение токсичных продуктов, снижение имеющейся интоксикации. В период стабилизации состояния оптимальным считается дробное питание.

Пища должна быть измельченная или жидкая. Предпочтение следует отдавать следующим блюдам:
- слизистые каши (овсяная, манная) с добавлением небольшого количества сливочного масла;
- отварные или тушеные овощи (морковь, брокколи, цветная капуста, тыква);

Нельзя забывать о питьевом режиме. Ежедневно следует потреблять до 2 л обычной воды. Также разрешаются клюквенные морсы, отвары на основе лекарственных трав. Все напитки должны быть теплыми, но не горячими.

Основные меры профилактики коронавирусной инфекции
Вот основные меры профилактики, которые должен соблюдать каждый человек:
Не прикасаться руками к лицу. Ученые подсчитали, что в
среднем человек за час 25 раз трогает свое лицо руками. При этом этими же
руками люди касаются разных поверхностей, на которых может обитать вирус. В
половине случаев заражение происходит посредством проникновения вируса через
слизистые – глаза, рот, нос.
Мыть руки. Такая вроде бы простая и элементарная
процедура на настоящий момент считается самой эффективной профилактикой
COVID-19. Руки надо мыть как можно чаще, причем делать это нужно в течение
40-60 секунд. Если вы моете руки в общественном месте, кран после мытья рук
следует закрывать одноразовым полотенцем, которым вы вытерли руки.
Рекомендуется использовать жидкое мыло, так как на твердом мыле могут остаться микроорганизмы.
Использовать антисептики
Длительность обработки рук
составляет 20-30 секунд
Но при покупке данных средств важно обращать внимание
на состав. Рекомендуемая концентрация – 80% этанола, 1,45% глицерина, 0,125%
перекиси водорода.
Если во время чихания и кашля прикрывать рот и нос,
экспансию COVID-19 можно предотвратить
Кашлять и чихать нужно в салфетку, а
если ее под рукой нет – в сгиб локтя
После использования салфетки, ее нужно
сразу же выбросить в мусорный контейнер. Многие люди прикрывают рот и нос во
время кашля и чихания ладонями – это неправильно и достаточно опасно. Вирус
попадает на руки, которыми человек впоследствии прикасается к различным
предметам.
Носить маску. Данное изделие предназначено для больных
людей, а также для тех, кто ухаживает за больными. Маска должна плотно
прилегать к лицу, зазоров не должно оставаться. Менять маску нужно каждые 2-3
часа, повторно использовать ее нельзя.
Избегать близких контактов, оставаться на
самоизоляции. Специалисты советуют держаться от других людей на расстоянии не
менее 1 мера. О рукопожатиях, а тем более об объятиях следует пока забыть.
Лучшим вариантом является домашняя самоизоляция.
Проветривание помещения. Приток свежего воздуха
снижает вирусную нагрузку.
 Профилактика коронавируса — рекомендации Роспотребнадзора
Профилактика коронавируса — рекомендации Роспотребнадзора
Отдельно надо сказать о профилактике для пожилых людей. Риск заражения после 65 лет увеличивается, особенно тяжело вирусная инфекция протекает у лиц, имеющих хронические заболевания. Пожилым людям рекомендуется оставаться дома и ограничить близкие контакты с другими людьми, при общении обязательно соблюдать дистанцию.
Конечно пожилым людям следует доставлять продукты питания и необходимые лекарства, но, приходя к ним, следует обязательно надевать маску. Это связано с тем, что многие люди переносят инфекцию в очень легкой форме, не имеют клинических симптомов, но являются потенциально заразными.
 Как не заразиться коронавирусом — рекомендации Роспотребнадзора
Как не заразиться коронавирусом — рекомендации Роспотребнадзора
Дорогой читатель, мы собрали всю самую важную и актуальную информацию о COVID-19 на 1 странице — главное о коронавирусе.Также, доступна актуальная статистика по: России, Москве, Подмосковью и городам, СпБ и всем регионам РФ и странам мира.
Если пожилые родственники проживают вместе с вами, их нужно поселить в отдельную, хорошо проветриваемую комнату, при общении с ними надевать маску и почаще дезинфицировать поверхности.
Мерами профилактики для пожилых людей являются:
- Оставаться дома, избегать поездок в общественном транспорте, не находиться в местах массового скопления людей.
- Заказывать продукты с доставкой на дом или через родственников.
- Укреплять иммунитет при помощи витаминов и других средств.
- Делать чаще влажную уборку, проветривать помещение.
Универсальная диета для детей
Какая диета должна лежать в основе детского рациона? Гастроэнтерологи убеждены, что наиболее универсальным вариантом, который может использоваться для питания здоровых детей, является стол №5.
Эта диета обычно применяется при заболеваниях печени и поджелудочной железы, однако при этом она обеспечивает достаточную калорийность питания и нормальный уровень белков и углеводов, с ограниченным содержанием жиров и соли.
Стол №5 предусматривает дробное питание 5-6 раз в сутки, при этом не допускаются длительные перерывы между едой и запрещены острые, кислые, консервированные и жареные продукты.
При составлении меню можно использовать:
- Галетное печенье, домашнюю выпечку в ограниченном количестве. Свежий хлеб и слоеные изделия запрещены.
- Супы овощные, с добавлением крупы, борщ. Грибной, мясной и рыбный бульоны исключаются.
- Говядину, курятину, индейку, а также крольчатину в отварном или запеченном виде. При этом мясо утки и любые субпродукты под запретом. В рационе детей также не должны присутствовать колбасы и мясные консервы как промышленного, так и домашнего производства.
- Отварную или запеченную рыбу. Копченую рыбу, рыбу в соленом виде и консервы следует исключить.
- Кисломолочные продукты. При этом старайтесь не приобретать йогурты в магазинах, а готовить их в домашних условиях, используя закваску. Разрешены сладкие каши на молоке. При этом ограничьте присутствие в рационе сливок, жирного молока и сыра.
- Паровой омлет. Яйца вкрутую и яичница под запретом.
- Сырые, отварные и тушеные овощи. В то же время жареные, маринованные и квашеные овощи из рациона исключаем.
- Компоты, кисели, соки из свежих фруктов не слишком кислых разновидностей. Выбирать стоит те дары природы, которые распространены в вашей местности.
- Зефир, мармелад, нугу. Шоколад из рациона исключаем.
Так, например, на завтрак можно подать ребенку творог с фруктами и чай с печеньем. Через два часа предложите малышу печеное яблоко. На обед приготовьте овощной суп, кашу и паровые котлеты. Полдник будет состоять из не слишком крепкого чая с сахаром и печенья. Наконец, ужинать ваш ребенок будет отварным картофелем с запеченной рыбой.
Нужно ли лечить астению
То, что астения после коронавируса «пройдет сама», как после обычной болезни, — большое заблуждение, поскольку нарушения в организме, которые ее вызывают, слишком масштабны. Увы, из всех опрошенных Всероссийских Центром Изучения общественного мнения, только 21% переболевших проконсультировался с врачом и только 80% проходили какую-либо, хотя бы самостоятельно себе назначенную реабилитацию.
Сами же медики убеждают: постковидный синдром требует обязательного обращения к врачу, поскольку считается заболеванием. И как при любом заболевании самолечение при постковидной астении запрещено! Оценив общее состояние организма и выраженность проблем, на которые жалуется пациент, врач подберет нужное и действенное лечение.
Питание после перенесенного вируса
Диетическое питание после болезни способствует укреплению пострадавших органов, восстановлению сил и возврату к обычному образу жизни. После того, как тест на коронавирус становится отрицательным, пациента переводят на специальную диету. Она представляет собой щадящее меню, которое необходимо для подготовки пищеварительной системы к переходу на стандартную еду.
Режим питания после коронавируса должен быть дробным, но разнообразным. Сохраняется запрет на употребление соусов, копченостей, фаст-фуда и солений. Также нельзя крепкие чай и кофе, алкоголь.
Диетическое питание – хорошее средство для быстрого восстановления организма после коронавируса. Правильная еда способствует укреплению иммунной системы, восстановлению сил. Чтобы получить максимальную пользу, при составлении ежедневного рациона необходимо ориентироваться не только на свои вкусовые предпочтения, но и на стадию и степень тяжести заболевания, а также рекомендации медиков.
Причины потери аппетита при коронавирусе
Отсутствие аппетита – это вполне нормальное физиологическое состояние при инфекционном заболевании. Коронавирус не стал исключением из этого правила. Причин, почему теряется аппетит при коронавирусе несколько:1. Защита. Организм все свои силы направляет на борьбу с вирусом. Иммунная система вырабатывает антитела, которые вступают в борьбу с инфекцией. Прием пищи организм считает лишней нагрузкой, которую самопроизвольно пытается не допустить.2. Интоксикация. Частицы нового вируса при попадании в человеческий организм вырабатывают вредные вещества. Чем выше концентрация ядовитых веществ, тем хуже чувствует себя пациент. Состояние заболевшего по симптомам (диарея, рвота) больше похоже на сильное отравление.3. Нарушен функционала вкусовых рецепторов. Одним из самых частых симптомов заболевания – потеря обоняния. Также человек с подтвержденным диагнозом может не полностью потерять обоняние, но запах и вкус привычных блюд сильно искажается.В данном случае основной задачей заболевшего становится поддержка своего организма, который нуждается в помощи. Не стоит перегружать желудок едой, особенно если даже мысли о питании вызывают приступы тошноты. Лучше пить больше жидкости в различных формах. Можно принимать сорбенты для снятия интоксикации, но только после консультации врача.
Усталость
Многие пациенты после COVID-19 жалуются на усталость и слабость. Есть мнение, что эта астения может быть связана с синдромом хронической усталости: предполагается, что он может проявляться после вирусных заболеваний; в числе прочего его признаки находили у переболевших во время вспышки атипичной пневмонии 2003 года. Однако пока существование синдрома хронической усталости — спорный вопрос: его нет в Международной классификации болезней и не все врачи признают его существование. У слабости после коронавирусной инфекции может быть и более простое объяснение, считает физиотерапевт Сергей Иваненко. «Это следствие того, что человек долгое время провел лежа, не выполнял никакой активности и внезапно стал двигаться, — говорит специалист. — При этом организм ослаблен борьбой с инфекцией, а легкие не справляются с тем объемом кислорода, который нужен организму». Следует помнить, добавляет он, что длительная слабость — не специфическое явление для вирусных инфекций: такое происходит после любого заболевания, которое приковывает человека к постели.
Решение
Постепенное усложнение. После выздоровления от инфекции включаются адаптивные способности организма, и вы становитесь сильнее просто от того, что делаете повседневную рутинную деятельность вроде уборки и прогулки до работы.
Главное — отслеживать динамику самочувствия и усложнять двигательные задачи с каждым днем. Это и будет выводить ваше состояние
— энергию, дыхание, мышечную силу
—
на тот уровень, что был до болезни. Нужно найти баланс между тем, что совсем легко, и тем, на что не хватает сил.
Обычная ходьба. Максимально безопасный и эффективный способ восстановить силы — интенсивная ходьба. Идеальный вариант — найти в тренажерном зале беговую дорожку под углом, что увеличивает нагрузку
Если такой дорожки нет и вы шагаете по обычной дорожке или по парку, стоит обращать внимание на скорость и дистанцию, отслеживать их в дневнике или с помощью гаджета. Например, если сегодня вы прошли 4 километра за час, после чего появилась одышка, стоит это зафиксировать —
и преодолеть на следующий день эту же дистанцию и еще 50–100 метров
Потихоньку наращивайте нагрузку — либо увеличивая скорость, либо удлиняя дистанцию.
Контроль самочувствия. Одышка и усталость будут появляться во время движения, и это нормально. Однако дыхание должно вернуться в норму через 2–3 минуты после того, как вы остановитесь. Если одышка мешает двигаться и продолжается дольше этих 2–3 минут, это сигнал, что нагрузка слишком большая, и на следующий день стоит сделать чуть-чуть меньше упражнений. Кроме того, определенные симптомы во время движения
—
головокружение, тошнота, головная боль, липкий пот — должны насторожить. Если они появляются часто, стоит обратиться к врачу. Другие измерения во время нагрузки стоит делать по назначению врача: контроль сатурации
— если он рекомендован в выписке, контроль пульса и давления — если есть гипертония или другие проблемы с сердцем.
Работа с балансом. Координациязависит от информации, которая поступает в мозг от специфических рецепторов под кожей. Их чувствительность можно развивать. Для этого Сергей Иваненко советует купить специальные нестабильные платформы и делать на них простые упражнения: ситуация нестабильности заставит нервную систему активнее искать баланс, и найти его уже на твердой поверхности станет легче. Также пригодятся специальные массажные коврики для ступней с рельефной текстурой. Или просто ходите по траве, песку и камням босиком либо в обуви с тонкой подошвой, которая будет передавать структуру поверхности.
Как избавиться от слабости после COVID-19
Главная цель лечения при постковидной слабости и утомляемости – активировать обмен и восстановить функции организма, повысить адаптацию к нагрузкам и нормализовать режим труда и отдыха, говорит Вероника Шишкова. Иными словами, дать организму энергию для восстановления, вернуть ему тонус.
Для этого используются немедикаментозные и медикаментозные методы лечения. К первым относятся хорошо всем известные лечебная физкультура, санаторно-курортное лечение, прогулки на свежем воздухе, дыхательная гимнастика и так далее. С медикаментами ситуация иная. Как показал опрос ВЦИОМ, знания людей об препаратах, которые могут помочь восстановить силы и справиться со слабостью, весьма ограничены: 58% не смогли назвать никакие средства, 17% затруднились ответить. Немногочисленные ответившие называли поливитаминные комплексы, витамины D и С, парацетамол, арбидол, парацетамол и другие, которые, строго говоря, указанную проблему не решают.
А между тем существуют адаптогены (общетонизирующие средства), антигипоксанты (препараты для борьбы с кислородным голоданием клеток), энергокорректоры и другие, даже комбинированные – для помощи клеткам, пострадавшим от гипоксии. Таких немного, но они эффективны. Например, препараты с действующим веществом мельдоний, которые успешно прошли испытания и в красных зонах ковидных госпиталей, и в лечении постковидного синдрома у амбулаторных больных. Его уже более 40 лет применяют у людей в состоянии физических и умственных перегрузок, так как он помогает восстановить энергетические резервы организма, восстанавливает подачу кислорода к ним, помогает освободиться от токсинов. В результате уменьшаются и уходят проявления астении, восстанавливается способность к концентрации и работоспособность.
Постковидная астения – мучительное и изнуряющее состояние, свидетельствующее об определенных проблемах в организме. Не оставайтесь безучастны к собственному самочувствию, обратитесь к врачу и начните лечение, которое поможет вам скорее восстановиться!
Текст подготовил

Котов Максим Анатольевич, главный врач центра КТ «Ами», кандидат медицинских наук, доцент. Стаж 21 год
Список источников
- Котов М.А. Опыт применения компьютерной томографии в диагностике заболеваний органов дыхания у детей / Материалы X Невского радиологического Форума (НРФ-2018). – СПб., 2018, Лучевая диагностика и терапия. 2018. № 1 (9). — С. 149.
- Панов А.А. Пневмония: классификация, этиология, клиника, диагностика, лечение, 2020.
- Бова А.А. Пневмонии: этиология, патогенез, клиника, диагностика, 2016.
- Chl Hong, M.M Aung , K. Kanagasabai , C.A. Lim , S. Liang , K.S Tan. The association between oral health status and respiratory pathogen colonization with pneumonia risk in institutionalized adults, 2018.
- Yang-Pei Chang, Chih-Jen Yang, Kai-Fang Hu, A-Ching Chao, Yu-Han Chang, Kun-Pin Hsieh, Jui-Hsiu Tsai, Pei-Shan Ho, Shen-Yang Lim. Risk factors for pneumonia among patients with Parkinson’s disease: a Taiwan nationwide population-based study, 2016.
- Клинические рекомендации по диагностике, лечению и профилактике тяжелой внебольничной пневмонии у взрослых. Министерство здравоохранения РФ, 2019.
Как коронавирус влияет на легкие и дыхательную функцию
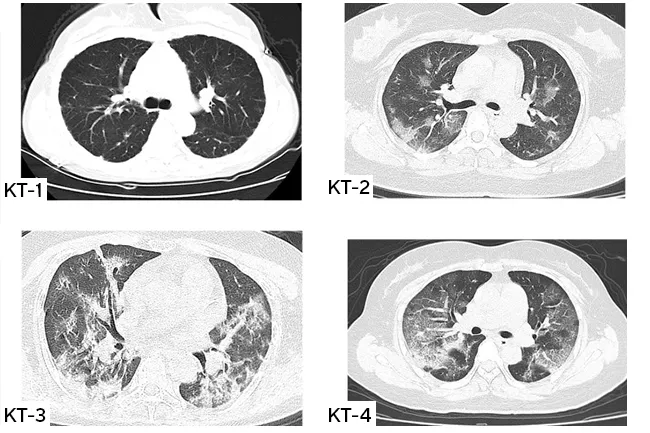
По данным открытой научно-исследовательской базы PubMed, наиболее распространенные осложнения после коронавируса (вирусной пневмонии) со стороны дыхательной системы, которые снижают качество жизни и сокращают функциональный объем главного дыхательного органа — это пневмофиброз и другие интерстициальные заболевания легких (ИЗЛ). Прогноз наименее благоприятный у пациентов, которые перенесли тяжелую пневмонию с обширным воспалением (КТ-3 и КТ-4) и диагностированным на КТ симптомом «булыжной мостовой». Выраженность фиброзных изменений может быть небольшой (при КТ-1 и КТ-2) — в этом случае пациент даже не почувствует, что в легких произошли изменения.
Фиброз — это защитная реакция организма на воспалительный процесс или травму. Она наблюдается приблизительно у 10-15% пациентов, переболевших вирусной пневмонией, ассоциированной с COVID-19. При фиброзе легких наблюдается патологическое разрастание соединительной ткани в альвеолярных капсулах и между ними (в интерстиции — легочном матриксе). В результате эластичная ткань дыхательного органа грубеет, образуются рубцы, сокращается пространство, предназначенное для кислорода.
Диффузный фиброз в разных сегментах приводит к деформации соединительнотканного каркаса легкого (по аналогии с ХОБЛ) и может существенно влиять на дыхание, вызывая непродуктивный кашель, одышку, резистентность к физическим нагрузкам.
Фиброз поддается консервативному лечению, но не всегда. По данным, описанным зарубежными медиками,* примерно 40% пациентов с диагностированными интерстициальными заболеваниями легких после коронавируса не восстанавливаются за 1 месяц, а нуждаются в реабилитации и дополнительном лечении, направленном на восстановление исходного объема легких.
Реабилитация после коронавируса с пневмофиброзом включает дыхательную гимнастику, ингаляции, физиопроцедуры, медикаментозную терапию. Зарубежные медики подчеркивают эффективность кортикостероидных препаратов при фиброзе легких, если у пациента нет противопоказаний.
При длительном фиброзном поражении легких у некоторых пациентов развивается тромбоз легких. Британские медики отмечают, что тромбоз легких или тромбоэмболия легочной артерии (ТЭЛА) относится к жизнеугрожающим состоянием. Почти половина пациентов, которые перенесли коронавирус в острой форме, страдают от легочной эмболии или кровяных сгустков в легких.
*Persistent Post-COVID-19 Interstitial Lung Disease. An Observational Study of Corticosteroid Treatment
Предрасположенность к тяжелому течению вирусной пневмонии с последующим развитием идиопатического фиброза зависит от:
- Возраста пациента (прогноз наименее благоприятен для людей преклонного возраста);
- Пола (осложнение более выражено у представителей мужского пола);*
- Сопутствующих заболеваний (гипертония, сахарный диабет);
- Пониженные показатели диффузионной способности и жизненной емкости легких.
*Peter M. George., Athol U. Wells, R. Gisli Jenkins, Pulmonary fibrosis and COVID-19: the potential role for antifibrotic therapy, 2020
Таким образом, у некоторых пациентов, переболевших вирусной пневмонией, вызванной COVID-19 в острой и тяжелой форме, на КТ могут быть выявлены признаки интерстициальных изменений легких, к которым относится и фиброз легких. К радиологическим признакам в данном случае относится усиление легочного рисунка — уплотнение альвеолярных капсул, интерстиция, нарушение структуры легочного матрикса.
Следствием обширного диффузного фиброза является стойкая дыхательная недостаточность, одышка, кашель — то есть утрата отдельных функциональных участков легких. На лечение пневмофиброза могут уйти месяцы (от 3 до 12), а иногда рубцевание легочной ткани носит необратимый характер.
Противофиброзная терапия включает дыхательную гимнастику, физиопроцедуры, стероидные препараты, ингаляции, коррекцию образа жизни. Тактика лечения и сроки реабилитации определяются врачом-пульмонологом. Специалист изучает анамнез и жалобы пациента, делает функциональные пробы, изучает КТ-изображения.
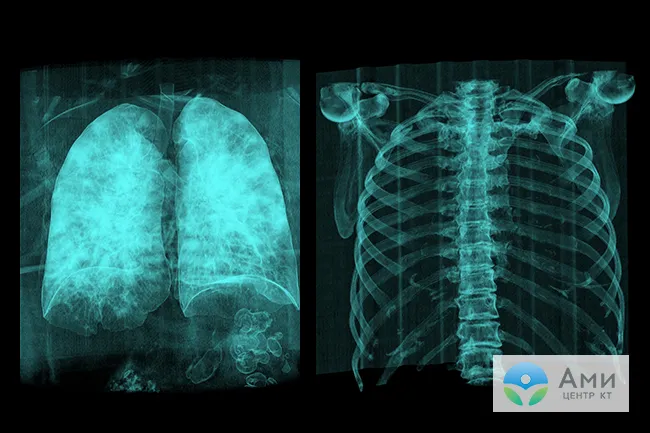
Остаточные респираторные симптомы после коронавируса (одышка, ощущение неполного вдоха, боль в горле) могут беспокоить пациента в течение 1-2 месяцев после того, как он переболел пневмонией. Если улучшений нет, рекомендуется сделать КТ легких или другое обследование, рекомендованное пульмонологом, терапевтом или ЛОР-врачом — в зависимости от жалоб.
































