Что такое менструации и для чего они нужны?
Для начала разберем, для чего природа так все интересно и хитро задумала и «наградила» лучшую половину человечества этой спорной во всех отношениях функцией. Но как бы женщины ни бесились и ни ругались, важную функцию этих выделений осознают и подтверждают все.
В тот самый момент как девочка медленно, но верно превращается в девушку, она приобретает способность зачать, выносить и родить здорового ребеночка. Все ли в порядке с этими функциями, можно понять как раз по регулярности и стабильности прихода месячных
Если наблюдаются какие-то сбои, то это сигнал обратить внимание на свое здоровье и посетить медицинского специалиста.
Если оперировать медицинскими терминами, то менструация представляет собой следующее. Во время овуляции — наиболее благоприятных дней для зачатия малыша –в организме каждой женщины созревает яйцеклетка, готовая к оплодотворению
При подготовке к беременности она передвигается по маточным трубам в полость самой матки, чтобы там закрепиться.
В матке также идет активная работа по готовности к вынашиванию ребенка, уплотняется маточный эндометрий, подготавливается место закрепления оплодотворенной яйцеклетки.
Если долгожданного зачатия не происходит, то пустая яйцеклетка и избыточный, «запасной» клеточный слой отторгаются от стенок матки и выводятся наружу в виде месячных.
Из всего выше сказанного становится понятно, что во время беременности менструаций быть не должно, закрепившаяся яйцеклетка прекрасно устраивается, закрепляется и начинает расти и развиваться.
Но при всем при этом нередки случаи, когда беременные наблюдали у себя кровяные выделения, очень напоминающие месячные, особенно на первых сроках беременности. Давайте с этим разберемся.
Творожистые белые выделения на ранних сроках беременности
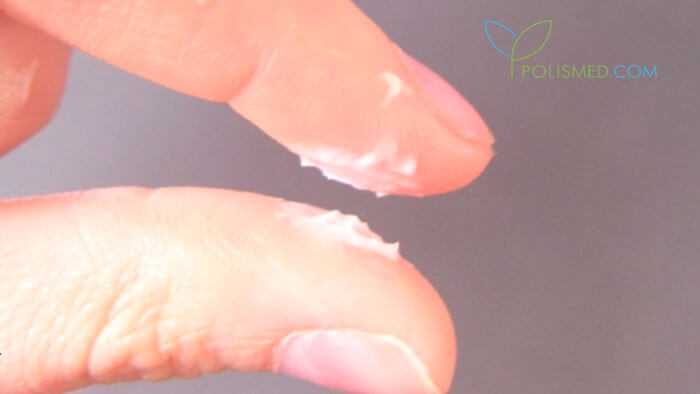
Мы уже говорили, что белые однородные выделения, не вызывающие зуд – норма для беременных женщин. Однако крупинчатые или творожистые бели могут быть признаком молочницы (вагинального кандидоза).
Гормоны беременности изменяют рН влагалища, делая его более восприимчивым к грибковой инфекции. Грибки рода Candida часто присутствуют в микрофлоре организма, а при снижении его защитных функций они быстро размножаются, вытесняя полезные лакто- и бифидобактерии.
При молочнице женщину беспокоят обильные белые выделения. Они имеют неоднородную творожистую консистенцию. А их кисловатый запах обусловлен наличием кислоты, вырабатываемой кандидами.
Помимо выделений могут возникать и другие симптомы:
- покраснение и отек слизистой;
- сильный зуд, усиливающийся после намокания слизистой;
- жжение при мочеиспускании и после него.
Лечение кандидоза у беременных проводят препаратами, которые не вредят развитию плода.
В лечении молочницы у беременных женщин может быть рекомендован двухэтапный метод терапии. Первый – курс применения антимикотического препарата, который назначается врачом в индивидуальном порядке. Второй – нормализация интимной микрофлоры с помощью вагинальных пробиотиков — живых микроорганизмов, которые при применении в адекватных количествах улучшают здоровье организма-хозяина. Наиболее распространенными пробиотиками являются кисломолочные бактерии (Lactobacillus spp.), различные бифидобактерии (Bifidobacterium spp.), а также непатогенные грибки, такие как Saccharomyces spp.
В рамках восстановительного этапа терапии могут назначать вагинальные капсулы Лактожиналь. В состав этого препарата, созданного специально для восстановления интимной лактофлоры, включены усиленные лактобактерии LCR. Лактожиналь способен нормализировать кислотно-щелочной баланс, восстанавливать здоровую микрофлору влагалища, способствовать профилактике обострений влагалищных инфекций различного происхождения. По мнению гинекологов, двухступенчатый метод с использованием Лактожиналя на восстановительном этапе позволяет обеспечивать долговременный лечебный эффект и предотвращать рецидивы влагалищных инфекций.
Вагинальные капсулы Лактожиналь могут применяться у беременных женщин с первого дня беременности и во время грудного вскармивания.
Причины в первом триместре
Кровянистые выделения до 14 недель считаются менее опасными, чем симптом во 2 и 3 триместре беременности. Не всегда эндокринная система женщин успевает перестроиться под изменения в женском организме. Из-за этого в период, когда должны были появиться менструации, девушка может заметить у себя на нижнем белье незначительные кровянистые выделения.
Внематочная беременность
Патология часто развивается из-за аномального строения органов репродуктивной системы и обозначается ложными месячными на раннем сроке при беременности. Плодное яйцо закрепившись в фаллопиевых трубах, продолжает расти. Выносить ребенка в этом случае будет невозможно. Разрастание эмбриона приведет к разрыву маточной трубы. Это грозит осложнениями со здоровьем у женщины, иногда и летальным исходом.
Симптомы внематочной беременности нарастают постепенно. Они характеризуются:
- спазмами внизу живота;
- розоватыми мажущими выделениями при беременности на раннем сроке, которые меняют оттенок на красный;
- интоксикацией организма;
- головокружениями.
Замирание развития плода
Красные, коричневые или розовые выделения при беременности на раннем сроке отмечаются при гибели плода и отсутствии его отторжения организмом женщины. Аномальный секрет будет единственным признаком, свидетельствующим о патологии. Пребывание мертвого плода в утробе матери до 5-6 недель грозит развитием сепсиса и ДВС, при котором кровь теряет способность сворачиваться. Патологии в большей степени подвержены дамы, имеющие нестабильный цикл и злоупотребляющие алкоголем.
Выкидыш
Состояние проявляется обильными кровотечениями из влагалища и болями в области живота, поясницы. Дамы, не подозревающие о беременности, путают выкидыш с менструациями. Отличить месячные от выкидыша можно при внимательном изучении выделяемого секрета. В последнем случае в выделениях можно будет рассмотреть плодное яйцо. Женщина, заподозрившая у себя выкидыш, должна немедленно обратиться в больницу. Ей предложат чистку для того, чтобы избежать инфекционных осложнений после потери ребенка.
Причины коричневых выделений из влагалища
Чаще всего появление крови из женских половых путей связано с физиологическими процессами – теми, что в норме происходят в организме.
Коричневые выделения в начале и конце менструации
Месячные – самая распространенная причина появления мажущих кровянистых выделений. В начале менструации, когда процесс отторжения слизистой оболочки матки (эндометрия) только начинается2, крови мало. Иногда она задерживается во влагалище и, контактируя с воздухом, окисляется, из-за чего выделения приобретают темно-коричневый цвет1. По мере того, как менструальное кровотечение набирает силу2, количество вытекающей из матки крови увеличивается, и она становится ярко-красной1. К концу месячных выделения опять становятся скудными, мажущими, вначале бордовыми, затем коричневыми и черными, и только потом прекращаются1.
Помните, что если общее количество дней менструации превышает неделю, тогда кровомазание до и после месячных не будет считаться нормой12 — такие выделения могут указывать на нарушение, поэтому обязательно запишитесь на прием к гинекологу.
Кровомазание в середине цикла
Причиной появления темного пятнышка крови на ежедневке или нижнем белье в середине цикла может быть гормональная перестройка, происходящая в организме в период овуляции4,5. В первую половину цикла, до овуляции, господствуют эстрогены, но после выхода яйцеклетки из фолликула их уровень быстро падает, уступая место прогестерону. Такой быстрый переход может стать причиной небольшого кровотечения4,8, которое проявляется коричневыми выделениями11.
Кровомазание в период овуляции – не повод для беспокойства4,5, если оно непродолжительное, не сопровождается болями в животе и другими неприятными симптомами4. Если же выделения сочетаются с ухудшением самочувствия — это повод обратиться к врачу.
Коричневые выделения за несколько дней до менструации или вместо месячных
Темная «мазня» может быть признаком беременности, хотя ее очень часто принимают за начало месячных. На самом деле кровомазание иногда является результатом имплантации – внедрения плодного яйца в матку1,8, 13. В процессе погружения в глубокий слой слизистой матки, плодное яйцо разрывает ткани и кровеносные сосуды, что и становится причиной небольшого кровотечения13. Как правило, имплантация происходит через 10 дней после зачатия4. Поэтому, если накануне месячных или за неделю до предполагаемой даты их начала появились коричневые пятна на нижнем белье, возможно, вы беременны.
Накануне менопаузы женщина может заметить, что вместо привычной менструации наблюдаются коричневые выделения2. В возрасте 45-55 лет они связаны с естественным процессом угасания детородной функции6. Но, если вам меньше 45, обратитесь к врачу. Возможно, у вас возникло преждевременное снижение функции яичников6.
Будьте внимательны: кровомазание перед месячными в сочетании с болями в животе может быть проявлением внематочной беременности. В этом случае нужно срочно проконсультироваться с гинекологом5,13.
Коричневые выделения при использовании методов контрацепции
Периодические выделения темного цвета бывают у женщин, использующих внутриматочные средства контрацепции (ВМС)7, — спирали, содержащие гормоны3, или медьсодержащие спирали10. Последние механически воздействует на слизистую оболочку матки, вызывает ее легкое воспаление и повышает ранимость. Когда через 3-6 месяцев организм адаптируется к ВМС, эти симптомы исчезают10.
Если вы выбрали гормональный метод контрацепции, у вас возможны скудные мажущие выделения при отсутствии полноценных месячных. Их называют «кровотечения прорыва». Чаще всего они возникают на фоне приема противозачаточных таблеток с прогестероном длительного действия. Обычно они исчезают в течение 3-4 месяцев2,11.
Не зависящие от цикла
При принятии противозачаточных
При контрацепции, как при использовании оральных средств, так и внутриматочной спирали, организму женщины требуется время для адаптации. Этот период иногда длится до полугода и сопровождается скудными кровянистыми выделениями без запаха и боли в промежутке между месячными. Иногда возникают из-за нарушения инструкции по применению, либо пропуска таблетки. В любом случае, через пару месяцев стоит наведаться к гинекологу. Посещение врача поможет исключить вариант неправильного подбора средства контрацепции. Милые женщины, помните: противозачаточные таблетки стоит принимать только по назначению врача. Никакой совет подруги не должен становиться решающим!!!
На фоне сбоя цикла
Возможно их появление после длительных занятий спортом, стрессовых ситуаций, интенсивных нагрузок, длительного полового акта, при нормализации ежемесячного цикла в подростковом возрасте у девочек. В большинстве случаев это нормально и они проходят бесследно. Но в первую очередь это сигнал, нужно быть начеку. Нельзя прозевать начало патологии. Если Вас что-то насторожило, то не лишним будет обратиться к специалисту за консультацией.
В следствие активного полового акта
При бурном половом акте может повредиться слизистая матки. Появится кровь. Она будет придавать коричневый оттенок слизи. Это проходит быстро. Если симптомы будут появляться регулярно, то это повод обратиться к врачу. Пусть он исключит патологию.
Пренебрежение личной гигиеной
При отсутствии достаточного количества водных процедур изменяется кислотная среда влагалища. Возникают благоприятные условия для размножения бактерий. Они способствуют развитию заболеваний.
Заболевания передающиеся половым путем
В этом случае, скорее всего, кровь будет одним из симптомов. Появятся зуд, боль, жжение, сухость и прочее. При инфекциях, передающихся половым путем(ИПП), таких, как хламидиоз, микопламоз, уреоплазмоз, герпес генитальный, бактериальный вагиноз, вагинальный секрет меняет цветовую гамму и запах, возможно появление желто-коричневых выделений. У каждого заболевания свои симптомы, расставить все точки над i поможет посещение специалиста и сдача анализов.
Какие выделения должны вызвать беспокойство
После наступления беременности влагалищная слизь может приобрести непривычную текстуру или запах. Но секрет не должен раздражать ткани наружных половых органов, а его выделение в норме не сопровождается зудом, покраснением, отеком и другими неприятными ощущениями. Если выделения изменяют цвет или приобретают резкий неприятный запах, возникают дополнительные симптомы, недомогание, следует обратиться к врачу.
Ниже мы опишем виды патологических выделений при беременности. Однако самостоятельно установить точный диагноз по внешнему виду белей невозможно, это может сделать только врач, который и должен назначать лечение.
Выделения белого цвета
Выделения при беременности на ранних сроках в норме могут иметь вязкую текстуру и белый цвет. Но если они становятся творожистыми, а женщину, помимо белей, беспокоит зуд, жжение, отек наружных гениталий, дискомфорт во время полового контакта, речь может идти о молочнице или по-научному кандидозе. Это одно из самых распространенных заболеваний, с которым сталкиваются 2/3 беременных женщин. Заболевание вызывают дрожжи вида Candida. Активность прогестерона снижает иммунитет, а под действием эстрогенов в слизистой оболочке влагалища растет уровень гликогена, что создает благоприятные условия и питательную среду для грибов. При отсутствии лечения кандидоз у беременных увеличивает риск выкидыша, преждевременных родов, провоцирует внутриутробное инфицирование плода.
Выделения желтоватого, зеленоватого, сероватого цвета
Окрашенные таким образом бели также могут быть вариантом нормы, если у женщины они наблюдались до беременности. Однако чаще такие бели свидетельствуют о наличии воспалительного процесса или инфекционном заболевании. Наиболее опасны инфекционные заболевания в первом триместре, когда они могут повлиять на формирование эмбриона и вызывать его гибель. Патологические выделения при беременности на ранних сроках требуют особого внимания. На поздних сроках заболевания не несут рисков пороков развития плода, но могут вызывать преждевременные роды или инфицирование новорожденного при прохождении через родовые пути.
Бактериальный вагиноз — заболевание, которое развивается, если нарушен баланс микрофлоры влагалища. В силу гормонального сдвига и снижения местного иммунитета, беременные женщины более подвержены этой патологии: с ней сталкивается до 40% будущих мам. Болезнь характеризуется замещением лактобактерий патогенной микрофлорой. Бели при этом жидкие, сероватого или зеленоватого цвета, имеют неприятный «рыбный» запах, который усиливается после полового контакта. Патология может не иметь других симптомов, либо сопровождаться раздражением половых путей, зудом, жжением, неприятными ощущениями во время секса. Но даже если других симптомов нет, вагиноз необходимо лечить, так как он угрожает вынашиванию и родоразрешению. Среди возможных последствий: преждевременные роды, раннее излитие амниотической жидкости, хориоамнионит, внутриутробное инфицирование плода или его гипоксия.
Трихомониаз — распространенное заболевание, передающееся половым путем. Заболевание вызывает простейший паразит Trichomonis vaginalis, который быстро погибает во внешней среде, но активно размножается при попадании в урогенитальную систему. По мере развития заболевания оно вызывает воспаление вульвы, влагалища, шейки матки, мочеиспускательного канала, мочевого пузыря, а также органов малого таза. Бели при трихомониазе желтовато-серые, пенистые, имеют резкий неприятный запах. Симптомы заболевания неспецифичны. Они связаны с воспалением половых путей: раздражение, отек, боли в нижней части живота, дискомфорт при половом контакте и мочеиспускании. Трихомониаз может вызывать различные патологии: аномальное прикрепление плаценты, выкидыш, замершая беременность, преждевременные роды. Также заболевание повышает риск проникновения в матку других микроорганизмов (хламидий, гоноккоков), которые приводят к серьезным осложнениям.
Диагностика инфекционных заболеваний проводится путем взятия мазка или посева на микрофлору. Медикаменты для лечения должен назначать врач, особенно для беременных пациенток, которым необходимы лекарства, не влияющие на развитие плода. Обычно используются антибактериальные, противопротозойные средства, а также свечи для восстановления нормальной микрофлоры влагалища.
Категории
- Анализы и диагностика(0)
- Беременность и роды(87)
- Бесплодие(3)
- Болезни сосудов(1)
- Болезни уха, горла, носа(0)
- Гастроэнтерология(1)
- Генетика и прогнозы(8)
- Гинекология(19)
- Глазные болезни(0)
- Диетология(1)
- Диетология и грудное вскармливание(49)
- Иммунология(4)
- Инфекционные болезни(1)
- Кардиология(3)
- Кожные болезни(7)
- Косметология(1)
- Красота и здоровье(0)
- Маммология(12)
- Маммология для Пап(2)
- Наркология(4)
- Нервные болезни(0)
- Онкология(10)
- Онкология для Папы(3)
- Ортопедия(3)
- Педиатрия(79)
- Первая помощь(0)
- Пластическая хирургия(1)
- Половые инфекции(4)
- Проктология(1)
- Психиатрия(0)
- Психология(16)
- Психология для Папы(6)
- Пульмонология(0)
- Ревматология(0)
- Репродуктивная система мужчины(4)
- Сексология(0)
- Спорт, Отдых, Питание(4)
- Стоматология(1)
- Счастливое детство(18)
- Урология и андрология(7)
- Хирургия(2)
- Эндокринология(1)
Когда делать тест на беременность после имплантационного кровотечения
Эксперты рекомендуют делать домашний тест на беременность в 1-3 дни с момента задержки месячных. Получается, что этот период соответствует 4-6 дню после прекращения ИК. Полученному результату можно доверять. Если тест показывает две полоски, срочно записаться на прием к гинекологу, встать на учет по беременности.
При внематочной беременности
Первые сигналы появляются на 2-3 день после зачатия. Началом проявления симптомов медики называют снижение иммунитета.
На 4-10 сутки наступает имплантация, когда меняются базальные показатели, возможны болевые ощущения внизу живота и выделения.
Однако встречаются и трагические жизненные ситуации. У 2-3 % девушек обнаруживают внематочную беременность. В этом случае прикрепление эмбриона происходит за пределами эндометрия.
Тогда об имплантационном кровотечении не может быть речи. Процесс сопровождается сильнейшими болями и темными, коричнево — черными выделениями. Рекомендуется срочно вызвать бригаду скорой помощи.
Причины в третьем триместре
Проблема у женщин может наблюдаться и в 3 триместре вынашивания ребенка – с 30 по 41 неделю. Симптом с 36 по 38 неделю может свидетельствовать о начале преждевременных родов. Если беременная своевременно обратиться к врачу, то у нее будут все шансы на рождение здорового ребенка, ничем не отличающегося от сверстников по физическому и умственному развитию.
Основная причина появления красноватых или коричневатых белей на позднем сроке – отхождение слизистой пробки. Ее основная цель – защита ребенка и околоплодных вод от инфекции. Необязательно, что после ее отхождения сразу же начнутся роды.
Обычно признак появляется за 1-2 недели до появления младенца на свет. Срочно необходимо вызывать неотложную помощь, если кровянистый секрет сопровождается спазмами в области живота. То же самое правило относится и к отхождению околоплодных вод. Без них ребенок не способен прожить более 12 часов.
Причины отхождения сгустков крови во время беременности
Отдельно нужно рассмотреть случаи, когда беременная обнаруживает, что вышел сгусток крови при беременности. На ранних сроках вынашивания это явление невероятно опасно и чревато гибелью плода. Если женщина заметила, что внезапно пошли сгустки крови во время беременности, то, скорее всего, произошел самопроизвольный выкидыш. Сгусток в этом случае является компонентом плодных тканей, из которых образовывались эмбрион и его оболочки. Выходят подобные сгустки крови при беременности на ранних сроках в первые три месяца.
Сохранить беременность при отхождении эмбриональных тканей уже не представляется возможным. Потому как причиной их отхождения нередко служат пороки развития плода. И выкидыш, в данном случае, это лучше, чем рождение не жизнеспособного ребенка. Можно сказать, что организм самостоятельно «провел диагностику эмбриона» и при обнаружении серьезных аномалий в развитии «принял решение» о ликвидации такой плоти. Паре нужно принять такой поворот событий и смириться с ним, потому как дальше могло быть хуже. В природе и человеческой, в том числе, устроено все очень гармонично, особенно если ей не мешать.
При потере беременности, когда у женщины отошли сгустки крови, нужно обязательно обратиться к медицинским работникам, чтобы они сделали обследование полости матки, во избежание остатков эмбриональных тканей. Потому что, если они вышли не полностью, они могут начать разлагаться внутри утробы, что влечет за собой тяжелое инфицирование организма женщины. После чистки полости матки, остатки эмбриональных фрагментов могут отправить на исследование для установления причины прерывания беременности. Возможно женщине будет назначено лечение, направленное на восстановление репродуктивной функции.
Угроза выкидыша либо его начало нередко у медиков считается основной причиной, вызвавшей кровотечение на раннем сроке беременности. Но чаще всего потому лишь, что врачи намеренно перестраховываются, дабы со 100% уверенностью исключить опасность прерывания вынашивания. Процент выкидышей до 12 недель срока в России достаточно большой — это примерно 32% от общего числа беременностей, завершающихся благополучным рождением ребенка.
Если критический порог периода вынашивания позади и беременность протекает нормально, то можно с большой долей вероятности предположить, что ребенок выносится нормально и появится в срок. Чтобы попытаться предотвратить потерю плода, необходимо знать признаки самопроизвольного выкидыша — это интенсивные, приступообразного или спазматического характера боли в животе, пояснице и спине, а также кровотечение со сгустками или без таковых.
Совсем по-другому обстоят дела, если беременная замечает выделение крови или ее сгустков на поздних сроках беременности. Кровяные сгустки с восьмого по девятый месяц беременности предвещают начало родовой деятельности. В последние недели вынашивания ребенка организм будущей матери интенсивно подготавливается к родам. В числе подготовительных мероприятий имеет место размягчение шейки матки, при этом может происходить процесс отхождения маточной пробки, которая надежно защищала вход в матку от проникновения в ее полость чужеродных микроорганизмов.
Именно этот процесс и может наблюдать у себя женщина, находящаяся на поздних сроках вынашивания малыша, — сгусток слизи с кровью. Этот процесс является абсолютно нормальным перед родами. Необходимо в любом случае вызывать медиков, чтобы доставили в родовое отделение.
Эрозии
Эрозия – воспаление тканей влагалища в его верхней части (чаще всего), или на шейке матки. Воспалительный процесс по патогенезу отличается на бактериальный и специфический тип. Такое заболевание опасности для ребенка не представляет, но в состоянии спровоцировать осложнения беременности, преждевременные роды, присоединение вторичной инфекции.
Бактериальный вариант развития эрозии становиться возможным в результате наличия во флоре влагалища патологических микроорганизмов, которые раздражают слизистую, не предоставляют возможность заживления тканям. Постоянное разрушение здоровых клеток сопровождается воспалением, крововыделением в незначительном объеме.
Специфический – это результат развития заболевания на фоне механического повреждения. К механическим вариантам воздействия стоит отнести:
- развитие микротрещин после использования тампонов (как во время беременности, так и до ее наступления);
- неправильные резкие движения сексуального партнера в период контакта (даже маленькая микротрещина превращается и развивается в большую проблему в виде эрозии, степень распространения заболевания определяется иммунитетом на момент травмы);
- неправильное обращение с мединструментами в период взятия мазков с цервикального канала (глубокий соскоб, который берет гинеколог, также способен спровоцировать развитие заболевания в виде разрушения тканей слизистой детородных органов).
Кровотечение со сгустками
Присутствие сгустков крови, слизи, вкраплений в мажущих выделениях считается тревожным сигналом для будущей мамы. Не исключено, что прогрессируют болезни по-женски, присутствует угроза прерывания беременности.
В числе провоцирующих факторов:
- гормональные нарушения;
- механические травмы слизистой;
- воспалительные процессы в органах таза;
- угроза выкидыша;
- отторжение эмбриона;
- эндометриоз;
- маточный загиб;
- половые инфекции;
- внематочная беременность;
- нарушения микрофлоры влагалища.
Если в организме женщины начались проблемы, одним симптомом клиническая картина не ограничивается. Чаще кровотечение сопровождается болью в нижней части живота, повышением температуры тела. Обращение к врачу за помощью должно последовать незамедлительно.
Кровотечение, потом месячные
В такой ситуации произошло произвольное отторжение эмбриона. Поэтому началась плановая менструация, а вместе с током крови из организма «вышел» погибший зародыш.
В числе провоцирующих факторов – сильнейший стресс, поднятие тяжестей, плохое питание и т.д
Важно срочно обратиться к гинекологу за индивидуальной консультацией
Беременность и розовые выделения
На наличии розовых выделений как признака наступившей беременности следует остановиться подробней. Дело в том, что как таковой, данный симптом не может являться достоверным признаком зачатия. Самый надежный способ проверить, находится ли женщина в интересном положении, является проведение специального анализа крови на ХГЧ (хорионический гонадотропин). Однако наличие подобных выделений у определенного количества забеременевших является фактом. Это связывают со следующими обстоятельствами:
1. Сама имплантация плодного яйца в стенку матки может сопровождаться небольшим кровотечением, которое проявляет себя лишь в виде нескольких розовых капелек на нижнем белье. Как вариант, это может быть небольшое выделение слизи с кровянистой примесью. Следует помнить, что подобная ситуация не должна продолжаться более суток, в противном случае, необходимо срочно отправиться на прием к гинекологу.
2. После наступления беременности естественным образом увеличивается кровоснабжение матки, что часто происходит за считанные дни. Сосуды слизистой, выстилающей родовые пути, могут реагировать повышением проницаемости и, как следствие, появлением выделений.
3. Полное замещение месячных розовой мазней может наблюдаться у беременных в течение 2-3 дней ежемесячно на протяжении всего первого триместра. Но при этом, как таковой, менструации не происходит, так как нет никакой отслойки внутренней оболочки матки. Это может не вызывать никакого вреда, однако внимательно следить за состоянием будущей мамы под присмотром гинеколога просто необходимо.
Если появление розовых выделений нельзя считать прямым показателем наступления беременности, то вместе с задержкой месячных косвенным звоночком для сдачи анализов на ХГЧ данный симптом вполне может являться.

































