Диагностика
Для диагностики тахикардии используют методы регистрации частоты сокращений сердца:
- электрокардиография;
- холтеровское мониторирование.
ЭКГ — первичный метод диагностики, который подтверждает сам факт тахикардии. ЭКГ определяет характер сердечного ритма, частоту сокращений, предсердную или желудочковую локализацию тахикардии. Холтеровское мониторирование — это суточная регистрация ЭКГ. На теле человека фиксируют электроды и записывающий аппарат. Пациент ведет свою обычную жизнь — спит, ест, ходит на работу, и все свои действия записывает в дневник с указанием времени. Через сутки аппарат снимают и сопоставляют колебания сердечного ритма с действиями пациента. Так врач предполагает причину тахикардии.
Для уточнения диагноза используют:
- ЭФИ, или электрофизиологическое исследование активности сердца — определяет механизм нарушения ритма;
- ультразвуковое исследование и томография — обнаруживают изменения в структуре миокарда;
- общеклинические анализы крови;
- исследование свертываемости крови;
- определение гормонального профиля;
Обследование направлено на выявление причины нарушения ритма.
Пароксизмальная наджелудочковая тахикардия
Электрокардиографические признаки. Пароксизмальная наджелудочковая тахикардия (НЖТ) имеет такие электрофизиологические характеристики:
- внезапное начало и окончание приступа; в большинстве случаев ритм регулярный, есть небольшие колебания частоты;
- частота сокращений желудочков такая же, как и частота сокращений предсердий, но может быть и меньше, если есть АВ-блокада;
- ЧСС составляет минимум 100, максимум 250 ударов в минуту, в среднем это 140-220 ударов/мин;
- комплексы QRS в большинстве случаев узкие, но при абберантном проведении могут расширяться.
Лечение пароксизмов тахикардии
Экстренная электрическая кардиоверсия назначается больному, если во время пароксизма фиксируют стенокардию, артериальную гипотонию, одышку или сердечную недостаточность. Энергия разряда составляет 50-100 Дж вне зависимости от формы импульса. В более легких случаях пароксизмы предсердной тахикардии могут быть устранены чреспищеводной стимуляцией предсердий.
Вагусная стимуляция. В очень частых случаях применяют пробу Вальсальвы (натуживание после вдоха) и массаж каротидного синуса, форсированный кашель. Кроме этих приемов рекомендуется использовать так называемый рефлекс ныряния – погружение лица в холодную воду, зимой – в снег. Эффективность вагусных воздействий при купировании НЖТ составляет около 50% (есть сообщения о более высокой эффективности рефлекса ныряния – до 90%).
Внимание. Проведение вагусных проб противопоказано при наличии такого диагноза как острый коронарный синдром

Медикаментозное лечение
При отсутствии эффекта от вагусных приемов назначают антиаритмические препараты. Лечение начинают с внутривенного введения АТФ (натрия аденозинтрифосфат). АТФ приводит к кратковременной полной атриовентрикулярной блокаде и нередко к преходящей остановке синусового узла. Препарат нужно вводить быстро (за 1-5 сек) в периферическую вену, доза для ввода составляет 10-20 мг (при введении в центральную вену дозу уменьшают). Действие АТФ начинается через 15-30 с и продолжается несколько секунд. У большинства больных возникают приливы или ощущение давления в грудной клетке, продолжающиеся не более 1 мин.
Препарат Верапамил также удлиняет рефракторный период АВ узла и прерывает реципрокную атриовентрикулярную узловую и ортодромную НЖТ. Верапамил может увеличить степень АВ блокады и замедлить ритм желудочков при автоматических НЖТ или НЖТ, вызванных «механизмом reentry» в предсердиях. Дозу препарата, равную 5-10 мг, вводят в/в на протяжении 2-3 мин
У людей пожилого возраста советуют применять с особой осторожностью. Верапамил противопоказан при артериальной гипотонии или АВ блокаде высокой степени
С целью предотвращения парок-сизмов назначают верапамил 120-240 мг в сутки, либо метопролол 50-200 мг в сутки. При нестабильной гемодинамике – амиодарон (кордарон) (после насыща-ющей дозы 600-800 мг), по 100-200 мг/сут.
Методы диагностики
- Электрокардиография (ЭКГ) . Изучив распечатку, врач уже сможет определить тип тахикардии и увидеть, например, сердечную недостаточность.
- Суточное мониторирование по Холтеру – предназначено для выявления пароксизмальной тахикардии. К коже ребенка прикрепляют электроды, соединенные с компактным аппаратом, который круглосуточно снимает показания. Бывает, что нужно более суток.
- УЗИ сердца (Эхо-КГ) – позволяет увидеть строение сердца, нарушение структуры, визуализировать крупные сосуды и сердечные клапаны и камеры, толщину стенок органа, оценить его сократительную функцию. УЗИ позволяет увидеть пороки сердца.
- Клинический анализ крови, направленный на выявление анемии. При ней происходит компенсаторное ускорение ЧСС.
- Биохимический анализ крови на уровень глюкозы и электролитный состав.
- Анализ крови на гормоны щитовидки.
- Электроэнцефалография (ЭЭГ).
- МРТ сердца – в редких случаях.
- Электрофизиологическое исследование (ЭФИ) сердца – нужно, чтобы оценить электрическую активность и найти источник импульсов при пароксизмальном типе тахикардии.
Причины развития
Следует оценивать в зависимости от формы процесса.
Наджелудочковый тип
- Кахексия, вызванная недоеданием или анорексией. Приводит к развитию компенсаторного механизма.
- Обезвоживание. Особенно заметно в летние месяцы или в жарком климате. В подобных условиях пароксизмам подвержены даже здоровые люди.
- Тиреотоксикоз. Чрезмерная выработка гормонов щитовидной железы в результате опухолей, воспалительных болезней и неправильного питания. Процесс хорошо заметен, наступает похудание, изменение рельефа шеи, выпучивание глаз, постоянный подъем температуры.
- Передозировка сердечными гликозидами (Дигоксином, настойкой ландыша).
- Гиперкортицизм в классической форме синдрома Иценко-Кушинга.
- Курение и алкоголизм. Как то, так и другое на длительной основе приводит к изменению характера активности всей системы. На первых этапах этого может быть незаметно.
- Прием психоактивных веществ. К полному разрушению предсердий приводит героин, чуть реже кокаин. Это заслуга не самих опиатов, а вредных примесей в «уличном» наркотике: стирального порошка, мела, кустарно полученных противовоспалительных препаратов.
- Невроз. Вызывает нарушение процессов торможения ЦНС. В данном случае имеет место патологическая стимуляция тканей сердца, в которой нет необходимости.
- Стрессы, физические перегрузки. Провоцируют выброс катехоламинов и кортикостероидов (дофамин, кортизол, адреналин и др.).
Желудочковый тип
- Замещение нормальных тканей сердца соединительными в результате инфаркта.
- Ишемическая болезнь.
- Дистрофия кардиальных структур.
- Воспалительные процессы, вроде эндокардита или миокардита.
- Острое нарушение питания тканей.

Причины описанного типа относительно просто определяются за счет характерности симптомов: одышка, проблемы с координацией движений, дискомфорт в грудной клетке, шум в ушах, быстрая утомляемость.
Вывод:
Пароксизмальная наджелудочковая тахикардия имеет некардиальное происхождение, а желудочковый тип обусловлен заболеваниями самого сердца.
При этом для начала очередного приступа нужен тот или иной триггерный фактор.
Таковым может быть:
- Сильный стресс, психоэмоциональная нагрузка, нервное потрясение.
- Использование спиртного.
- Курение.
- Недосыпание.
- Скачок артериального давления.
- Употребление кофеиносодержащего напитка.
- Физическая активность неадекватного характера.
Классификация
По причине появления выделяют тахикардию физиологическую и патологическую. Первая возникает у здорового человека в ответ на выброс адреналина. Вторая служит симптомом различных заболеваний.
За частоту сокращений сердца отвечает синусовый узел, поэтому выделяют два типа тахикардии по источнику импульса:
- синусовая, когда проблема заключается в избыточной активности синоатриального узла;
- эктопическая, когда в сердце активизируются другие очаги с электрической активностью.
Тахикардия бывает приступообразной, возникает внезапно и также внезапно прекращается. Такие приступы называют пароксизмами, они продолжаются от нескольких часов до нескольких суток. Также бывает постоянная форма тахикардии, при которой частота сокращений сердца увеличена постоянно, и человеку приходится все время принимать лекарства для ее нормализации.
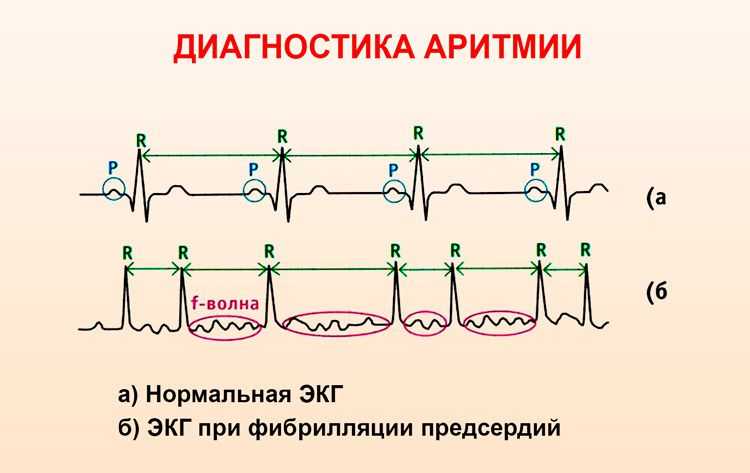
Диагностика аритмии
При возникновении признаков аритмии больным рекомендуется сразу же обратиться к кардиологу. Врач проведет тщательный опрос и осмотр пациента. Это позволит точно определить, присутствуют ли в жизни человека факторы, которые могли привести к возникновению нарушений сердечного ритма, и тяжесть протекания заболевания.
Кардиолог обязательно измеряет давление и определяет пульс. Также врач проводит аускультацию сердца с помощью фонендоскопа. На этом этапе он может оценить характер тонов сердца и сделать предварительные выводы о качестве его функционирования.
Для подтверждения диагноза и точного определения вида аритмии назначаются инструментальные методы исследований:
- ЭКГ;
- УЗИ;
- холтеровский мониторинг.
Также показано сдать общий анализ крови и биохимический. Иногда для точного выявления имеющихся нарушений и причин развития аритмии используются МРТ и КТ. Также в отдельных случаях может проводиться ангиография.
Если приступы аритмии наблюдаются редко и не фиксируются на ЭКГ, пациенту предлагается пройти несколько тестов:
- ЭКГ при физической нагрузке, например, во время работы на велотренажере или бега.
- Тест с наклонным столом – показан при частых предобморочных состояниях и потере сознания. Он заключается в том, что сначала ЭКГ снимается, когда пациент лежит на горизонтальной поверхности, а затем в вертикальном положении.
В нашей клинике вы также можете более подробно узнать о составе своего тела и состоянии сосудистой системы, которая участвует в кровоснабжении внутренних органов, скелетно-мышечной мускулатуры, головного мозга. Наши опытные доктора подробно разъяснят Вам полученные данные. Биоимпендансометрия высчитывает соотношение жира, мышечной, костной и скелетной массы, общей жидкости в организме, скорости основного обмена. От состояния мышечной массы зависит интенсивность рекомендуемой физической нагрузки. Обменные процессы в свою очередь влияют на способность организма восстанавливаться. По показателям активной клеточной массы можно судить об уровне физической активности и сбалансированности питания. Это простое и быстрое в проведении исследование помогает нам увидеть нарушения в эндокринной системе и принять необходимые меры
Помимо этого, нам также очень важно знать состояние сосудов для профилактики таких заболеваний, как инфаркты, гипертоническая болезнь, сердечная недостаточность, сахарный диабет и многое другое. Ангиоскан позволяет определить такие важные показатели, как биологический возраст сосудов, их жесткость, индекс стресса (что говорит о сердечном ритме), насыщение крови кислородом
Такой скрининг будет полезен мужчинам и женщинам после 30, спортсменам, тем, кто проходит длительное и тяжелое лечение, а также всем, кто следит за своим здоровьем.
Препараты для лечения тахикардии сердца
В зависимости от различных факторов, препараты для лечения тахикардии делятся на группы.
В зависимости от типа тахикардии:
- для синусового типа;
- для пароксизмального типа;
- для желудочковой:
- для наджелудочковой тахикардии;
- для фибрилляции желудочков.
В зависимости от артериального давления у пациента:
- при пониженном давлении;
- при нормальном давлении;
- при повышенном давлении.
В зависимости от типа лекарств:
- на натуральной основе;
- на синтетической основе;
- с дополнительным эффектом лечения аритмии.
По способу воздействия:
- сердечные гликозиды (ослабляют сократительную способность миокарда);
- ингибиторы (борются с сердечной недостаточностью);
- тиреостатики (применяются при заболевании щитовидной железы);
- омега- и бета-адреноблокаторы (блокируют проводимость ионов калия, уменьшая выработку АТФ энергии).
4.Лечение заболевания
Когда тахикардия сердца не вызывает каких-то серьезных симптомов и ухудшения самочувствия, она обычно не требует лечения. Но если тахикардия становится причиной различных проблем со здоровьем, врач назначит необходимое лечение тахикардии. Для лечения приступа тахикардии могут быть рекомендованы лекарства, которые нужно будет принимать во время приступа тахикардии. Кроме того, врач расскажет, каким образом можно замедлить сердечный ритм без медикаментов. Это можно сделать, например, покашляв, спровоцировав рвотный позыв или опустив лицо в ледяную воду.
Если это не помогает, а тахикардия довольно серьезная, нужно обратиться за неотложной помощью. Врачи остановят тахикардию, применив сильные быстродействующие лекарства, а в особо серьезных случаях выполнят процедуру электрической кадиоверсии, в ходе которой для снижения сердечного ритма применяется электрический ток.
Если случаи тахикардии происходят часто, может потребоваться ежедневный прием лекарств, чтобы предотвратить приступы или замедлить частоту сердцебиения. Еще одним способом лечения тахикардии является хирургический метод разрушения крошечного участка сердца, который вызывает тахикардию.
Формы тахикардии
Наше сердце состоит из нескольких отделов. Сокращаясь, оно перекачивает кровь по всему организму. Когда человек находится в возбужденном состоянии, сердечные сокращения происходят чаще. Управляет работой сердца генератор импульсов, т.н. синусовый узел. В обычном режиме в синусовом узле зарождается импульс, который в дальнейшем распространяется на другие камеры сердца. При воздействии нервной системы на синусовый узел (например, при заболеваниях щитовидной железы) может генерировать учащенное сердцебиение. При некоторых заболеваниях роль водителя ритма перемещается к клеткам проводящей системы сердца, которые находятся в предсердиях, предсердно-желудочковом узле или желудочках. От того, где произошло зарождение электрического импульса, можно классифицировать тахикардию.
Специалисты выделяют несколько форм:
Синусовая – быстрое сердцебиение с нормальным пульсом, т.е. ЧСС превышает норму в 90 ударов в минуту, но при этом пульс ритмичный с одинаковыми промежутками между пульсовыми колебаниями. Такое состояние является нормальным и может возникать под воздействием физического или эмоционального стресса. Часто это функциональное нарушение. Но синусовая тахикардия может указывать на сердечную недостаточностьь, малокровие, интоксикацию.
Предсердная форма тахикардии, которая может протекать бессимптомно, характеризуется сильным сердцебиением. Возникает на любом небольшом участке предсердия. Является эпизодической, проявляется как внезапное начало сердцебиения. Может быть нестойкой, но повторяющейся, либо непрерывной и устойчивой;
Атриовентрикулярная – известна как узловая тахикардия, т.к. эктопический очаг (произвольное сокращение) находится в атриовентрикулярном узле. Встречается достаточно часто, особенно у людей до 45 лет, по большей степени у женщин. Это связано с большей подверженностью эмоциональным воздействиям или врожденными особенностями проводящей системы сердца.
Желудочковая – учащенное сердцебиение от 100 до 220 ударов в минуту, характеризующееся увеличением числа сокращения в желудочках. Подобное возникает из-за нарушенной структуры миокарда, в результате чего происходи затрудненная передача электроимпульса в другие отделы сердца. Работа органа в таком темпе может привести к желудочковой фибрилляции – полной дезорганизации сердечных функций и остановке кровообращения
Важно, что желудочковая тахикардия всегда органического происхождения, она не бывает функциональной;
Выявление одной из форм тахикардии может указывать на нарушения функций эндокринной, вегетативно нервной и других систем организма. Для точного определения следует обратиться к специалисту. Врачи Кардиологического центра ФНКЦ ФМБА проведут полноценное исследование вашего сердца, чтобы с точностью до 100% определить форму тахикардии и дать рекомендации или назначить лечение.
Народные средства при учащенном сердцебиении
Они хорошо помогают, если причиной тахикардии стала ВСД.
| Боярышник | Возьмите 15 г ягод, залейте стаканом кипятка, настаивайте на протяжении 2 часов, пейте 3 раза в сутки перед едой по 1–2 столовые ложки. |
|---|---|
| Травяной сбор | Возьмите 40 г измельченного корня валерианы, 40 г боярышника, 20 г цветов ландыша, 30 г мяты, 30 г фенхеля. Залейте литром кипятка. Принимайте по стакану в день, разделив его на 3 приема. |
| Песчаный бессмертник | Возьмите 15 г лекарственного растения, залейте стаканом кипятка, настаивайте в течение часа. Принимайте по 1/3 стакана 3 раза в сутки. |
Перед тем как пить отвары, пройдите диагностику, так как при пороках сердца многие травы противопоказаны.
В целом прогнозы при тахикардии благоприятные. От учащенного сердцебиения можно полностью избавиться, придерживаясь рекомендаций по лечению основного заболевания.
Прогноз при аритмии
Наиболее благоприятное течение и прогнозы характерны для единичных экстрасистол, синусовой тахикардии и брадикардии. В 80–90% случаев их удается полностью победить, а осложнения возникают только у 2–5% больных.
Но при диагностировании угрожающих жизни видов аритмий прогноз в первую очередь определяется скоростью начала лечения и его качеством. Если проигнорировать заболевание, вероятность летального исхода составляет около 70%. Проведение же адекватной терапии снижает этот риск до 15%.
Таким образом, аритмия является достаточно коварным состоянием, так как имеет множество разновидностей, которые имеют очень похожие симптомы. Поэтому самостоятельно оценить степень тяжести собственного состояния и величину риска невозможно. Но при проявлении должного внимания к собственному здоровью и своевременном обращении за медицинской помощью удается стабилизировать состояние и избежать развития опасных последствий.
Симптомы болезни
Клиническая картина тахикардии складывается из симптомов основного заболевания, и признаков учащенного сердцебиения. Интенсивность проявлений тахикардии зависит от частоты сокращений сердца:
- слабость;
- головокружение;
- чувство нехватки воздуха;
- тошнота;
- дискомфорт в области сердца;
- обморок
При постоянной тахикардии формируются стойкая утомляемость, снижение работоспособности, ухудшение аппетита и настроения. Примерно треть пациентов не ощущают ускоренного сердцебиения. Проблему обнаруживают случайно — при прохождении диспансеризации, плановых медосмотров.
Профилактика
К мерам профилактики тахикардии можно отнести:
- ограничение употребления кофеиносодержащих напитков и энергетиков;
- ограничение или полное исключение алкоголя и курения;
- раннюю диагностику и выявление причин ее устранения для прохождения своевременного лечения;
- прием витаминно-минеральных комплексов, содержащих калий и магний;
- ограничение физической нагрузки, пешие прогулки на свежем воздухе;
- соблюдение режима сна и отдыха;
- включение в питание продуктов, богатых калием и магнием: виноград, петрушка, черная смородина, ананас, персики, бананы;
- сбалансированное питание, которое должно быть регулярным, дробным и небольшими порциями. Огранить употребление жирной, жареной пищи, сладких продуктов.
При повторяющихся приступах тахикардии на фоне развития других симптомов является поводом обратиться к врачу. Следует помнить, что тахикардия – симптом многих серьезных заболеваний.
Виды тахикардии
Синусовая тахикардия — это нормальное увеличение частоты сердечных сокращений, которое может произойти, когда вы тренируетесь, напуганы или встревожены. Она происходит из синоатриального узла сердца, обычно известного как естественный кардиостимулятор. Синусовая тахикардия обычно не считается опасной, потому что ваше сердце все еще бьется правильно.
Суправентрикулярная тахикардия возникает в верхних камерах сердца. Это самый распространенный тип тахикардии у детей, а также чаще встречается у женщин, чем у мужчин. Некоторые люди не испытывают никаких симптомов, но в крайних случаях вы можете потерять сознание и, очень редко, иметь остановку сердца.
Мерцательная аритмия является наиболее распространенным типом тахикардии. Это происходит, когда хаотические электрические импульсы в верхних камерах сердца (предсердиях) приводят к быстрым, нескоординированным сокращениям.
Желудочковая тахикардия возникает в нижних камерах сердца. Это опасно. Национальная медицинская библиотека классифицирует его как «главную причину внезапной сердечной смерти». Около 300 000 смертей в год приписываются этому типу тахикардии.
Фибрилляция желудочков — это аналогичный процесс в нижних камерах, где желудочки дрожат вместо того, чтобы перекачивать необходимую кровь в организм. Самая серьезная форма тахикардии, требует неотложной медицинской помощью и приводит к внезапной остановке сердца.
Кому грозит тахикардия?
Многие виды тахикардии могут привести к экстренным медицинским событиям, таким как внезапная остановка сердца, сердечный приступ, сердечная недостаточность и инсульт. Но по словам многих докторов медицины, вы можете даже не знать, что у вас это есть.
Хотя люди с тахикардией не всегда замечают это, есть несколько общих симптомов. Первый индикатор-это слишком быстрое сердцебиение, которое вы можете проверить, измерив, свой пульс. Другие симптомы могут включать учащенное сердцебиение, боль в груди, одышку или головокружение.
С возрастом у вас чаще развивается та или иная форма тахикардии. Это потому, что структурные изменения в сердце могут вызвать эти аномальные сердечные ритмы с течением времени.
Пациенты, имеющие в семейном анамнезе различные виды тахикардии или врожденные заболевания при рождении, подвергаются более высокому риску. Некоторые состояния здоровья также связаны с повышенным риском, таким как болезни сердца, высокое кровяное давление, диабет, ожирение и тревожные расстройства.
С помощью носимых трекеров здоровья, таких как Apple Watch, все больше людей обнаруживают, что у них есть тахикардия, даже когда они не испытывают симптомов. Вы должны серьезно относиться к такого рода данным и следить за своим здоровьем, а если что-то не так, срочно обратиться к врачу.
Как лечить тахикардию?
Врачи лечат тахикардию различными способами, часто включающими критические изменения образа жизни. Людям с этим диагнозом рекомендуется заниматься физическими упражнениями, питаться здоровой пищей и лечить основные проблемы со здоровьем. Они также должны сократить потребление алкоголя и бросить курить.
Люди с желудочковой тахикардией чаще нуждаются в медикаментозном лечении или хирургическом вмешательстве. Врачи могут назначать антиаритмические препараты для предотвращения возникновения аритмий, бета-блокаторы для замедления сердечного ритма и разжижители крови для снижения риска образования тромбов.
Пациенты, у которых все еще сохраняется тахикардия, несмотря на медикаментозное лечение, могут подвергаться катетерной абляции. Во время этой двух — четырехчасовой процедуры кардиолог вводит в сердце гибкий провод, который сжигает пораженные ткани сердца с помощью радиочастотной энергии. Это останавливает ненормальные электрические сигналы с вероятностью успеха 90% в некоторых типах тахикардии.
Если вы испытываете длительное или повторяющееся высокое сердцебиение в состоянии покоя, наряду с другими симптомами тахикардии, вам следует обратиться в отделение неотложной помощи или позвонить своему доктору.
Профилактика болезни
Чтобы не только сердце, но и весь организм был крепким и здоровым, нужно в первую очередь нормализовать рацион. Необходимо исключить все кофеинсодержащие напитки, а также шоколад, жареную пищу и уменьшить количество сахара. Самая лучшая диета – растительно-молочная. Полезны фруктовые соки, свежие овощи. Подкрепить эффект от диеты помогут витаминные комплексы. Ребенку обязательно нужно принимать магний и калий, которые нормализуют сердечный ритм. Предварительно проконсультируйтесь с врачом. И обязательно включите в дневной распорядок ребенка умеренные физические нагрузки, например утреннюю гимнастику. Она стимулирует работу сердца и повышает его стойкость к выбросу избыточного количества адреналина. В итоге снижается раздражительность, нормализуется эмоциональный фон. При этом нельзя перенапрягаться, любые занятия должны быть умеренными. Очень полезно, например, плавание.
- Е.Л. Бокерия. Эктопическая предсердная тахикардия у детей: клиника, диагностика и лечение // Анналы аритмологии, 2006, №3, с.16-19.
- А.И. Сафина, И.Я. Лутфуллин, З.А. Гайнуллина. Нарушения ритма сердца у новорожденных // Практическая медицина, ноябрь 2010, №6(45), с.75-79.
- Л.А. Балыкова, И.С. Назарова, А.Н. Тишина. Лечение аритмий сердца у детей // Практическая медицина, сентябрь 2011, №(53), с.30-37.
Диагностические действия
Проводятся планово или в срочном порядке. В любом случае — под контролем врача-кардиолога. По мере надобности привлекаются специалисты иных, несмежных профилей (эндокринолог и др.).
Примерная схема обследования такова:
- Оценка жалоб и сбор анамнеза жизни больного. Помогают объективизировать симптоматику, выбрать дальнейший вектор диагностики.
- Измерение артериального давления, частоты сердечных сокращений.
- Выслушать тона (обычно они разной громкости, хаотичны, либо правильные, но глухие).
- Физикальная методика. Прощупывание периферического пульса. Обычно он слабый.
- Электрокардиография (ЭКГ). С нагрузочными пробами (поможет велоэргометрия). Отличается значительными отклонениями от нормы. Проводится несколько раз. Пароксизм желудочковой тахикардии или иной локализации следует «ловить» в стационаре.
- Холтеровское мониторирование. Для оценки состояния ЧСС в привычных условиях, в рамках стандартной физической активности.
- КТ кардиальных структур.
- Ангиография.
- Коронарография.
- ЧПЭКГ.
- Эхокардиография. Ультразвуковая методика.
В системе этого достаточно, чтобы диагностировать причину. Действовать надо быстро. Потому, если скорая помощь предлагает транспортировку в кардиологический стационар, лучше не отказываться.
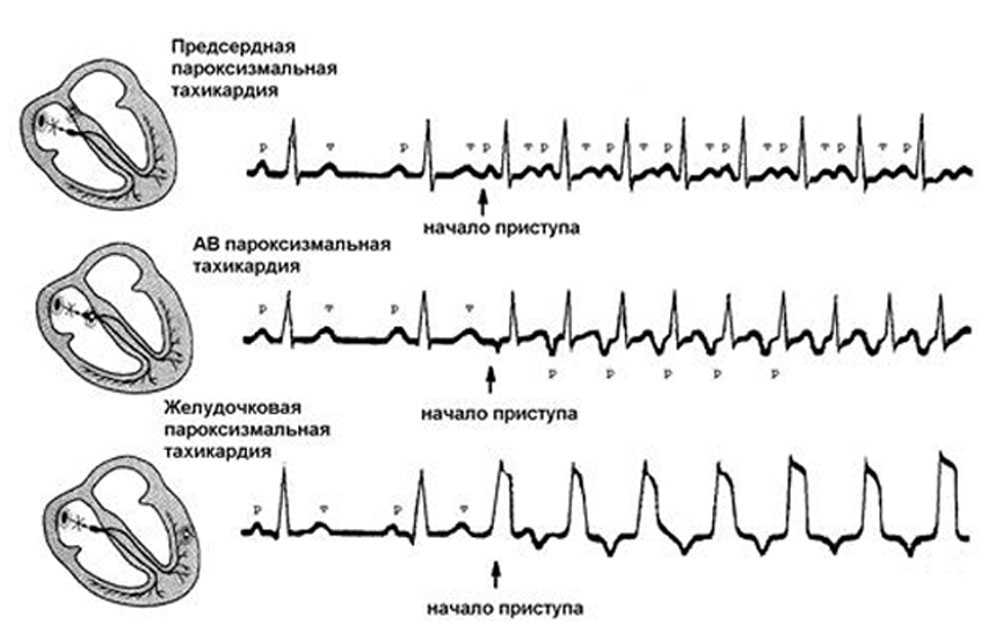
Проявления пароксизмальной тахикардии
Пароксизмальная тахикардия возникает внезапно, возможно — под влиянием провоцирующих факторов или же среди полного благополучия. Больной замечает четкое время начала пароксизма и хорошо ощущает его завершение. На начало приступа указывает толчок в области сердца, за которым следует различной продолжительности приступ усиленного сердцебиения.
Симптомы приступа пароксизмальной тахикардии:
- Головокружение, обмороки при продолжительном пароксизме;
- Слабость, шум в голове;
- Одышка;
- Сжимающее чувство в сердце;
- Неврологические проявления — нарушение речи, чувствительности, парезы;
- Вегетативные расстройства — потливость, тошнота, вздутие живота, незначительное увеличение температуры, избыточное выделение мочи.
Выраженность симптомов выше у пациентов с поражениями миокарда. У них же серьезнее и прогноз заболевания.
Учитывая роль вегетативных расстройств, легко объяснить и другие признаки пароксизмальной тахикардии. В редких случаях аритмии предшествует аура — начинает кружиться голова, ощущается шум в ушах, сердце как бы сжимает. При всех вариантах ПТ отмечается частое и обильное мочеиспускание при начале приступа, но в течение первых нескольких часов выделение мочи нормализуется. Этот же симптом характерен и для окончания ПТ, а связывают его с расслаблением мышц мочевого пузыря.
У многих пациентов с длительными приступами ПТ повышается температура до 38-39 градусов, в крови нарастает лейкоцитоз. Лихорадку также связывают с вегетативной дисфунцией, а причина лейкоцитоза — перераспределение крови в условиях неадекватной гемодинамики.
Так как сердце в период тахикардии работает неполноценно, крови в артерии большого круга поступает недостаточно, то появляются такие признаки как боли в сердце, связанные с его ишемией, расстройство кровотока в мозге — головокружение, дрожь в руках и ногах, судороги, а при более глубоком повреждении нервной ткани затрудняется речь и движения, развиваются парезы. Между тем, тяжелые неврологические проявления встречаются довольно редко.
- Предсердные формы пароксизмальной тахикардии сопровождаются ритмичным пульсом, чаще от 160 сокращений в минуту.
- Желудочковая пароксизмальная тахикардия проявляется более редкими сокращениями (140-160), при этом возможна некоторая нерегулярность пульса.
При пароксизме ПТ меняется внешний вид больного: характерна бледность, дыхание становится частым, появляется беспокойство, возможно — выраженное психомоторное возбуждение, шейные вены набухают и пульсируют в такт ритму сердца. Попытка подсчитать пульс может стать затруднительной ввиду его чрезмерной частоты, он слабый.
Ввиду недостаточного сердечного выброса снижается систолическое давление, в то время как диастолическое может оставаться неизменным или пониженным незначительно. Сильная гипотония и даже коллапс сопровождают приступы ПТ у пациентов с выраженными структурными изменениями сердца (пороки, рубцы, крупноочаговые инфаркты и др.).
По симптоматике можно отличить предсердную пароксизмальную тахикардию от желудочковой разновидности. Так как в генезе предсердной ПТ решающее значение имеет вегетативная дисфункция, то и симптоматика вегетативных расстройств будет всегда выражена (полиурия до и после приступа, потливость и т. д.). Желудочковая форма, как правило, лишена этих признаков.
В качестве главной опасности и осложнения синдрома ПТ выступает сердечная недостаточность, нарастающая по мере увеличения продолжительности тахикардии. Она возникает из-за того, что миокард переутомляется, его полости не опорожняются полностью, происходит накопление продуктов обмена и отек в сердечной мышце. Недостаточное опорожнение предсердий приводит к застою крови в легочном круге, а малое наполнение кровью желудочков, сокращающихся с огромной частотой, – к снижению выброса в большой круг кровообращения.
Осложнением ПТ может стать тромбоэмболия. Переполнение кровью предсердий, нарушение гемодинамики способствуют тромбообразованию в ушках предсердий. При восстановлении ритма эти свертки отрываются и попадают в артерии большого круга, провоцируя инфаркты в других органах.


































