Лечение атеросклероза нижних конечностей
Лечение атеросклероза — это комплекс, включающий медикаментозное лечение, диету, лечебную физкультуру и при необходимости хирургическое вмешательство.
Лечение медикаментами направлено на восстановление липидного обмена, процессов свертывания крови и метаболизма сосудов. Назначают:
- седативные или тонизирующие (при нарушении нервного или эндокринного обмена),
- снижающие холестерин в крови,
- витамины,
- препараты, препятствующие развитию регионарных расстройств кровообращения.
Лечебное питание включает:
- ограничение калорийности пищи на 10-15%,
- сокращение животных жиров и продуктов, повышающих холестерин (мозги, яичный желток, икра, жирные сорта мяса и рыбы),
- включение продуктов, способствующих нормализации обмена липидов и холестерина (творог, хорошо вымоченная сельдь, треска, овсянка), растительных масел (подсолнечное, кукурузное, льняное, хлопковое), овощей, фруктов, богатых растительной клетчаткой.
Строгость диеты — индивидуальна и зависит от степени нарушения обмена веществ пациента.
Лечебная физкультура — это одновременно способ лечения и профилактики атеросклероза. Физические тренировки компенсируют нарушенные функции организма, положительно влияют на работу сердечно-сосудистой системы, питают органы и ткани кислородом.
При первой степени развития болезни врачи рекомендуют регулярно делать гимнастику, гулять. По выходным и во время отпуска заниматься туризмом, кататься на лыжах, коньках, играть в спортивные игры и т. д. Во время второй степени развития атеросклероза назначается лечебная гимнастика и пешие прогулки. Лечебная гимнастика состоит из дыхательных упражнений и упражнений с дозированным усилием мышц рук и ног. При третей и четвертой степени болезни чрезмерные физические нагрузки опасны для организма. Поэтому тренировать поврежденные конечности нужно по предписаниям врача.
Хирургическое лечение атеросклероза применяется при функциональных или морфологических изменениях у пациента.
Методы диагностики
Первичная диагностика проводится на основании результатов анализа крови. На наличие этого заболевания указывает повышенное содержание холестерина липопротеинов низкой плотности. Дополнительно проводится биохимический анализ крови, или липидограмма. В этом случае определяется распределение холестерина по двум (реже — трем) фракциям: липопротеинов низкой и высокой плотности. Данный анализ позволяет выявить уровень риска развития как атеросклероза, так и осложнений.
Для определения локализации бляшек применяются инструментальные методы исследования. Способы подбираются, исходя из предполагаемой локализации подобных образований. Часто для подтверждения предварительного диагноза проводится ультразвуковое исследование сонных артерий (триплексное сканирование брахиоцефальных артерий). Выбор в пользу этого метода обусловлен тем, что, согласно множеству исследований, атеросклеротические бляшки в основном локализуются именно в данных сосудах.
При необходимости применяют другие варианты диагностических процедур. Выявить бляшки сложнее при локализации последних в коронарных сосудах. Чтобы подтвердить наличие этих образований в указанной области назначаются исследования с физическими нагрузками:
- электрокардиограмма;
- эхокардиограмма;
- сцинтиграфическое обследование.
При необходимости указанные исследования дополняются коронароангиографией, в рамках которой проводится рентген сосудов сердца с введением контрастного вещества. Этот анализ помогает выявить степень сужения артерий и определить необходимость операции.
Виды атеросклероза артерий
Атеросклероз сосудов головного мозга, сердца и нижних конечностей самые частые случаи в клинической практике.
Атеросклероз сосудов головного мозга
При поражении сосудов, питающих головной мозг, наблюдается снижение умственной и физической работоспособности, развитие тяжелых неврологических нарушений. У пациента снижается концентрация внимания, появляются головные боли и головокружение, шум в голове, сложности с запоминанием новой информации, меняются поведенческие реакции. Со временем люди становятся более мнительными и тревожными, у них снижается четкость речи, ухудшается слух. По мере прогрессирования заболевания у пациента появляются признаки деменции: провалы в памяти, невозможность ориентироваться в пространстве. В тяжелых случаях человек теряет навыки самообслуживания и нуждается в постоянном присмотре.
Тромбонекротическая стадия атеросклероза повышает риск острого нарушения мозгового кровообращения и кровоизлияния. Атеросклероз церебральных сосудов может начаться в молодом возрасте, однако болезнь протекает без выраженных симптомов и проявляет себя после 50 лет. Самое опасное осложнение атеросклероза сосудов шеи — инсульт, который способен приводить к инвалидности и летальным исходам.
Атеросклероз сосудов нижних конечностей
Иначе это заболевание называют облитерирующим атеросклерозом сосудов. Болезнь поражает подколенные, бедренные и другие артерии, которые питают ткани ног. В некоторых случаях поражена подключичная артерия, которая питает кровью верхние конечности.
Из-за нарушения проходимости сосудов пациента беспокоят зябкость и онемение стоп, затем появляются отеки и боли в ногах. На фоне атеросклеротического поражения артерий может возникать ощущение жжения, «мурашек» по коже. Из-за перемежающейся хромоты снижается подвижность. Болезненные ощущения усиливаются при ходьбе по лестнице, подъеме в гору. На фоне облитерирующего атеросклероза могут появиться боли в пояснице. У мужчин с таким заболеванием снижается потенция вплоть до эректильной дисфункции.
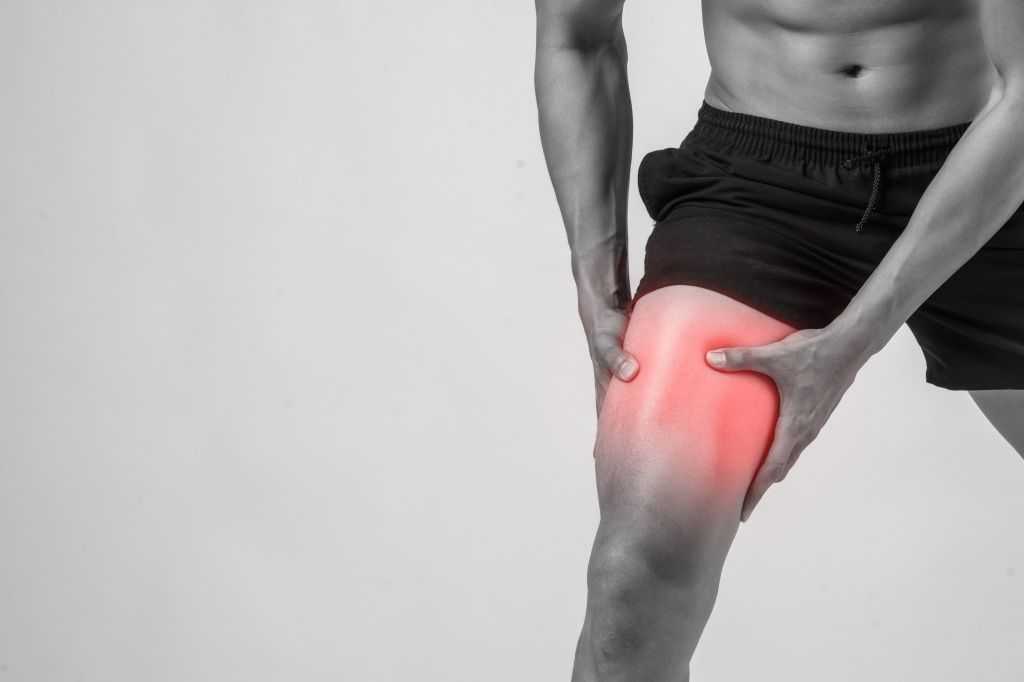
Поражение сосудов ног приводит к изменению кожи, ногтей и подкожной клетчатки. Кожа становится бледной, а при поздних стадиях болезни приобретает синюшный оттенок. На голенях и бедрах уменьшается густота волосяного покрова, ногти начинают слоиться. При повреждениях кожи раны очень медленно заживают, повышается риск некроза, трофических язв.
Атеросклероз сосудов сердца
Болезнь поражает грудную аорту и коронарные артерии. Это приводит к возникновению постоянных болей за грудиной, которые отдают в спину, живот, шею. Пациента беспокоит стенокардия — разновидность ишемической болезни сердца (ИБС). При ИБС наблюдаются признаки сердечной недостаточности: колебания частоты пульса, одышка, бледность. Иначе стенокардию называют «грудной жабой», так как боль вызывает ощущение сдавливания грудной клетки. Пациенты с ИБС страдают от хронической кислородной недостаточности, у них снижается способность переносить физические нагрузки. В тяжелых случаях приступы боли и одышки появляются даже при спокойной ходьбе или в состоянии покоя. Осложнением ИБС может стать микроинфаркт или инфаркт миокарда. Эти патологии несут в себе серьезные риски для здоровья и жизни пациента.
Среди разновидностей заболевания также выделяют атеросклероз брюшной аорты и почечных артерий. В первом случае пациента беспокоят боли в животе, нарушение пищеварительной и эвакуаторной функций кишечника. При поражении почечных артерий развивается гипертония, которая тяжело поддается лечению.
Истории лечения
Случай №1
Алексей, 27 лет. Молодой специалист, выпускник медицинского университета. Жалоб на здоровье не предъявляет. Имеет избыточный вес (ожирение 1 степени). Артериальное давление не контролировал, уровень липидов крови неизвестен. Курит около 10 лет. По просьбе коллег принял участие в одном из медицинских исследований и провел «Пробу с Реактивной Гиперемией». В результате проведенной пробы были выявлены выраженные нарушения функции эндотелия. С учетом полученных данных стал контролировать цифры артериального давления (АД) и с удивлением обнаружил пограничные значения: АД в среднем составляло 130/90 мм рт. ст. В липидном спектре все показатели были в норме кроме незначительно сниженного уровня «хорошего холестерина», он составлял 1,0 ммоль/л. При расспросе выяснилось, что в семье есть склонность к развитию гипертонической болезни, сахарного диабета, а отец перенес инфаркт в возрасте 57 лет. Все это заставило молодого человека очень ответственно подойти к своему будущему. Он бросил курить, начал контролировать свой вес, увеличил физические нагрузки. Через 6 месяцев контрольные тесты показали нормализацию функции эндотелия. Цифры АД, оцененные с помощью суточного холтеровского мониторирования, также были в пределах нормы. Повторное исследование липидного спектра выявило уровень «хорошего холестерина», сохраняющийся умеренно сниженным, что указывало на его наследственный характер. Однако с учетом отсутствия других факторов риска развития атеросклероза, это отклонение является несущественным.
Случай №2
Маргарита, 62 года. 10 лет назад был выявлен значительно повышенный уровень холестерина (более 8,0 ммоль/л). После наступления менопаузы в 52 года стало повышаться артериальное давление. При этом у пациентки не было избыточного веса, и она никогда не курила. Пациентка не стала пускать все на самотек, а своевременно обратилась к кардиологу Клиники ЭКСПЕРТ 4 года назад. Было проведено обследование: ультразвуковой скрининг на атеросклероз, который выявил диффузное утолщение сосудистой стенки сонных артерий (комплекс «интима-медиа»), и единственную атеросклеротическую бляшку высотой 2,5 мм. С учетом последних международных рекомендаций утолщение комплекса «интима-медиа» сосудистой стенки является показанием для назначения медикаментозной терапии для снижения холестерина. Пациентка стала соблюдать строгую диету, с ограничением животных жиров. Были назначены препараты для контроля артериального давления, и начата терапия лекарствами, направленными на снижение уровня холестерина. Пациентка наблюдается в клинике уже 4 года. Повторный ультразвуковой скрининг на атеросклероз не выявляет нарушений сосудистой стенки, а атеросклеротическая бляшка уменьшилась по высоте до 1,8 мм, ее структура стала плотной (такие бляшки не опасны в плане развития осложнений). Цифры артериального давления в нормальных пределах, показатели липидного обмена в норме.
Лечение и прогноз
Основная задача в лечении атеросклероза заключается в остановке или замедлении его развития. Для этого, назначаются препараты и лечебная диета, позволяющая снизить уровень липопротеинов низкой плотности в крови.
Регулярное поддержание нормального уровня ЛПНП снижает негативные последствия атеросклероза на организм и органы мишени, продлевает качественную жизнь пациенту
Важно совмещать здоровый образ жизни и медикаментозное лечение, тогда все мероприятия окажут комплексное воздействие
В настоящее время, чтобы замедлить прогресс заболевания и увеличения бляшек на стенках сосудов назначаются лекарственные препараты – статины. Эти вещества снижают уровень общего холестерина, а также ЛПНП, при длительном приеме уменьшают риск развития последствий атеросклероза (инфаркта и инсульта).
Пациентам со второй и третьей стадией поражения сосудов статины назначаются пожизненно в определенных дозировках, которые подбираются под состояние больного. Помимо статинных препаратов, существуют и другие медикаменты, улучшающие липидный профиль крови, а также снижают риск развития заболеваний сердечно-сосудистой системы.
К ним относится Эзетрол – гиполипидемическое средство, предупреждающее всасыванию холестерина в ЖКТ, также Алирокумаб – относящийся к моноклональным антителам для лечения гиперлипидемии. Помимо препаратов важна и лечебная диета, предупреждающая попаданию лишнего холестерина в организм.
В основе диеты лежат рекомендации по снижению большого количества жирной пищи, содержащей трансжиры, употребление мучного, алкоголя и табака. Необходим и контроль основных факторов развития атеросклероза:
- высокое артериальное давление;
- сбалансированное питание;
- дозированная двигательная активность;
- нормализация веса;
- отказ от вредных привычек.
Список препаратов:
- Эзетрол;
- Розувастатин;
- Аторвастатин;
- Актовегин;
- Церетон;
- Глиатилин;
- Аторис;
- Эзетимиб и др.
Факторы риска развития атеросклероза
Широко распространено мнение, что неправильное питание является одним из наиболее значимых факторов развития этого заболевания, причем, под неправильным питанием понимают избыточное употребление в пищу животных жиров. С точки зрения самых современных представлений о здоровом питании, это не совсем так.
Основываясь на этой теории, многие люди начинают избегать употребления в пищу животных жиров, но ключевое слово в выше написанной фразе – «избыточное». Практика показывает, что повышенное содержание в крови липопротеинов низкой и очень низкой плотности (а это именно те вещества, наличие которых в крови приводит к образованию бляшек) практически никогда не наблюдается у людей, которые потребляют меньше калорий, чем тратят, даже если их рацион включает значительное количество животных жиров. Давно доказано, что бедный калориями рацион – верный путь к долголетию!
А вот с растительными жирами нужно быть поосторожнее. Пример – США. Несмотря на то, что растительные жиры составляют львиную долю потребляемых американцами жиров, эта страна уверенно лидирует по числу людей, страдающих ожирением и атеросклерозом, симптомы которого наблюдаются у людей, старающихся избегать животных жиров. Современные представления медицины о роли углеводов в рационе человека также изменились – исследования европейских и американских специалистов говорят, что на нарушения липидного обмена оказывают влияние протеины злаков, особенно глютен, наибольшее количество которого содержится в пшенице.
Психо-эмоциональный режим жизни человека, определённо, имеет очень сильное влияние на риск развития заболевания. Стресс, являющийся причиной частого и резкого сужения сосудов, создает условия для отложения на их внутренней поверхности бляшек. Описаны случаи смерти от инфаркта миокарда узников, заключенных в фашистских концлагерях, причем вскрытие их тел показывало наличие сильнейшего атеросклероза аорты и коронарных артерий, и это – в условиях практически полного голодания! Эти наблюдения, кстати, также ставят под сомнение степень влияния животных жиров в рационе человека на развитие у него атеросклероза.
Курение, злоупотребление алкоголем – факторы, сильно повышающие риск развития заболевания, поскольку и табачный дым, и похмельная реакция приводят к резкому и длительному сужению сосудов, при этом возникает риск поражения коронарных артерий и аорты. По некоторым сведениям, систематическое употребление небольших количеств натурального алкоголя (сухого красного вина, например), напротив, значительно снижает риск развития заболевания. Так, во Франции, где культура употребления вина развита очень высоко во всех слоях населения, уровень заболеваемости гораздо ниже, чем в других странах, где люди пьют преимущественно крепкий алкоголь.
Миокард не получает питание и кислород
Атеросклероз сосудов сердца в скрытом периоде ведет себя соответственно, ничем себя не обнаруживая даже при развитом атеросклеротическом процессе, что затрудняет раннюю диагностику (больные ведь ни на что не жалуются). Эти обстоятельства отодвигают способную остановить прогрессирование болезни профилактику, поэтому лечебные мероприятия начинаются, когда диагноз ИБС уже имеет место.
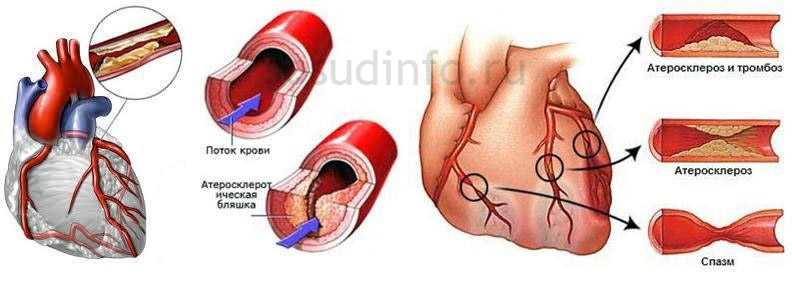
Далее начинается характерное стадийное течение патологического процесса:
- Ишемическая, то есть, первая, стадия проявляется как синдром грудной жабы (ИБС) напряжения со свойственными ей симптомами: боли за грудиной, связанные с физической активностью или психоэмоциональной нагрузкой, одышка, нарушение ритма, отеки, как признак сердечной недостаточности. ИБС формируется на фоне атеросклероза. Болезнь обусловлена нарушением кровообращения в сосудах сердца, что приводит к поражению сердечной мышцы, потому что миокард перестает получать необходимое количество питательных веществ и кислорода. ИБС может быть острой (ИМ) или протекать как хронический процесс, сопровождающийся периодическими приступами стенокардии;
- Вторая (тромбонекротическая) стадия дает инфаркт миокарда тоже с присущими характеристиками, которые описаны в соответствующих материалах;
- Конечная стадия (склеротическая) наступает в случае благоприятного исхода инфаркта миокарда и превращается в диагноз: атеросклеротический кардиосклероз.
Цены на услуги кардиолога
- Стандартные консультации
-
Прием (осмотр, консультация) врача-кардиолога первичный
4 000 руб. -
Прием (осмотр, консультация) врача-кардиолога повторный
3 500 руб. - Консультации экспертов
-
Прием (осмотр, консультация) ведущего врача-кардиолога первичный
6 000 руб. -
Прием (осмотр, консультация) ведущего врача-кардиолога повторный
6 000 руб. - Телеконсультации
-
Удаленная консультация врача-кардиолога первичная
2 500 руб. -
Удаленная консультация врача-кардиолога повторная
2 500 руб. -
Удаленная консультация ведущего врача-кардиолога первичная
5 500 руб. -
Удаленная консультация ведущего врача-кардиолога повторная
5 500 руб. - Капсульная эндоскопия
-
Капсульная эндоскопия
80 000 руб. - Раскрыть
Внимание! Цены на сайте могут отличаться.
Пожалуйста, уточняйте актуальную стоимость у администраторов по телефону.
 ОльшанскийАркадий Григорьевич
ОльшанскийАркадий Григорьевич
Врач-трансфузиолог
Стаж врача: 24 года
Часто задаваемые вопросы
К чему может привести облитерирующий атеросклероз нижних конечностей?
Облитерирующий атеросклероз сосудов ног может привести к полной закупорке артерий. При отсутствии кровоснабжения ткани начинают отмирать, что грозит потерей конечностей.
Насколько вероятна закупорка артерий?
В зависимости от локализации пораженных сосудов вероятность их закупоривания составляет от 5% до 50%
Какие могут быть осложнения при атеросклерозе сосудов нижних конечностей?
При атеросклерозе высокий риск гангрены и тромбоза артерий. Гангрена вызывает необходимость в ампутации конечностей.
Когда обращаться к врачу при атеросклерозе ног?
Атеросклероз развивается в течение 10–15 лет бессимптомно. Жировые пятна (атеросклеротические бляшки) на стенках сосудов постепенно снижают их эластичность. В этих местах начинает откладываться холестерин, что сильнее нарушает проходимость артерий. Со временем это приводит к появлению боли при ходьбе. Поэтому если вы начали чувствовать боль в ягодицах, голенях или стопах после преодоления 1 км пути или менее — это повод обратиться к врачу. Тревожными симптомами также являются бледность и холодность стоп, которые всегда мерзнут, у мужчин импотенция.
Но лучше обращаться к врачу задолго до проявления симптомов болезни. Необходимо ежегодно проходить медосмотр, во время которого проводят биохимический анализ крови. Если он показывает повышенное содержание холестерина, это повод провести дополнительные исследования.
Можно ли вылечить атеросклероз полностью?
Атеросклероз — хроническое заболевание, которое нельзя вылечить полностью. Но можно проводить медикаментозное симптоматическое и хирургическое лечение, соблюдать диету. Это позволит замедлить прогрессирование болезни, избежать или отсрочить развитие осложнений. И помните, чем раньше вы обратитесь к специалисту, тем выше вероятность избежать потери конечности.
Другие болезни которые мы лечим
Заболевания Раскрыть
Артериальная гипертензия (гипертония)
Атеросклероз артерий нижних конечностей
Брадикардия
Вегетососудистая дистония
Врожденные пороки сердца
Ишемическая болезнь сердца (ИБС)
Кардиомиопатии
Мерцательная аритмия
Нарушения внутрисердечной проводимости, сердечные блокады
Нарушения липидного обмена
Нарушения ритма сердца — аритмии
Пароксизмальная тахикардия
Приобретенные пороки сердца
Сердечная недостаточность
Синдром Вольфа – Паркинсона – Уайта (синдром ВПВ)
Стенокардия напряжения
Экстрасистолия
Атеросклероз брахиоцефальных артерий
Симптомы Раскрыть
Головная боль
Головокружение
Одышка
Отеки
Учащенное сердцебиение — тахикардия
Услуги Раскрыть
Велоэргометрия
Детский кардиолог
КТ — кальциевый индекс сосудов сердца
Консультация кардиолога
Определение жесткости и возраста сосудов
Радиочастотная абляция сердца
Стресс-эхокардиография
Суточное мониторирование АД
Суточное мониторирование ЭКГ
УЗИ сердца
ЭКГ
Акции госпиталя
ВСЕ АКЦИИ
Наши программы
ВСЕ ПРОГРАММЫ
Преимущества клиники
Более 100 специалистов
Более 35 000
довольных клиентов
Стационар
на 15 койко-мест
Более 30
специальностей
Течение патологического процесса
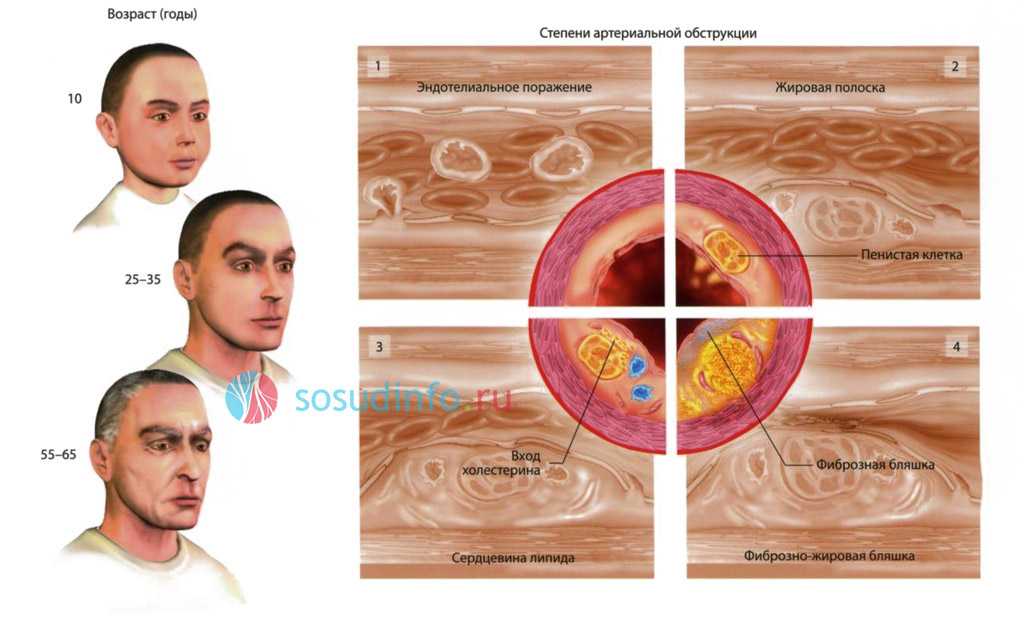
Проявления какой-то патологии в организме, а тем более прямые признаки атеросклероза довольно продолжительное время остаются незамеченными, однако патологический процесс идет, о чем свидетельствуют длительные и постоянные клинические исследования в этой области. Благодаря им в формировании патологических изменений были выделены следующие стадии атеросклероза:
- Непредсказуемый во времени, иногда значительный по продолжительности, скрытый (доклинический) период. Между тем, ишемические изменения сосудов на этапе благополучия уже можно определить различными методами диагностики, которую лучше начать с посещения лаборатории. Исследование показателей липидного спектра (холестериновых фракций и триглицеридов) и расчет коэффициента атерогенности смогут на начальной стадии «поймать» развитие атеросклероза;
- Стадия атеросклероза с нервными, вазомоторными и метаболическими расстройствами, которая клинически уже проявляет себя, хотя и слабо. Помимо лабораторных сдвигов (гиперхолестеринемия), у пациентов после физической нагрузки (велоэргометрия) начинают регистрироваться ишемические изменения в записи электрокардиограммы;
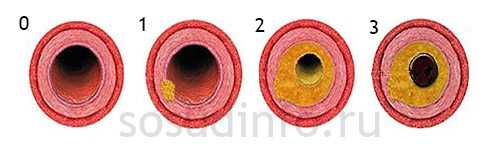
- I стадия клинических проявлений называется ишемической и характеризуется сужением сосудов, которое приводит к нарушению питания соответствующих органов и началом в них дистрофических изменений;
- II стадию именуют тромбонекротической, сопровождается она некрозами, крупными или мелкоочаговыми, которым нередко сопутствуют тромбозы сосудов;
- III фиброзная или склеротическая стадия характеризуется формированием рубцов в паренхиматозных (почки, печень) и других органах с атрофическими изменениями их самих.
Кроме этого, в развитии атеросклероза различают 3 фазы: активную или фазу прогрессирования, фазы стабилизации и регресса.
Причины заболевания
Атеросклероз развивается очень медленно. Первичной причиной может быть наследственность, вредные привычки (курение, спиртное), малоподвижный образ жизни, неправильное питание, стрессы.
Основные факторы риска:
- возраст: мужчины старше 45 лет, женщины старше 50 лет;
- сильный пол страдает от атеросклероза в 1,5-3 раза чаще;
- сопутствующие заболевания: гипертензия, сахарный диабет, недостаточность щитовидной железы;
- избыточный вес.
Сужение или закупорка артерий нарушает нормальное кровообращение конечностей. Ткани ног недополучают кислород, питательные вещества, вязкость крови увеличивается, возрастает риск образования тромбов.
Дефицит кислорода и питательных веществ провоцирует воспаление. Прогрессирующий облитерирующий атеросклероз приводит к видоизменению, распаду клеток. Организм воспринимает дефектные ткани как нечто чужеродное – развивается локальный аутоиммунный процесс. Защитные клетки атакуют видоизмененные элементы, вызывая их смерть. Клинически это проявляется язвами, омертвением тканей.
Неслучайно чаще всего отложения формируются в местах разветвления сосудов. При разделении потока крови формируются завихрения, которые повреждают нежный внутренний слой артерий. Кровоток на этих участках замедлен, что облегчает оседание отложений.
Атеросклероз периферических артерий
Этот вид атеросклероза нередко обосновывается в артериальных сосудах, несущих питание нижним конечностям, поэтому в литературе чаще можно встретить описание атеросклероза сосудов нижних конечностей, чем поражение артерий рук (они страдают меньше). Подобно другим видам, патология протекает как хронический атеросклероз и проходит 3 стадии:
-
Проявления ишемической стадии: перемежающаяся хромота, боль в ногах во время ходьбы (больной часто останавливается, чтобы отдохнуть), ослабление или исчезновение пульсации периферических сосудов (на тыльной стороне стопы), снижение кожной температуры. Отсутствие пульсации бедренной и подвздошной артерий указывает на формирование хронического ишемического очага, называемого синдромом Лериша;
- Тромбонекротическая стадия протекает с утяжелением состояния, пациент уже практически не может ходить без боли, нередко возникает острая артериальная непроходимость, которая способна обернуться гангреной, а это, как известно, малоутешительное осложнение атеросклероза;
- Склероз и атрофические изменения тканей в зонах, смежных с участками некроза.
Лечением атеросклероза сосудов нижних конечностей занимается хирург, который на начальных стадиях пытается остановить прогрессирование с помощью консервативной терапии (мази, гели, сосудистые препараты и пр.), однако при поражении магистральных сосудов она перестает помогать и врач вынужден ставить вопрос об оперативном вмешательстве.
Варианты лечения
Тактика лечения подбирается, исходя из характера поражения. Если результаты диагностики показали наличие предрасположенности к развитию атеросклероза, то применяются методы, направленные на профилактику. При наличии выраженной симптоматики проводятся диагностические мероприятия, направленные на выявление локализации патологических образований. Дальнейшее лечение в данном случае определяет врач:
- кардиолог (если выявлено поражение сердца);
- невролог (головного мозга);
- сосудистый хирург (нижних конечностей).
Для предупреждения развития заболевания и снижения риска возникновения осложнений назначаются препараты, основанные на статинах:
- «Аторвастатин»;
- «Розувастатин»;
- «Симвастатин»;
- «Питавастатин».
Статины способны:
- снизить скорость разрастания атеросклеротических бляшек;
- уменьшить риск развития инфаркта миокарда и других опасных последствий;
- увеличить продолжительность жизни.
Препараты данной группы рекомендуется принимать в течение нескольких лет в дозировке, который врач рассчитывает индивидуально под каждого пациента. Такие лекарства считаются наиболее эффективными в терапии и профилактике атеросклероза. Однако в лечении этой болезни применяются и другие медикаментозные средства.
Доказанной эффективностью против бляшек обладает эзетимиб, который препятствует всасыванию стенками кишечника холестерина, попадающего в организм вместе с пищей. Дополнительно для этих целей назначаются кумабы, или специальные антитела. Фермент регулирует скорость поглощения холестерина клетками печени.
В сложных случаях при атеросклерозе рекомендовано оперативное вмешательство, в рамках которого расширяются стенки пораженных сосудов. Такая процедура назначается при:
- сахарном диабете;
- хронической обструктивной болезни легких;
- хронической сердечной недостаточности и других заболеваниях.
При необходимости в ходе операции устанавливаются шунты, формирующие пути обходного кровотока в сердце. Эта процедура рекомендована в случаях, когда установка стентов, расширяющих сосуды, невозможна либо не способна достичь нужного эффекта.
При наличии генетической предрасположенности или при диагностировании повышенного содержания холестерина пациентам показана специальная диета, предполагающая отказ от потребления пищи, которая содержит насыщенные жиры и трансжиры. Лечение данной болезни народными методами невозможно и опасно.


































