Почему при депрессии возникает бессонница?
Звучит парадоксально, но депрессия сопровождается чрезмерной активацией нервной системы. Помимо изменений высшей нервной деятельности и появления тревожности и навязчивых мыслей, дисбаланс происходит и в эндокринной регуляции — в крови при депрессии повышается количество гормонов стресса. Развивающиеся изменения приводят к десинхронозу — нарушению циркадных ритмов человека, обеспечивающих нормальную работу всех органов и систем в 24-часовом режиме.
В таких условиях нервной системе достаточно сложно, а порой даже невозможно, перейти из состояния бодрствования в сон. Человеку становится трудно заснуть не только вечером, но и после ночных пробуждений, которые на фоне депрессии появляются все чаще.
Со временем появляется навязчивая «боязнь не заснуть», которая провоцирует еще большие расстройства циркадного регулирования и, соответственно, усугубляет нарушения сна.
Прогрессирующие проявления бессонницы становятся причиной раздражительности, сниженного внимания, повышенного артериального давления и заболеваний пищеварительного тракта. Научные исследования даже выявили связь между хроническими расстройствами сна и риском появления злокачественных опухолей. Многие механизмы нарушений еще окончательно не установлены, однако взаимосвязь инсомнии и соматических заболеваний несомненна.
Что вызывает бессонницу?
Причину бессонницы определить обычно довольно трудно, потому что во многих случаях она является следствием различных факторов. Одним из них, очень распространенным, является стресс (или беспокойство), который связан с работой, финансовыми трудностями, семейными или личными отношениями, обществом или вообще стрессом в целом. Как следствие, нам трудно уснуть. Постарайтесь вспомнить ситуацию, которая вас очень сильно взволновала – вероятно, вы думали о ней снова и снова – в течение дня и ночи, и это привело к бессоннице.
Наиболее распространенные причины периодических случаев бессонницы:
Итак, причинами бессонницы могут быть:
стресс, беспокойство (бессоница при неврозе – обычное явление; также часто наблюдается бессонница при депрессии)
шум, в т.ч. связанный с детьми
безработица
посменная работа
джетлаг — смена часовых поясов
боль
беременность
болезнь
побочные действия некоторых лекарственных препаратов
отсутствие режима
А ВЫ ЗНАЕТЕ?
Недостаток сна резко ухудшает способность управлять автомобилем:
— после 18 часов без сна способность управлять автомобилем аналогична потреблению 0,05% спирта (0,5 г спирта/кг массы тела в крови),
— после 24 часов бодрствования (одна ночь) способность управлять автомобилем аналогична потреблению 0,1% спирта (1 г спирта/кг массы тела в крови).
Диагностика
В зависимости от конкретной клинической ситуации диагностика может включать следующие консультации и обследования:
- Первичная консультация сомнолога
- Заполнение специальных опросников и анкет
- Ведение дневника сна в течение 1-2 недель
- Полисомнография
- Анализы (гормоны щитовидной железы, ферритин сыворотки, сывороточное железо, биохимический анализ крови, анализ крови на микроэлементы)
- МРТ головного мозга
- ВидеоЭЭГ-мониторинг*
* — исследование необходимо при подозрении на ночную эпилепсию, выполняется в клиниках-партнерах Центра медицины сна, где работают высококомпетентные специалисты с опытом выявления этого расстройства.

Профилактика
Профилактика бессонницы включает в себя комплекс мероприятий, направленных на облегчение засыпания. Чтобы они были эффективными, необходимо соблюдать гигиену сна:
- стараться отправляться в постель в одно и то же время;
- исключить просмотр телевизора и использование гаджетов за 30-60 минут до сна;
- хорошо проветривать спальню, обеспечить доступ свежего воздуха;
- при необходимости затемнять помещение;
- за час до сна прогуливаться на свежем воздухе; полноценные занятия спортом лучше перенести на первую половину дня, поскольку они обладают возбуждающим эффектом;
- исключить тяжелую пищу в вечернее время суток, а также минимизировать употребление кофе и крепкого чая во второй половине дня;
- перед сном принимать душ или теплую ванну, слушать расслабляющую музыку;
- минимизировать (а лучше исключить) курение и употребление спиртных напитков.
Дополнительно расслабить организм помогут:
- ароматерапия: эфирные масла мелиссы, ромашки, лаванды, иланг-иланга обладают успокаивающим действием; можно использовать аромалампу или добавить несколько капель масла в воду для ванны;
- массаж: легкий массаж стоп, разминание головы и шеи при отсутствии противопоказаний помогут снять нервное напряжение, накопившееся в течение дня;
- травяные чаи и отвары: сборы с добавлением мяты, мелисы, ромашки, хмеля, валерианы и других седативных трав принимаются в виде настоя или отвара за полчаса до сна;
- медитация, йога, дыхательная гимнастика: способствуют расслаблению и избавлению от излишней тревожности.
Кроме того, врачи рекомендуют избегать переутомлений и ежедневно обеспечивать себе полноценный отдых. Необходимо регулярно давать организму небольшую физическую нагрузку: прогулки, плавание и другие спокойные виды спорта. Это будет отличной профилактикой не только бессонницы, но и многих других заболеваний.
Что такое бессонница?
Бессонница – наиболее распространенное нарушение сна, на которое пациенты жалуются врачу. Она определяет как качество проведенной ночи, так и качество следующего дня. Бессонница — это нарушение нормального режима сна, которое ухудшает качество жизни. При бессоннице возможны:
трудности с засыпанием (нарушение засыпания),
сложности со сном в течение всей ночи без пробуждений (расстройство поддержания сна),
слишком раннее пробуждение утром (утренняя бессонница).

Бессонница характеризуется нарушением сна в ночное время. Но она затрагивает не только ночь: сильная бессонница ночью – сонливость днем. Недостаток или плохое качество сна могут привести к усталости, ухудшению концентрации внимания, ухудшению памяти или снижению эффективности работы, и даже к дорожно-транспортным происшествиям. Долгосрочные проблемы со сном могут помимо прочего влиять на развитие ожирения, сахарного диабета и нарушение иммунной системы. Лечить бессонницу нужно обязательно.
А ВЫ ЗНАЕТЕ?
Даже во сне наш мозг работает и играет важную роль в выведении токсинов, обработке информации, укреплении памяти, обучении и других высших функциях головного мозга.
Первичная vs Вторичная Бессонница
Если у человека возникают проблемы со сном, не связанные с какими-либо другими проблемами со здоровьем, это называется первичной бессонницей.
Вторичная бессонница возникает, когда изначально проблемы со сном появились из-за чего-то другого, например: болезнь (депрессия, изжога, астма, артрит, деменция), боль, прием лекарств или некоторых веществ (алкоголь, кофеин).
Эффективные средства и методы лечения бессонницы может подобрать только врач, народные рецепты от бессонницы могут сделать только хуже.
Острая vs Хроническая бессонница
По длительности процесса бессонница делится на острую или хроническую. Иногда острая бессонница возникает из-за конкретной проблемы (например, стрессовое событие в жизни или болезнь). Когда человек испытывает проблемы со сном не менее трех раз в неделю в течение, как минимум, трех месяцев, мы говорим о хронической бессоннице. В этом случае люди, как правило, очень беспокоятся о своем сне и пытаются избавиться от бессонницы хотя бы в домашних условиях.
Как лечить бессонницу
Если проблемы со сном длительно не проходят, нужно обратиться к врачу.
Лечение бессонницы начинается с обследования. Необходима диагностика физического состояния, чтобы исключить соматические расстройства. Например, проблемы со сном могут быть вызваны нарушением работы эндокринной системы. Врач тщательно обследует и психологическое состояние пациента, так как в основе бессонницы может быть депрессия или невроз.
Только после диагностики назначается терапия, направленная на устранение причины, вызывающей бессонницу. Обычно она включает:
Психотерапию. Психолог или психотерапевт отрабатывает с человеком его психологические проблемы, обучает техникам релаксации и гигиене сна.
Медикаментозное лечение при необходимости. Иногда при бессоннице врач назначает лекарства. Как правило, терапия начинается с более мягких препаратов, часто на растительной основе, неплохо себя зарекомендовали себя и препараты на основе мелатонина. Если они не работают, подбираются снотворные препараты, транквилизаторы бензодиазепиновой группы.
Это ни в коем случае не пожизненный приём лекарств. Обычно требуется короткий курс для восстановления сна.
Лечение бессонницы всегда индивидуально. Если у вас длительные проблемы со сном, идите к врачу.
Средства от бессонницы по рецепту
Синтетические снотворные, содержащие даже малые дозы действующих веществ, отпускаются только по назначению врача.
Фармакотерапия бессонницы в основном основана на применении низких доз антидепрессантов, вызывающих сонливость. Применяются тразодон, доксепин, амитриптилин, миансерин и миртазапин. При сопутствующей депрессии может быть назначен агомелатин. Миртазапин особенно эффективен в снижении тяжести бессонницы у пациентов с депрессией.
Другая группа включает чисто снотворные (золпидем или зопиклон), назначают их с перерывами. После 3-4 недель лечения их следует принимать только несколько раз в неделю. Это предотвращает возникновение толерантности к гипнотикам и снижает риск физической и психологической зависимости от них.
Применение снотворных (золпидем, зопиклон и бензодиазепины короткого действия ) вызывают сонливость на следующий день. Возможен и абстинентный синдром, характеризуется следующими симптомами — возбуждение, головные боли и головокружение, раздражительность, повышенная утомляемость, деперсонализация и повышенная чувствительность к шумовым и зрительным раздражителям. Также могут возникать соматические симптомы: тошнота, рвота, мышечные спазмы, повышенная потливость, слабость, мышечная боль или тремор и атаксия. Симптомы этого синдрома обычно исчезают в течение нескольких недель. Исследования показали, что применение БДЗ или зопиклона связано с повышенным риском дорожно-транспортных происшествий. Кроме того, применение БДЗ противопоказано пожилым людям из-за их неблагоприятного влияния на память и риска падений.
Домашние средства от бессонницы
Перед сном рекомендуется есть продукты, стимулирующие шишковидную железу к секреции мелатонина.
- Вишневый сок, например, содержит триптофан, эта аминокислота превращается в серотонин. Серотонин, в свою очередь, заставляет организм увеличивать концентрацию необходимого мелатонина. Регулярное употребление стакана этого сока вечером может быть очень полезным!
- Малина также заслуживает внимания. Один грамм этих фруктов заставит человеческий организм вырабатывать 387 нанограммов мелатонина (и это достаточно много).
- Также стоит ввести в рацион другие ягоды, к ним относятся клубника, ежевика, крыжовник и смородина. Они считаются отличными катализаторами для выработки мелатонина.
- Миндаль и орехи — хорошие источники триптофана, а также магния и витаминов, они оказывают расслабляющий эффект и снимают мышечное напряжение.
- Бананы также богаты триптофаном, еще дополнительно содержат калий, магний, марганец, фосфор, кальций и железо. Все это будет способствовать регенерации после долгого дня.
Домашние средства от бессонницы могут быть разными, но стоит помнить, что последний прием пищи должен быть легкоусвояемым и не позднее, чем за два часа до сна. Изменив рацион и включив в него продукты, стимулирующие выработку мелатонина организмом, есть очень большая вероятность, что проблемы со сном исчезнут.
У страдающих хронической бессонницей, часто возникает механизм порочного круга — многократный взгляд на часы ночью вызывает усиление напряжения и, таким образом, продлевает процесс засыпания. Убеждение, что прерывистый сон не имеет полноценного значения, будет дополнительным поводом для нервозности
Поэтому людям, имеющим проблемы с засыпанием, рекомендуется не акцентировать внимание на проблеме, а постараться расслабиться и подумать о хорошем
Основные симптомы, после которых следует обратиться к врачу
Ни в коем случае нельзя заниматсья самолечяенеим при выявлении каких-либо симптомов и признаков возможных заболеваний нервной системы. Это может привести к возникновению осложнений и тяжелых последствий. Самое лучшее лечение и терапия заболеваний будет эффективна на ранних стадиях, именно поэтому при появлении симптомов пациенту необходимо обратиться к врачу неврологу. Перечислим основные из них:
- Внезапные и резкие головные боли;
- Частые головокружения, обмороки;
- Звон и шум в ушах;
- Нарушения координации движений;
- Проблема со сном, бессонницей;
- Лицевая боль;
- Мышечная слабость;
- Нарушение речи, отсутствие контроля над языком, губами, невозможность формулировать полноценные предложения и регулировать громкость голоса;
- Онемение и покалывание в конечностях;
- Отсутствие контроля движений руками, головой, возникновение речевых тиков, покашливания и шмыганье носом при разговоре;
- Появление болей в спине, пояснице, шее;
- Ухудшение и нарушение памяти.
Помимо вышеперечисленных симптомов, врачу неврологу необходимо показать новорождённого ребёнка в первый месяц его появления на свет. Детский врач невролог проводит диагностику и терапию для оценки работы нервной системы, а также состояния мышц, выявления возможных заболеваний и поражений нервной системы. Взрослым детям также нужны профилактические осмотры у невролога раз в 6-12 месяцев, если даже нет никаких явных проблем.
| Услуга | Цена |
|---|---|
| Прием врача-невролога первичный | 1500 ₽ |
| Прием врача-невролога (повторный, 1 мес. после первичного) | 1200 ₽ |
| Лечебная медикаментозная блокада (без стоимости лекарственных средств) | 500 ₽ |
Записаться на прем к неврологу
Онлайн запись
Причины бессонницы
Существует множество факторов, которые могут привести к стойкой бессоннице. Но патофизиологические механизмы возникновения расстройства сна изучены недостаточно7. Врачи предполагают, что инсомния развивается из-за гиперактивности нейронов, которые отвечают за выброс гормона кортикотропина. Есть теория, объясняющая инсомнию недостаточностью рецепторов, ответственных за погружение организма в сон. Также ученые все чаще связывают проблемы со сном с повышенной возбудимостью. Она приводит к дисбалансу в системе сон-бодрствование.
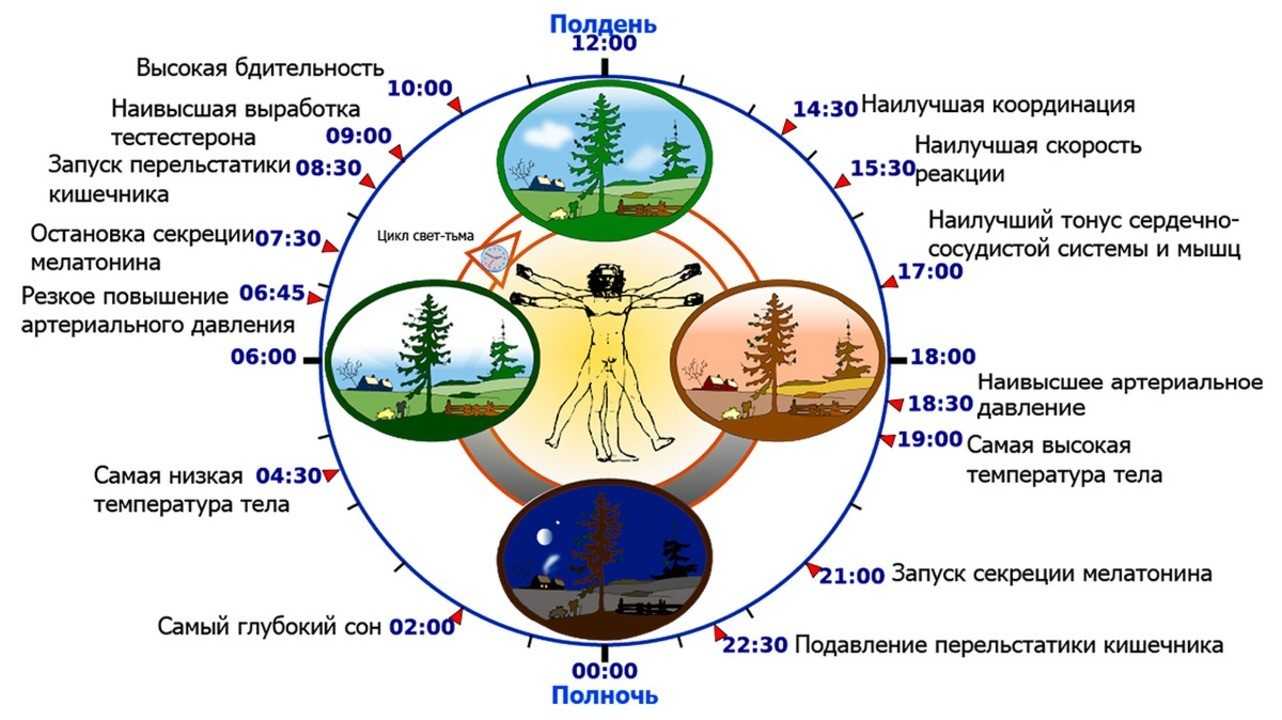 Рисунок 2. Биологические часы человека. Самый глубокий сон наступает в 2 часа ночи. Изображение: Kirill Borisenko / Wikipedia (CC BY-SA 4.0)
Рисунок 2. Биологические часы человека. Самый глубокий сон наступает в 2 часа ночи. Изображение: Kirill Borisenko / Wikipedia (CC BY-SA 4.0)
Причины
Бессонница возникает по различным причинам. К наиболее частым относят:
- сильный стресс и хроническая перегрузка нервной системы;
- хронические боли любой локализации;
- нарушения сердечного ритма;
- гипертиреоз (повышенное количество гормонов щитовидной железы в крови);
- изжога;
- значительное физическое переутомление;
- синдром беспокойных ног;
- гормональные перестройки организма (период полового созревания, беременность, менопауза);
- психические нарушения и заболевания: депрессия, шизофрения, СДВГ и т.п.;
- прием некоторых лекарственных средств (психостимуляторы);
- наркомания, алкоголизм;
- злоупотребление кофе;
- ночное апноэ (нарушения дыхания в лежачем положении на фоне избыточной массы тела, искривленной носовой перегородки и других причин);
- периодическая работа в ночную смену;
- резкая смена часовых поясов.
Наиболее предрасположены к бессоннице беременные женщины, пожилые, а также люди, страдающие от чрезмерной нервной возбудимости. Кроме того, развитие инсомнии могут спровоцировать следующие заболевания:
- бронхиальная астма;
- сердечная недостаточность;
- гипертрофия предстательной железы;
- печеночная или почечная недостаточность;
- атеросклероз;
- болезнь Паркинсона и другие патологии.
Что такое бессонница (инсомния)?
Различные расстройства ночного сна время от времени могут случаться у любого человека. На это может повлияет стресс, эмоциональное или физическое перенапряжение. Однако в норме у человека такое расстройство проходит — ночной сон через 1-2 суток налаживается, а дневное бодрствование не ухудшается. Такие ситуации возникают у 45% людей.
Инсомния же представляет собой серьезное заболевание, встречающееся, по различным оценкам, у 9–15% людей3. Его можно распознать по трем основным признакам5
- расстройство ночного сна носит повторяющийся, продолжительный характер;
- проблема беспокоит длительное время и при хороших условиях для сна;
- качество жизни в дневное время значительно ухудшается.
Можно ли принимать снотворные без назначения врача?
«Нет! Вред могут нанести даже безрецептурные средства. Так, Корвалол и Валокордин содержат фенобарбитал. Это вещество, которое вызывает зависимость, а при длительном использовании снижает когнитивные функции вплоть до слабоумия.
Бессонница бывает первичной (самостоятельной) и вторичной (на фоне других заболеваний), а также острой (до 3 месяцев) и хронической (более 3 месяцев). Разные виды бессонницы требуют разного лечения, и снотворные средства нужны далеко не всегда. Бездумный прием этих препаратов может усугубить некоторые виды инсомнии».

Коробкова Ирина Григорьевна
эксперт
Главный специалист сети «Семейный доктор», заведующая отделением постстрессовых состояний и нарушений сна
Человеку, страдающему от бессонницы, нужна помощь врача, если у него есть хотя бы одно из следующих проявлений (по международной классификации нарушений сна)3
- сложно сосредоточиться на учебе/работе;
- появилась раздражительность;
- днем постоянно хочется спать;
- не хватает энергии, наблюдается упадок сил;
- ощущается усталость/недомогание;
- есть рассеянность внимания, снижена концентрация, ухудшается память;
- без причины болит голова;
- чувствуется напряженность;
- перед ночным сном возникает беспокойство.
4 факта о бессоннице
- Во всем мире женщины спят более беспокойно, чем мужчины. В России нарушения сна у женщин встречаются в 2 раза чаще, чем у мужчин. Исследователи связывают это с более низкой самооценкой женщин и значительным объемом социальных обязанностей8.
- С 1975 по 2006 год количество людей, которые спят менее 6 часов в сутки, увеличилось на 22%. Однако такой непродолжительный сон — норма лишь для 1,8% людей, остальным он наносит вред9.
- Сейчас в науке появился термин short sleepers (спящие мало). Он обозначает людей, которые умышленно сокращают время сна, уделяя больше внимания работе, общению (в том числе в соцсетях)9.
- Из-за плохо спящих людей в 2,5–4,5 раза возрастает риск автомобильных аварий, в 2 раза падает производительность труда9.
Памятка перед приемом
Что можно сделать перед приемом
До посещения врача сдавать анализы или приводить инструментальные исследования не стоит – после осмотра доктор может решить, что ему нужны совершенно иные обследования, чем пройденные до приема.
В целом же, что можно предварительно пройти на основании жалоб:
- головные боли – МРТ головного мозга;
- боли в области позвоночника – рентген либо МРТ соответствующего отдела;
- нарушение чувствительности, онемение, покалывание, чувство ползания мурашек — кровь на сахар, ЭНМГ/ЭНГ;
- нарушение зрения – консультация офтальмолога;
- боли в области лица, челюсти – осмотр стоматолога;
- нарушение обоняния – визит к ЛОР-врачу.
О чем спрашивает невролог на приеме
Для уточнения картины заболевания врач будет задавать вопросы. Что необходимо вспомнить перед приемом:
- когда появились первые жалобы;
- была ли динамика в сторону усиления или уменьшения выраженности симптомов;
- есть ли подобные проблемы у родственников;
- проводились ли какие-то предварительные обследования;
- индивидуальная непереносимость лекарств, продуктов;
- чем пробовали лечиться – какие средства помогли, а какие нет.
Не нужно волноваться – доктор сам обо всем спросит пациента, чтобы получить нужную информацию. А вот излишняя тревожность, напротив, снизит информативность беседы.
Что чаще всего забывают упомянуть на приеме:
предпосылки для начала заболевания, т.е
то, что по мнению пациента могло спровоцировать развитие симптоматики;
наличие травм, операций;
употребление препаратов, назначенных врачом другой специальности – это важно для определения совместимости средств.. Невролог – врач, лечащий большое количество патологий, связанных с нарушением работы головного, спинного мозга или нервных волокон
Для выставления окончательного диагноза пациент направляется на дополнительные инструментальные и лабораторные обследования. Чем раньше человек обращается за медицинской помощью, тем выше его шансы на выздоровление
Невролог – врач, лечащий большое количество патологий, связанных с нарушением работы головного, спинного мозга или нервных волокон. Для выставления окончательного диагноза пациент направляется на дополнительные инструментальные и лабораторные обследования. Чем раньше человек обращается за медицинской помощью, тем выше его шансы на выздоровление.
Какие заболевания лечит невролог?
Неврология — сложная и обширная дисциплина, включающая в себя множество различных ответвлений, смежных специальностей и областей медицины. Так, психоневрология находится на стыке психиатрии и неврологии — многие нервные болезни сопровождаются психическими расстройствами, а психические заболевания часто являются следствием органического поражения головного мозга. Психоневролог занимается лечением когнитивных расстройств и расстройств личности, обусловленных болезнью, повреждением или дисфункцией головного мозга, неврозов и неврозоподобных состояний, фобий, депрессий и т.д.
Детский невропатолог — специалист в области лечения болезней нервной системы у детей любого возраста. Сомнолог — занимается лечением расстройств сна (нарколепсия, бессоница, ночные кошмары, синдром ночного апноэ). Нейрохирургия — хирургическое лечение болезней нервной системы. Нейроонкология — диагностика и лечение опухолей нервной системы, и т.д. Эпилептолог — специалист в области диагностики и лечения эпилепсии, судорожного синдрома. Неотложная неврология — интенсивная терапия неврологических состояний, угрожающих жизни пациента (инсульты, эпилептический статус, отек, инфекции и травмы головного мозга, кома).

Как определить человека с инсомнией
Врачи выделяют характерные стратегии поведения людей с бессонницей5
Стоит обратить внимание на следующие моменты и убедить близкого человека обратиться за медицинской помощью
- Человек ограничивает себя, сужая круг привычных действий. После ночи без сна, если есть возможность, отказывается от работы и любых занятий в первой половине дня, чтобы отоспаться утром.
- Обычно люди с бессонницей пассивно воспринимают собственное состояние и не считают инсомнию заболеванием. Не могут понять, сложнее ли им засыпать после стресса и есть ли улучшения в периоды отдыха.
- Для больных характерны особенные ритуалы подготовки ко сну. Это определенная последовательность действий, которая, по их мнению, способствует засыпанию.
- Чтобы улучшить ночной сон, человек активно пытается изменить свою дневную жизнь. Например, может долго гулять перед сном, заниматься лечебной гимнастикой, чтобы легче и быстрее заснуть.
Бессонница у пожилых
Более чем у 50% людей в возрасте от 60 лет наблюдается инсомния2. В этот период жизни нервная система уже не может активно подавлять избыточное возбуждение. Поэтому для наступления бессонницы достаточно даже не стресса, а лишь небольшого волнения. Чаще всего бессонница мучает пожилых мужчин. Расстройства сна проявляются в нестабильной фазе быстрого сна и фазе быстрых движений глаз, нарушениях дыхания во сне, синдроме беспокойных ног.
Диагностика
Исследованием проблем со сном и лечением бессонницы занимается врач-сомнолог. Однако это узкий специалист, он есть далеко не в каждой клинике, поэтому обычно пациенты обращаются к врачу-неврологу. Он собирает анамнез и составляет программу диагностики. Обследование может включать как различные опросы, так и аппаратные, лабораторные методы для выявления физиологических отклонений, которые провоцируют инсомнию.
Бессонница может проявлять себя определенными изменениями в состоянии здоровья пациента. В частности, в вечернее время увеличивается частота сердечных сокращений, может меняться сердечный ритм, увеличиваться температура тела. Может изменяться гормональный фон, это способствует повышению уровня адренокортикотропного гормона и кортизола. Они во многом определяют реакцию организма на стрессовые ситуации. Аппаратная и лабораторная диагностика помогут это выявить.
 Люди, страдающие от бессонницы, могут засыпать днем, прямо на рабочем месте. Фото: creatista / Depositphotos
Люди, страдающие от бессонницы, могут засыпать днем, прямо на рабочем месте. Фото: creatista / Depositphotos
Планируя лечение, врач учитывает хронобиологический тип пациента (сова, жаворонок), профессиональную деятельность, прием лекарств, токсическое воздействие. Оценивает выраженность нарушений сна, дневную сонливость, сопутствующие синдромы. Для этого используются различные тесты, например, Эпвортская шкала сонливости, Питтсбургский индекс качества сна10.
Важное значение имеет метод полисомнографии — изучение различных фаз ночного сна и его параметров. Во время обследования учитывается характер дыхания, храп, положение тела, движения ног, измеряется сатурация, проводится ЭКГ, делается электромиограмма, электроокулограмма
Полисомнографию сочетают с множественным тестом латентности сна, который оценивает особенности дневной сонливости10.
Так как бессонница часто сочетается с другими болезнями, психическими расстройствами, может понадобиться дополнительная диагностика и лечение у профильных специалистов.
Осмотр у невролога: что проверяется и зачем
Осмотр невролога предполагает оценку деятельности центральной и периферической нервной систем. Он включает в себя:
- Визуальный осмотр. Отмечаются: косоглазие; расслабленные или, напротив, сжатые мышцы конечностей; особенности походки, голоса, манера общения; тремор; паралич; опущение века (птоз); живость мимики.
- Оценку ясности сознания. Пациента просят ответить какой сегодня день недели, число месяца, время года и т. д.
- Проверку рефлексов. Рефлекс – это реакция организма на раздражитель. При стимулировании (нажатии, постукивании, царапании, легких штриховых движениях) определенных точек возникает сокращение мышц. В норме они имеют среднюю выраженность. Ослабление рефлекторного ответа указывает на нарушение прохождения нервного импульса по волокнам, что чаще бывает при периферических параличах. Усиление наблюдается при повышенной эмоциональности, возбудимости, а также центральных параличах, что часто связано с отсутствием отклика в головном мозге. Для проведения обследования используют неврологический молоточек, которым наносят легкие удары в точки выхода нервов, тем самым провоцируя ответ нервной системы.
- Определение чувствительности. Изучаются все виды – болевая (щипки, хлопки, уколы), температурная (приложение холодных и теплых предметов), тактильная (взять предмет в руки и описать его с закрытыми глазами), вибрационная (используется камертон). Может быть проверена способность различать вкусы и запахи, если этого требует состояние пациента.
- Оценку черепно-мозговых нервов. Способность двигать глазами вверх, вниз, в стороны и по кругу нарушается при параличе глазодвигательного нерва, инсультах, интоксикациях, нейроинфекциях, травмах и опухолях головного мозга. Также врач просит высунуть язык, чтобы определить отклоняется ли он в сторону или нет; нахмурить лоб, надуть щеки, поднять плечи, проглотить слюну, произнести отдельные звуки или слога. Он определяет реакцию зрачков на свет – как быстро и синхронно они сужаются при направлении луча света в глаз.
- Координацию. С помощью проб, в том числе – позы Ромберга. Для ее выполнения необходимо стать ровно, закрыть глаза и дотронуться до кончика носа вначале указательным пальцем одной руки, затем другой. Так врач определяет, есть ли нарушение функции удержания равновесия.
- Определение мышечной силы. Невролог просит сжать его руку правой и левой кистью, препятствовать разгибанию конечностей в суставах. Так он понимает, есть ли нарушения в сфере работы мышц.
- Пальпацию (ощупывание) мышц на предмет напряжения, слабости, атрофии, болезненности. Необходимо при остеохондрозе, миозитах, параличах.
- Проверку менигеальных симптомов или признаков раздражения мозговых оболочек. Проба выполняются следующим образом – обследуемый ложится на спину, врач сгибает ногу в тазобедренном и коленном суставах под прямым углом, при патологии распрямить ее сложно; это симптом Кернига. Также проверяются симптомы Брудзинского – при наклоне головы вперед или надавливании на область лобка наблюдается сгибание ног, что является патологическим признаком. Пробы актуальны при менингите, энцефалите, высоком внутричерепном давлении, онкологических заболеваниях головного мозга.
Качественный осмотр занимает от 15 минут до часа, что определяется сложностью патологии, тяжестью состояния, клиническими проявлениями. Помимо основных вышеуказанных пунктов, врач может проводить дополнительные тесты и пробы при необходимости.
Медосмотр с участием невролога
Проводится в случаях освидетельствования на оружие, водительские права, перед устройством на работу, учебу.
Проходит по тем же принципам, что и при заболевании, но нет углубленного изучения рефлексов, поисков патологических признаков, если человек здоров.
Причины появления болезни
Бессонница может быть самостоятельным заболеванием либо симптомом какого-либо психического или соматического нарушения. Если рассматривать бессонницу неорганической этиологии, то следует классифицировать ее как независимое от других патологий расстройство.
Развитиебессонницы связано с воздействием отягчающих факторов, как событийных (потеря работы, разлука, рождение ребенка), так и длительных повседневных (хроническая усталость, склонность к подавлению эмоций, финансовые проблемы).
К причинам бессонницы можно отнести следующие явления:
- возрастные изменения организма (в группе риска – люди старше 60-65 лет);
- нарушение гормонального фона у женщин;
- наступление менопаузы;
- синдром беспокойных ног, при котором человек испытывает дискомфорт и вынужден постоянно менять положение ног, чтобы избавиться от этих неприятных ощущений;
- употребление психоактивных веществ (наркотическая,алкогольная, лекарственная зависимость);
- чрезмерная физическая нагрузка (особенно у профессиональных спортсменов);
- внешняя обстановка при засыпании (шумовой, световой факторы, некомфортная температура воздуха);
- сменный график работы, когда время бодрствования приходится на ночь;
- разные часовые пояса при перемещении из одной территории на другую;
- привычка спать в дневное время суток.
В числе провоцирующих факторов рассматривается генетическая предрасположенность к инсомнии, отрицательные привычки в организации сна (например, употребление кофе на ночь, просмотр фильмов перед сном, длительное времяпровождение в мобильном телефоне), преморбидные качества личности.
Вопрос о патогенезе бессонницы до сих пор остается открытым. Исследования сна дают возможность предположить, что на нарушение сна влияет повышение уровня кортизола – гормона, вырабатываемого корой надпочечников. Его называют, также, гормоном страха или стресса. В состоянии нормы уровень кортизола соответствует циркадным ритмам организма: достигает высоких показателей утром перед пробуждением и снижается днем. При хроническом стрессе этот порядок нарушается. Пиковые значения диагностируются перед сном, что не позволяет человеку расслабиться и уснуть.
С циркадными ритмами, регулирующими цикл «сон-бодрствование», также связано функционированием адренокортикотропного гормона, который вырабатывается передней долей гипофиза в ответ на биологический стресс и ускоряет выработку кортизола.
Патогенез инсомнии может быть связан и с увеличением скорости обменных процессов в организме, а также, частоты сердечных сокращений.
Топ-5 причин бессонницы
Хронический тяжёлый стресс. Самая распространённая причина. Плохие отношения на работе и с близкими, когда человек замыкается на этой теме и всё время об этом думает. Если днём он может отвлечься, то вечером, ложась в постель, полностью погружается в стрессовую ситуацию. В результате утрачивается возможность заснуть.
Формируется замкнутый круг: бессонница усиливает стресс, стресс усиливает бессонницу.
Употребление стимуляторов. Необязательно наркотиков, часто это злоупотребление кофеиносодержащих напитков: кофе, чай, энергетики. Они возбуждают нервную систему, нарушая процесс засыпания.
Неврозы. Обычно это психастенический невроз, когда и сил ни на что практически нет, и сон нарушен.
Депрессия. Нарушенный сон, раннее пробуждение, затруднённое засыпание — один из маркеров депрессии.
Бесконтрольный приём седативных и снотворных. Сбивается структура сна, и при отмене препаратов нарушается сон, причём нарушения очень стойкие: возможны кошмарные сновидения, множественные пробуждения, сложности засыпания.
































