Показания к УЗИ печени
УЗИ печени может назначить врач-терапевт, гастроэнтеролог, гепатолог, хирург, онколог в следующих случаях:
- наличие жалоб больного, клинических признаков или данных лабораторных анализов, которые указывают на возможность поражения печени:
- желтушность кожи и слизистых, белков глаз;
- окрашивание мочи в ярко-желтый цвет;
- повышенный билирубин крови, АЛТ, АСТ;
- тупая боль, тяжесть, дискомфорт в области правого подреберья;
- длительная тошнота, рвота и т. д.
- уточнение результатов других диагностических методов;
- подозрение на новообразование;
- выявление метастазов в печени и определение их локализации и количества;
- длительный прием лекарственных препаратов или злоупотребление алкоголем;
- диагностированные острые и хронические заболевания печени и желчного пузыря;
- травмы брюшной полости и оценка их тяжести;
- диспансерный профосмотр;
- контроль эффективности оперативного или консервативного лечения.
Пройти ультразвуковое обследование печени можно в любом медицинском учреждении как по собственному желанию, так и по медицинским показаниям.
Однако в любом случае на руках у пациента должно быть официальное направление на диагностическую процедуру, которое может выписать только врач.
Какие заболевания показывает УЗИ печени?
Диагностика ультразвуком замечает даже малейшие отклонения от показателей нормы, не говоря уже о заболеваниях и патологиях, угрожающих жизни и здоровью пациента. Врач, изучив результаты УЗИ, выносит заключение о наличии таких патологий печени, как:
- Гепатит в острой и хронической форме;
- Кальцинаты, возникающие на фоне перенесенных заболеваний инфекционного типа (малярии, туберкулеза, амебиаза);
- Цирроз печени;
- Метастазы раковых опухолей;
- Гепатомы;
- Гемангиомы;
- Синдром Бадда-Киари.
На мониторе при проведении УЗИ печени появляется четкая картинка, на которой отчетливо видны контуры печени. Поэтому диагностика ультразвуком помогает с высокой точностью определить то или иное заболевание своевременно и избежать возможных осложнений.
УЗИ печени обычно проводится в качестве дополнительного обследования в случае обнаружения проблем с рядом расположенными внутренними органами.
Регенерация паренхимы
Патологически измененная паренхима способна к самостоятельной регенерации. Механизм самовосстановления до конца не изучен. Согласно последним исследованиям, в органе происходит простое деление клеток.
Восстановление паренхимы возможно даже там, где 70% клеток повреждены или разрушены. После травмы или болезни на регенерацию уходит примерно 4 месяца. У молодых людей она проходит быстрее. Процесс прекращается, когда печень достигает первоначального объема.
Одним из важных условий регенерации становится отсутствие вирусной инфекции, воспалительного процесса в печени. По показаниям проводят специфическую противовирусную, дезинтоксикационную терапию, устраняют сердечную недостаточность по большому кругу кровообращения.
Методы стимуляции регенерационных процессов:
- Удаление патологических нарушений хирургическими способами.
- Стимулирующее действие магнитного поля.
- Терапия стволовыми клетками.
- Прием фармакологических средств группы гепатопротекторов, витаминов, аминокислот. Фосфолипиды защищают, восстанавливают функционирование печеночных клеток.
Действие методов невозможно без коррекции образа жизни. Человек должен отказаться от жирной, копченой, жареной еды, избытка простых углеводов, алкогольных напитков. Выстраивается диетическое питание, необходим здоровый рацион с достаточным объемом белков, термически обработанной клетчатки. Обеспечивается поступление витаминов, микроэлементов.
Трансплантология
При поражении более 80% развивается печеночная недостаточность. Состояние может привести к летальному исходу. Причиной смерти становятся кровотечения, сепсис, неврологические расстройства, нарушения витальных функций (кровообращение, дыхание).
Если восстановление невозможно, пациентом занимается хирург-трансплантолог. Донорский орган пересаживают на фоне необратимых поражений, невозможности ведения эффективной консервативной терапии.
Ученые всего мира трудятся над созданием биоинженерной печени. Искусственное органное устройство призвано заменить природное. Сегодня удалось создать биологический каркас, но стоит более сложная задача – синтез паренхимы.
1
Частые вопросы
Почему печень становится расширенной?
+
Причинами, по которой печень или отдельные доли могут увеличиваться в размерах, могут быть инфекции, сердечно-сосудистые заболевания, болезни самой печени и инфильтрационные процессы. Также гепатомегалия может быть побочным действием при приеме некоторых лекарственных средств.
Как понять, что печень увеличилась?
+
Первые симптомы — неприятные ощущения и чувство распирания в области правого подреберья. По мере развития болезни к ним может добавляться боль при прикосновении, выпирание печени, пожелтение склер и кожных покровов, нарушение стула, тошнота и рвота.
Чем грозит увеличение правой доли печени?
+
Изменение размеров печени приводит к тому, что орган перестает нормально выполнять свои функции. Так как печень отвечает за множество разных процессов, последствия также могут быть самыми разными — от проблем с пищеварением до общей интоксикации организма. Осложнения вызывает и болезнь, которая привела к гепатомегалии.
Как выглядит увеличенная печень?
+
Изменения при гепатомегалии могут быть как на структурном, так и на анатомическом уровне. Это значит, что может измениться размер всей печени или отдельных ее долей, а в структуре печеночной ткани могут формироваться узелки, уплотнения и кисты.
Сколько лечится гепатомегалия?
+
Продолжительность лечения этой патологии зависит от того, какие изменения произошли в пораженном органе и что стало их причиной. Лечат не само увеличение, а ту болезнь, которая к ней привела. Также рекомендуется принимать гепатопротекторы и соблюдать специализированную диету. Питание подбирается по лечебному столу №5.
Признаки гепатомегалии
Даже незначительное изменение размеров печени может вызывать неприятные и даже болезненные ощущения. На ранних стадиях они возникают только во время движения, например, при наклоне или физической нагрузке. Чем больше увеличивается орган, тем более выражено чувство распирания. На поздних стадия печень сильно выпирает за пределы брюшной полости. Это выпирание видно невооруженным взглядом.
Также к увеличенной печени добавляются и другие симптомы:
- пожелтение склер и кожных покровов;
- беспричинный кожный зуд;
- постоянная тошнота и рвота;
- различные нарушения стула;
- неприятный запах изо рта при соблюдении гигиены;
- отеки нижних конечностей;
- скопление жидкости в брюшной полости.
Симптомы увеличенной печени во многом зависят от того, что стало причиной развития гепатомегалии. Например, при токсическом повреждении печени наблюдается только ее увеличение и легкий дискомфорт в правом подреберье. А при метастазах и новообразованиях в тканях печени симптомы нарастают быстро и ярко выражены.
Есакова Екатерина Юрьевна
врач — терапевт • гастроэнтеролог
Запишитесь на онлайн-консультацию, если столкнулись с неприятными ощущениями в области правого подреберья. Наши врачи дистанционно помогут дифференцировать симптомы, расскажут, какие обследования нужно пройти, чтобы поставить точный диагноз, и что можно сделать, чтобы облегчить состояние.
Возможные причины отклонений
Фермент гамма-глутамилтрансфераза размещается внутри клеток печени и попадает в кровь в результате их разрушения. Если в биохимическом анализе показатель ГГТ снижен или повышен, речь идёт о негативных процессах в жизненно важных органах.
Причины высокого ГГТП
Повышение уровня ГГТ в биохимическом анализе не определяет конкретную патологию, но даёт специалистам понять, что негативные отклонения происходят в печени или жёлчном пузыре.
Причинами высокого гамма ГТ могут послужить такие заболевания:
- обострение гепатита или вялое течение болезни (уровень ГГТП выше норма в 3–4 раза);
- закупорка желчевыводящих путей уплотнениями или камнями (фермента увеличивается в 30 раз);
- опухолевые процессы в поджелудочной железе (гамма ГТ больше нормы в 10 раз);
- поражение печени вследствие длительного злоупотребления алкоголем;
- воспалительные процессы в междольковых и септальных жёлчных протоках (билиарный цирроз);
- злокачественные поражения печёночных клеток.
При расшифровке биохимического анализа стоит учитывать и то, что на повышение количества гамма-глутамилтрансферазы могут повлиять болезни других жизненно важных органов.
- Онкологические опухоли в молочных железах (у женщин), простате (у мужчин).
- Болезни почек (гломерулонефрит) хронического и острого характера.
- Инфаркт миокарда.
- Метастазы в печени от рака любой локализации.
- Сахарный диабет в тяжёлой стадии.
На результаты исследования влияют и медикаментозные препараты, которые человек принимал накануне сдачи биологического материала.
Повысить уровень ГГТП способны:
- антидепрессанты;
- контрацептивы (гормональные);
- цефалоспорины (антибиотики);
- статины (средства для нормализации холестерина в крови);
- противоглистные и антигистаминные лекарства.
Таблица «Что означает повышение ГГТ совместно с изменениями в АЛТ, АСТ и щелочной фосфатазе»
| Показатели | Количество в крови, Ед/л | Расшифровка (возможные причины отклонений) |
| ГГТП
АЛТ и АСТ ЩФ |
Выше 100
Ниже 80 Ниже 200 |
Диабет, ожирение, воспалительные процессы в пищеварительной системе, злоупотребление алкоголем или наркотическими веществами |
| ГГТП
АЛТ и АТС ЩФ |
Выше 100
Ниже 80 Выше 200 |
Сильное снижение оттока желчи, которое наблюдается при алкоголизме, или вызвано циррозом печени, наличием камней или опухолей в желчевыводящих протоках |
| ГГТП
АЛТ и АТС ЩФ |
До 100
Больше 80 Меньше 200 |
Гепатит А, В или С вирусного происхождения, жировой гепатоз или чрезмерное употребление спиртных напитков |
| ГГТП
АЛТ и АТС ЩФ |
100
Выше 80 Выше 200 |
Затруднённый отток желчи и разрушение тканей печени из-за гепатита (вирусного или алкогольного), цирроза печени или появления в органе злокачественных образований |
Уменьшение количества почечного фермента в сыворотке встречается очень редко. Если этот показатель понижен, то основной причиной может быть декомпенсированный цирроз печени – состояние, когда клетки органа ещё не разрушены, но сильно изрубцованы, что не даёт им выполнять свои функции.
Актуальность метода диагностики
Актуальность ультразвукового исследования печени выражается в том, что данное исследование является первым и наиболее важным методом визуализации при подозрении на заболевание печени, а также методом индикации первой линии в оценке функций печени и холестаза, для дифференциальной диагностики желтухи (диагностика/исключение холестаза), для мониторинга осложнений цирроза (асцит, портальная гипертензия), для обнаружения, исключения опухоли и для наблюдения за ней. Дополнение ультразвукового исследования контрастными веществами повышает визуализацию, особенно для обнаружения опухоли и ее характеристики.
Сонография необходима как инструмент для контроля вмешательствах на печени или в билиарном дереве, например для биопсии. Сонография является наиболее важным методом визуализации при онкологическом заболевании.
Подготовка к УЗИ
Чтобы исследование прошло успешно и показало достоверные результаты, к нему необходимо правильно подготовиться. За 10 дней до процедуры стоит полностью отказаться от употребления алкоголя, жирной и жареной пищи.
Дней за 5 до УЗИ, пациентам рекомендуется воздержаться от употребления продуктов, вызывающих повышенное газообразование (молоко, горох или фасоль, капуста), нельзя пить газировку и натуральные соки.
За пару дней до обследования, можно начать принимать ферментные лекарственные средства. В течение 10-14 часов перед исследованием придется поголодать, а непосредственно перед процедурой запрещено курить.
Сначала, УЗИ проводят на голодный желудок, чтобы определить сократительные способности желчного пузыря. После этого, больному дают съесть немного жирной сметаны или сливок, а спустя 40 минут повторяют обследование.
Здоровый орган должен сократиться не менее чем на 60% и не более чем на 80%. Любые отклонения от этих показателей, являются патологией. На УЗИ врач определяет и размеры ЖП, его структуру и толщину стенок, наличие воспалительного процесса.
Есть ли противопоказания к УЗИ печени?
УЗИ — процедура безопасная и безболезненная. Оно рекомендовано для взрослых и детей. Исследование печени ультразвуком может быть противопоказано лишь в одном случае — наличие у пациента ран и других повреждений кожного покрова в области живота, а также заболеваний дерматологического характера.
При таких явлениях гель на кожу наносить нельзя. Во всех других случаях УЗИ рекомендовано к применению, особенно при острых болевых синдромах. В таком случае печень во время диагностики визуализируется четко. Максимальную информативность УЗИ достигает при неоднократном повторении. Зачастую оно проводится по несколько раз через каждые 2-3 недели.
Нормальные размеры печени на УЗИ у детей
У детей печень занимает больший объем полости живота, чем у взрослых. Поэтому до 5-7 лет выступание нижнего края печени на 1-2 см ниже реберной дуги считается возрастной нормой.
Нормальные размеры печени на УЗИ у детей рассчитывают по формулам в зависимости от возраста. Для повышения точности врачи часто используют таблицы.
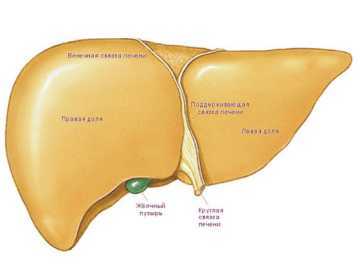 Печень — самая крупная железа человеческого организма, на которую приходится 2,5 % от веса тела
Печень — самая крупная железа человеческого организма, на которую приходится 2,5 % от веса тела
Нормальные размеры правой доли:
- 1 год — 60 мм;
- 2-7 лет — 60 + 6 * (N-1), где N — количество лет;
- 8-16 лет — 100 мм.
Нормальные размеры левой доли:
- 1 год — 30 мм;
- 2-11 лет — 30 + 1.5 * (N-1), где N — количество лет;
- 12-16 лет — 50 мм.
Указанные нормы условны, поскольку не учитывают рост и массу тела. Крупный ребенок может «перегнать» свою норму, а отстающий в росте будет отставать и по размерам печени.
Размеры печени у детей — важный показатель, который может сообщить о многих патологиях, однако он не может быть единственным критерием диагностики.
Таблица показателей размеров печени у детей в норме
При исследовании печени специалист обращает внимание на следующие особенности органа:
- правильное расположение в брюшной полости;
- однородность структуры и гладкость ее контуров;
- эхогенность (чем она выше, тем большее количество жидкости содержится в печени);
- цвет печени — в норме он красный или бурый;
- мелкая зернистость, иное указывает на воспаление;
- размеры;
- состояние кровеносных сосудов (воротная и селезеночная вены);
- протоки желчного пузыря, их изменение свидетельствует о камнях, дискинезии и прочих нарушениях.
Бугорки и выпуклости на печени говорят о новообразованиях или наличии паразитов. Повышенная эхогенность печени характерна для заболеваний эндокринной системы. При гепатите орган имеет светлый оттенок. Увеличение воротной вены сигнализирует о гипертензии в венозной системе.
Нормальные показатели размера печени, воротной вены приведены в таблицах ниже:
| Возраст | При рождении | 2 месяца | 1 год | 2 года | 3 года | 4 года | 5 лет | 12 лет | |
| Размеры, см | Правая доля | 5,7−5,9 | 5,0 | 6,0 | 6,5 | 7,0 | 7,5 | 8,0 | 9,0 |
| Левая доля | 3,7−3,8 | 3,8 | 4,0 | 4,2 | 4,4 | 4,6 | 4,8 | 5,0−5,5 |
| Возраст | 1 год | 3 года | 5 лет | 7 лет | 9 лет | 11 лет | 13 лет |
| Воротная вена, мм | 3,0−5,7 | 3,5−6,9 | 4,3−7,6 | 4,5−8,5 | 4,9−9,4 | 5,1−10,0 | 5,6−10,0 |
| Селезеночная вена, мм | 2,8 | 3,5 | 4,1 | 4,4 | 4,7 | 5,3 | 5,5 |
Чаще всего размер печени ребенка определяют по КВР (косому внутреннему размеру печени), по ее правой доле
На соответствие этой норме следует обратить особое внимание при расшифровке результата УЗИ. Его обычные значения представлены в таблице:
| Норма размеров печени по косой вертикальной линии правой доли у детей (см) | |
| у новорожденного | 5 — 5,5 |
| в 1 год | до 7,5 |
| в 2 года | 8 — 8,5 |
| при 5-летнем возрасте | до 10 см |
| в 8 лет | до 12 |
| в подростковом возрасте | до 15 |
Вариантов нормы у детей больше, чем у взрослых, ведь их организм активно растет. Именно поэтому расшифровкой результата должен заниматься квалифицированный специалист.
УЗИ-диагностика является субъективным методом исследования. Если у родителей есть сомнения, лучше посетить другого специалиста и проверить поставленный диагноз.
Расшифровка результатов УЗИ печени
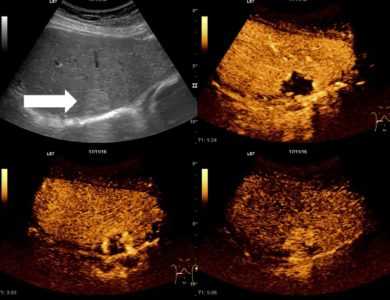 В нормальном состоянии печень располагается в правой части тела, в области подреберья. Из-за довольно крупных размеров печень не визуализируется полностью. Для полного исследования органов врач производит несколько манипуляций, которые оценивают форму, контуры и структуру печени.
В нормальном состоянии печень располагается в правой части тела, в области подреберья. Из-за довольно крупных размеров печень не визуализируется полностью. Для полного исследования органов врач производит несколько манипуляций, которые оценивают форму, контуры и структуру печени.
На мониторе можно четко отличить доли печени: левую, правую, квадратную и хвостатую. Эти доли включают в себя 8 сегментов. Их изучение помогает верно определить локализацию патологии.
Если пациент правильно подготовился к исследованию, то можно увидеть несколько ямок небольшого диаметра в нижней части печени. Они образовались в результате близкого расположения органа к желудку, правому надпочечнику, толстой кишке и правой почке.
УЗИ не должно показывать связочный аппарат, только венечную борозду. Печеночные вены, желчевыводящие протоки и ответвления воротной вены в норме должны прослеживаться четко.
В процессе исследования печени ультразвуком врач подобно изучает каждую часть органа путем поперечного и косого сечения, измеряет их и фиксирует все размеры в протоколе исследования.
Диагностические процедуры, позволяющие оценить состояние печени
Важным методом диагностики состояния железы, как уже было сказано выше, является ультразвуковое исследование органа. Благодаря данной методике специалист может оценить размер печени, структуру ее тканей, наличие новообразований, а также узнать показатели эхогенности и проницаемости.
Но лишь на основе данных, полученных в результате проделанного УЗИ, диагноз поставлен быть не может. Так как данный метод не позволяет увидеть конкретные причины, послужившие возникновению диффузных изменений органа.
В зависимости от степени поражения тканей печени врачом назначаются различные диагностические процедуры. К их числу относится:
- биохимический анализ крови;
- рентгенография;
- биопсия;
- взятие различных проб.
Полученные результаты позволяют поставить точный диагноз и назначить правильное лечение.
Какой может быть структура печени
УЗИ — как метод диагностики
Жизненно важный орган выстилают особые клетки, имеющие приплюснутую форму. Благодаря им железа имеет пористое строение. Свободное пространство между этими клетками заполнено кровью. Такая структура позволяет печени участвовать в метаболических процессах.
Данные клетки составляют паренхиму — многочисленные зернистые образования, которые расположены очень близко друг к другу и защищены несколькими оболочками.
Сквозь данные образования проходят кровеносные сосуды, снабжающий орган питательными веществами, а также желчные протоки, из-за нарушения работы которых зачастую и возникают проблемы с печенью.
У здорового человека все структурные образования органа однородны, то есть схожи по размеру, не увеличены и не изменены. В зависимости от их состояния можно выделить четыре основных вида структуры печеночной ткани, наблюдаемых при ультразвуковом исследовании:
- мелкозернистая;
- среднезернистая;
- крупнозернистая;
- неоднородная.
Разберемся далее: какое из данных состояний органа считается нормой, а какое – патологией.
Показания к исследованию
Врач рекомендует сделать УЗИ печени в таких случаях:
- при наличии лабораторных, клинических данных, указывающих на печеночную дисфункцию;
- для уточнения, подтверждения диагноза, обнаруженного с помощью других методов обследования;
- при подозрении на злокачественное перерождение ткани органа;
- для уточнения локализации, количества метастатических очагов;
- при необходимости в интервенционном (основанного на катетерных технологиях) вмешательстве, для проведения которого требуется ультрасонография;
- наличие травмы брюшной полости (ДТП, падение с высоты);
- отслеживание динамики лечения заболеваний печени;
- наличие жалоб человека на тяжесть, болезненность в правом подреберье, тошноту, рвоту, недомогание, снижение аппетита;
- желтушный оттенок кожных покровов, слизистых оболочек;
- потемнение мочи, обесцвечивание каловых масс;
- изменения, зафиксированные в биохимических анализах крови, которые отражают работу печени (повышение трансаминаз, щелочной фосфатазы, билирубина, общего белка);
- наличие жидкости в брюшной полости (асцит);
- наличие симптомов злокачественных образований, которые способны метастазировать в печенку;
При подозрении на злокачественное заболевание может назначаться УЗИ печени и почек для оценки распространенности окнопроцесса. Дополнительно проводится компьютерная томография или МРТ.
увеличение размера органа. При обращении к врачу проводится физикальное обследование, которое подразумевает пальпацию (прощупывание) живота. В процессе исследования определяются размеры печени у детей, взрослых пациентов.
Причины
Умеренное увеличение размеров печени может развиться на фоне как естественных, так и патологических причин. Незначительные изменения в форме и тканях органа могут быть спровоцированы употреблением в пищу жирных продуктов, солений, копченостей и прочей нездоровой пищи. К увеличению печени приводит также и регулярное употребление алкогольных напитков в значительных количествах.
Опасными, патологическими причинами изменения размеров органа выступают такие протекающие на фоне заболевания, как:
– гепатит А, В, С, а также гранулематозный гепатит;
– нарушения в протекании метаболических процессов – нарушение обмена белков, липидов, гликогена, болезнь Вильсона;
– фиброз печени;
– цирроз;
– гемолитическая болезнь – у новорожденных;
– паразитарное поражение органа;
– врожденные инфекции – краснуха, цитомегаловирус, герпес и др.;
– гипервитаминоз, сепсис;
– раковые состояния печени – лимфомы, метастазы, гепатомы и пр.
Какой метод лучше и как выбирать?
Лучшее решение — это бесплатная консультация врача гепатолога, который рекомендует именно то обследование, которое наиболее информативно в вашем случае. Но можно самостоятельно определить необходимый метод обследования, а для этого мы рекомендуем иметь полную информацию о каждом.
При выборе профессионалы-гепатологи ориентируются на конкретные критерии:
Информативность метода: какие данные о печени можно получить этим методом, и какова точность этих данных. Чем больше будет данных, тем точнее и понятнее для врача будет состояние органа, а значит и эффективность лечения будет выше. Помните, для печени самым важным параметром оценки является стадия фиброза. Очень хорошо, если метод дополнительно дает информацию о степени стеатоза, наличии воспаления и состоянии сосудов, о том, очаговое или диффузное поражение, но оценка фиброза — прежде всего.
Воспроизводимость и доступность метода: как часто можно повторять обследование. Методы, которые дают возможность частого повторения, позволяют эффективно следить за ходом лечения и при необходимости корректировать его
Важно, что на частоту повторения исследования влияют не только медицинские показания и противопоказания, но и его цена. Противопоказания и осложнения: для некоторых методов существуют противопоказания и возможны осложнения
Точность метода: болезням печени могут сопутствовать заболевания, которые способны повлиять на результат анализов или обследований.
Простота проведения обследования: как долго идет само обследование, сколько нужно ждать его результатов, нужна ли подготовка со стороны пациента, инвазивно ли это обследование (есть необходимость прокалывать кожу) или нет. Большинство анализов и методов исследования достаточно безопасны, но некоторые требуют особой подготовки, диеты или даже госпитализации.
Степень важности каждого из них в вашем конкретном случае вы определяете сами, или это делает лечащий врач гепатолог. Наиболее полно всем указанным критериям отвечает новейшая методика оценки состояния печени УЗ-исследование с эластографией
Наиболее полно всем указанным критериям отвечает новейшая методика оценки состояния печени УЗ-исследование с эластографией.
Есть ли противопоказания к УЗИ печени?
УЗИ — процедура безопасная и безболезненная. Оно рекомендовано для взрослых и детей. Исследование печени ультразвуком может быть противопоказано лишь в одном случае — наличие у пациента ран и других повреждений кожного покрова в области живота, а также заболеваний дерматологического характера.
При таких явлениях гель на кожу наносить нельзя. Во всех других случаях УЗИ рекомендовано к применению, особенно при острых болевых синдромах. В таком случае печень во время диагностики визуализируется четко. Максимальную информативность УЗИ достигает при неоднократном повторении. Зачастую оно проводится по несколько раз через каждые 2-3 недели.
УЗИ у детей
Ультразвуковое исследование ребенку проводится по таким показаниям: гепатит, желтушность, гепатомегалия, травма в области печени, при подозрении на наличие новообразований, для выявления паразитов и т. д.
Детям рекомендовано перед процедурой придерживаться диеты, ограничивающей потребление продуктов, которые способствуют газообразованию, а также не употреблять пищу с высоким содержанием калорий, желательно проходить исследование натощак, или употреблять пищу за 6 часов до исследования. Исследование проводится точно также, как и у взрослых, результаты доступны сразу после прохождения обследования, после чего их нужно обсудить с лечащим врачом.
- Источники
- Под редакцией Труфанова Г. Е. – Лучевая диагностика заболеваний печени (MPT, KT, УЗИ, ОФЭКТ и ПЭТ). – Москва, ГЭОТАР-Медиа, 2008 г. – 280 c.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Автор статьи:
Извозчикова Нина Владиславовна
Специальность: инфекционист, гастроэнтеролог, пульмонолог.
Общий стаж: 35 лет.
Образование: 1975-1982, 1ММИ, сан-гиг, высшая квалификация, врач-инфекционист.
Другие статьи автора
Редактор статьи:
Момот Валентина Яковлевна
Специальность: Онкология.
Место работы: Институт экспериментальной патологии, онкологии и радиобиологии им. Р. Е. Кавецкого НАН Украины.
Все отредактированные статьи редактора
Будем признательны, если воспользуетесь кнопочками:
Норма у взрослых
После определения основных перкуссионных точек необходимо сделать несколько замеров. Они называются размерами печени и представляют собой расстояние между ее краями. Существует 3 основных размера органа:
- первый – это расстояние между 1 и 2 точками;
- второй – между 2 и 3 точками;
- третий – между 3 и 4 точками.
Таблица размеров печени для взрослых в норме:
| Размеры у взрослого пациента | Пределы нормы, см |
| 1 | До 10 см |
| 2 | До 7—8 см |
| 3 | 7 см |
Результаты перкуссии могут быть недостаточно точными, по сравнению с инструментальными методами обследования. Наличие газа или жидкости в брюшной полости или в кишечнике существенно снижает вероятность получить достоверные данные.
Среднезернистое строение печеночной ткани
Данный тип эхоструктуры паренхимы появляется при нарушениях метаболических процессов в организме — ожирении, сахарном диабете, а также при некоторых инфекционных заболеваниях и гепатите, вызванном злоупотреблением алкогольными напитками.
На эхограмме орган увеличен в размерах, имеет нечеткое очертание границ. Также наблюдается увеличение лимфатических узлов. Для определения точной причины изменения структуры печеночной ткани врачом дается направление на сдачу необходимых анализов.
Среднезернистая эхоструктура печени считается пограничным состоянием между нормой и развитием патологии, наносящей серьезное поражение здоровью печени.
Подготовка пациента к процедуре
Рекомендуется, чтобы пациент перед проведением ультразвукового исследования брюшной полости голодал, то есть УЗИ желательно проводить натощак для лучшей визуализации, чтобы максимизировать растяжение желчного пузыря и уменьшить количество остатков пищи и газа в верхнем отделе пищеварительного тракта, которые могут снизить качество изображения или сделать невозможной визуализацию печени. Это необходимо для полной визуализации печени и связанных с ней желчных протоков, но в острой ситуации при травме изображение желчного пузыря может не потребоваться. Пациенту разрешается выпить небольшое количество воды до сканирования, особенно для приема любых лекарств. Есть некоторые свидетельства того, что курение может снизить качество изображения при сканировании верхних отделов брюшной полости, и желательно чтобы пациент не курил в течение 6-8 часов до ультразвукового исследования. Курение также усиливает перемещение газа в верхний желудочно-кишечный тракт и может снизить качество изображения. Кроме того, некоторые химические вещества в табаке, как известно, вызывают сокращение гладкой мускулатуры ЖКТ и это может привести к сокращению желчного пузыря, даже если исследование проводится натощак.


































