Диагностика бактериального вагиноза
Для подтверждения у женщины бактериального вагиноза характерно наличие 4 критериев:
Характерные выделения из половых путей.
На такие выделения жалуется женщина при посещении врача. При осмотре на кресле доктор может визуально оценить характер и количество выделений из влагалища.
Уровень pH во влагалище выше 4,5 (отклонение в щелочную сторону).
Определяется при осмотре на кресле. Это безболезненная процедура, во время которой доктор нанесет влагалищные выделения на специальную тест-полоску.
Усиление неприятного «рыбного» запаха при проведении специального теста (аминный тест).
После (или во время) осмотра на кресле врач наносит на стекло вагинальные выделения и добавляет к ним раствор гидроксида калия, что приводит к усилению неприятного запаха (положительный аминный тест).
Обнаружение так называемых «ключевых» клеток во время микроскопического исследования мазка из влагалища.
Данное исследование проводится в лаборатории. «Ключевые» клетки определяются под микроскопом как клетки эпителия без четких границ, их границы «заслоняют» многочисленные бактерии (кокки), которые «налипают» на их поверхность.
В последние годы для подтверждения диагноза «бактериальный вагиноз» используется специальное исследование – полимеразная цепная реакция (ПЦР). В ходе этого исследования удается четко определить возбудителя заболевания, а таже подтвердить резкое уменьшение количества полезных лактобактерий и увеличение количества других обитателей влагалищной микрофлоры.
Лактобактерии и дисбактериоз влагалища
Влагалище здоровой женщины содержит более 200 различных видов микроорганизмов бактериальной природы, относящихся к непатогенным, условно патогенным и патогенным видам. Все микроорганизмы конкурируют между собой, но доминирующая роль принадлежит лактобактериям. Для женской микрофлоры лактобактерии не менее важны, чем для толстого кишечника. Лактобациллы способны вырабатывать молочную и другие виды кислот, создавая тем самым необходимую pН в просвете влагалища, не позволяя размножаться болезнетворным микроорганизмам бактериальной, вирусной и грибковой природы. При отсутствии дисбактериоза, в мазке определяется не менее 95% женских лактобактерий. До тех пор пока количество лактобацилл остаётся в пределах физиологической нормы, условно-патогенные и патогенные микроорганизмы не способны размножаться и вызывать инфекционные заболевания.
Симптомы преобладания анаэробных бактерий во влагалище
У большинства женщин симптомы отсутствуют даже при более высоком соотношении анаэробных бактерий по сравнению с аэробными. Те, у кого есть симптомы, жалуются на:
- жидкие серовато-белые выделения;
- узнаваемый неприятный запах рыбы;
- зуд во влагалище;
- жжение при мочеиспускании.
Эти симптомы присутствуют и при других заболеваниях половой сферы. Например, жжение при мочеиспускании характерный симптом цистита, молочницы и многих половых инфекциях (ИППП).
Исследования показали, что женщины с бактериальным вагинозом чаще имеют проблемы с трубным бесплодием (нарушения в маточных трубах) и преждевременными родами.
Из-за пониженного защитного барьера слизистая оболочка влагалища становится проницаемой для других микроорганизмов. Поэтому инфекции, передающиеся половым путемВИЧ, герпес, хламидиоз, гонорея, с большей вероятностью могут вызвать заболевание.
При появлении симптомов, описанных выше, необходимо обратиться к гинекологу, который проведет медицинский осмотр и возьмет мазки из влагалища.
Оценка и расшифровка результатов мазка
Показатели анализа мазка (во влагалище, шейке матки и уретре):
1. Лейкоциты.Нормальное содержание лейкоцитов во влагалище не превышает 15 в поле зрения, в цервикальном канале до 30, а в мочеиспускательном канале не более 5. Большое количество лейкоцитов – признак воспалительного процесса. Как правило, повышенное количество лейкоцитов в «беременном» мазке сопровождается одним из перечисленных выше заболеваний. Терапия при этом направлена не на снижение уровня лейкоцитов, а на устранение причины его повышения.
2. Эпителий (плоский эпителий, образующий верхний слой слизистой).Количество эпителиальных клеток в половых путях и уретре не должно быть выше 5-10 в поле зрения. Большое количество эпителия свидетельствует о воспалении. Лечение проводится также в направлении устранения причины увеличения эпителиальных клеток.
3. Бактерии (преимущественно палочки).
- В норме в мазке содержатся Гр(+) – грамположительные бактерии, 90% которых составляют молочнокислые бактерии или палочки Додерлейна.
- Гр(-) – бактерии говорят о патологии.
- Лактобактерии содержатся только во влагалище, в уретре и цервикальном канале они отсутствуют.
4. Слизь.
Умеренное количество слизи в шейке матки и во влагалище, отсутствие слизи в уретре – признак нормального мазка. При определении слизи в мочеиспускательном канале или наличия ее большого количества в половых путях подозревают воспаление.
5. Кокки.
Допускается незначительное количество кокков во влагалище (стрептококки, стафилококки, энтерококки), увеличение их содержания в половых путях говорит о неспецифическом вагините. Обнаружение гонококков в мазках – признак гонореи.
6. Ключевые клетки.
Ключевые клетки представляют собой скопление патогенных и условно- патогенных микроорганизмов (гарднереллы, мобилинкус, облигатно-анаэробных бактерий) на слущенных клетках плоского эпителия. Обнаружение ключевых клеток говорит о бактериальном вагинозе, поэтому в норме их быть не должно.
7. Дрожжеподобные грибы (рода Кандида).
Допускается незначительное количество дрожжеподобных грибов во влагалище в норме, в уретре и цервикальном канале они отсутствуют. При большом содержании грибов во влагалище ставится диагноз кандидозный кольпит (молочница).
8. Трихомонады.
В норме трихомонады отсутствуют в мазках из влагалища, шейки матки и уретры. Обнаружение трихомонад свидетельствует о трихомониазе.
Прогноз и профилактика
Чтобы полностью вылечить вагинальный кандидоз, необходимо как своевременно обратиться к врачу, так и выполнять все его рекомендации. Противогрибковые препараты продаются в аптеках без рецепта, но самодеятельность в этом случае не только неэффективна, но и опасна. Только специалист может правильно подобрать необходимые средства, определить особенности их приема, а также проконтролировать действие лекарств.
Важно понимать, что намного проще предупредить вагинальный кандидоз, чем лечить его. Чтобы минимизировать риск развития заболевания, необходимо придерживаться следующих правил:
- отдавать предпочтение хлопковому нижнему белью;
- отказаться от использования ежедневных прокладок;
- использовать специализированные средства для гигиены половых путей;
- не использовать спринцевания без назначения врача;
- контролировать состояние организма, своевременно лечить патологии мочеполовой и пищеварительной систем, желез внутренней секреции;
- не допускать случайных половых связей и заражения венерическими заболеваниями;
- не использовать антибиотики без назначения врача и не менять самовольно дозу и режим их приема;
- при необходимости длительной антибиотикотерапии принимать противогрибковые средства.
Вагинальный кандидоз – это неприятное заболевание, которое вполне можно предупредить, а при необходимости – быстро вылечить. Главное своевременно обратиться к врачу и выполнять все его рекомендации.
Симптомы вагинального кандидоза
Классическими признаками вагинального кандидоза являются:
- зуд и жжение во влагалище и в области наружных половых органов;
- специфические выделения, напоминающие творог;
- боли и жжение при мочеиспускании;
- дискомфорт и боль во время полового акта.
Как правило, дискомфорт усиливается во второй половине дня, а у некоторых женщин перед менструацией. Во время гинекологического осмотра врач обнаруживает отечность и покраснение слизистой половых путей, а также специфические белые или желтовато-белые творожистые густые вагинальные выделения.
При осложненном течении заболевания на коже вульвы и слизистых оболочках, задней спайки и перанальной области появляются трещины; при рецидивирующем кандидозном вульвовагините выражены сухость, атрофичность, лихенификация в области поражения, скудные беловатые вагинальные выделения.
Лечение бактериального вагиноза
Основная цель при лечении бактериального вагиноза – добиться гибели «плохих» микроорганизмов, которые привели к развитию заболевания (Gardnerella vaginalis, Peptostreptococcus, Prevotella spp., Atopobium vaginaе и ряд других условных патогенов), а также способствовать созданию условий для роста и восстановления собственных лактобактерий.
Для лечения бактериального вагиноза используют различные препараты, которые влияют на активность и жизнедеятельность условно-патогенных микробов, что приводит к сокращению их численности до нормальных значений. Одним из наиболее популярных средств для борьбы с различными формами вагинитов и вагинозов является Бетадин.
Где купить Бетадин свечи?
Для местного применения Бетадин выпускается в форме вагинальных свечей (суппозиториев), содержащих в своем составе 200 мг повидон-йода. Действие препарата связано со способностью активного йода, который постепенно высвобождается из суппозиториев, не просто останавливать рост, но и способствовать уничтожению широкого круга микроорганизмов, встречающихся при бактериальном вагинозе, в том числе Gardnerella vaginalis. Бетадин воздействует на грамм-положительные и грамм-отрицательные бактерии, грибы, споры, трихомонады.
При этом Бетадин не подавляет собственные лактобактерии, способствует созданию условий для их роста и размножения, тем самым восстанавливая популяции хороших микроорганизмов.
Гибель патогенных микробов происходит в течение одной минуты от начала действия препарата, с чем связано короткое время наступления клинического эффекта и купирования симптомов заболевания.
Случаи привыкания и нечувствительности (резистентности) микробов к активному йоду, входящему в состав свечей Бетадин, до настоящего времени не наблюдаются. Поэтому, в отличие от многих других антибактериальных препаратов, данное средство может использоваться при повторных случаях заболевания многократно.
Ограничениями в применении препарата Бетадин являются:
- беременность и период лактации
- нарушение функции щитовидной железы
- гиперчувствительность к компонентам препарата
- дерматит Дюринга (один из видов воспалительных заболеваний кожи)
Схема лечения бактериального вагиноза:
Бетадин свечи 200 мг – по 1 свече на ночь во влагалище в течение 7 дней.*во время проведения курса лечения следует воздержаться от половых контактов или использовать презерватив
Нормы ключевых клеток в мазке
Чтобы разобраться с результатами анализов на содержание ключевых клеток, нужно знать общие показатели и нормы наличия микроорганизмов в геникологическом мазке.
Таблица 2. Степени нарушения флоры по Хэй-Айсон
| Уровень | Состояние микрофлоры |
| 0 (стерильность) | В мазке обнаруживаются только эпителиальные клетки, а бактерии отсутствуют. Это состояние флоры после курса антибиотиков. |
| I (норма) | Анализ дает нормальный состав вагинальной микрофлоры (см. таблицу 1). В мазке максимальное количество лактобацилл. |
| II (промежуточный) | Определяется смешанная флора: лактобациллы и Gardnerella vaginalis и/или Mobiluncus. |
| III (диагноз — бактериальный вагиноз) | Находятся Gardnerella vaginalis и/или Mobiluncus при минимуме или отсутствии лактобацилл. |
| IV (критический) | Доминируют грамположительные кокки, а лактобациллы полностью отсутствуют. |
Патогенная микрофлора у женщин
У женщин появление коккобацилл вызывается разными причинами. Уничтожение здоровой микрофлоры (молочнокислых и бифидобаткерий) может быть связано с приёмом антибиотиков или спринцеванием. После этого влагалище заселяется разными микроорганизмами, в том числе и коккобациллами.
Так же коккобациллы могут быть занесены непосредственно во время спринцевания, различных процедур вроде использования гигиенического тампона, нетрадиционных сексуальных практик и так далее.
Коккобациллы возбудители болезней передаются женщинам во время полового акта чаще, чем от женщин мужчинам из-за того, что женщины выполняют пассивную, принимающую роль.
Лечение у женщин так же проходит зачастую дольше и тяжелее, чем у мужчин.
Как сдавать мазок?
Правильная подготовка перед диагностикой залог достоверных результатов, при несоблюдении рекомендаций может быть установлен неверный диагноз.
Как подготовиться к сдаче мазка:
- За 23 дня до диагностики не принимать горячую ванну, воздержаться от половых контактов, посещения бань.
- Все гигиенические процедуры проводить тёплой водой, разрешается пользоваться детским мылом или средствами без отдушек.
- За неделю запрещается делать спринцевание, использовать влагалищные суппозитории.
- Анализы следует сдавать после завершения месячных, оптимально в середине цикла.
- За 23 часа до сдачи мазка запрещается опорожнять мочевой пузырь.
Если в мазке паразиты присутствуют в большом количестве, врач назначит клинический анализ крови и мочи, УЗИ для уточнения диагноза.
Как взять мазок у мужчин?
Чтобы подтвердить или опровергнуть наличие инфекции мочеполовой системы у мужчин требуется взять мазок из мочеиспускательного канала. Кокки определить совсем не трудно, в этом помогает лабораторное исследование. Однако сама медицинская манипуляция крайне неприятная и в большинстве случаев доставляет болезненные ощущения. Перед процедурой нужно подготовиться. Мужчины за два дня до обследования должны отказаться от половых контактов.
За один день до анализа осуществляется тщательный туалет половых органов. Это делается накануне вечером. Непосредственно перед процедурой, то есть, утром заниматься гигиеной запрещено. Это повлияет на конечный результат. Также не советуется ходить в туалет по-маленькому перед посещением врача.
Доктор для взятия маска делает следующее:
- Вводит в мочеиспускательный канал тампон либо зонд на глубину три сантиметра;
- Аккуратно поворачивает его в уретре, извлекает.
На конце медицинского инструмента остается биологический материал, который отправляется на дальнейшее микроскопическое исследование. После манипуляции больного некоторое время беспокоит зуд и жжение, но в скором времени они проходят.
Коккобациллы в мазке являются инфекцией, которая требует своевременной диагностики и адекватного лечения. Чаще всего требуется комплексная терапия, включающая в себя таблетки и средства местного действия. После курса лечения обязательно проводят повторное исследование, чтобы убедиться в эффективности назначений.
Лечение женщин
Если в мазке у женщины обнаружены кокки, ей показано лечение. Оно зависит от количества бактерий, то есть от степени чистоты влагалища. При второй степени, когда количество кокков умеренное, подбирают средства для интимной гигиены, нормализующие микрофлору. Рекомендуют тщательное соблюдение личной и половой гигиены. Число половых контактов следует ограничить, обязательно использование презервативов.
При третьей и четвертой степени чистоты влагалища, а тем более обнаружении патогенных кокков, показана антибактериальная терапия. Препараты подбирает лечащий гинеколог. В зависимости от выявленной микрофлоры антибиотики назначают внутрь или в виде вагинальных свечей.
Одновременно требуется назначение препаратов для восстановления нормальной микрофлоры. Это свечи или порошки с лактобактериями. Воспаление убирают следующими методами:
- теплые ванночки с отваром ромашки;
- лечебные тампоны с противовоспалительными мазями.
Во время лечения рекомендуется воздерживаться от половых контактов. Вспомогательные методы лечения:
- диета с исключением острой, жареной, консервированной пищи;
- обогащение рациона кисломолочными продуктами;
- соблюдение режима труда и отдыха;
- полноценный сон;
- исключение стрессов.
Рекомендуется носить нижнее белье из натуральных тканей, меняя его ежедневно. Если женщина использует ежедневные прокладки, то менять их нужно каждые 3-4 часа.
Коккобациллярная флора что это такое?
Коккобациллы смешанная форма микробов, симбиоз кокков и бацилл бывают грамположительные и грамотрицательные. Чаще всего обнаруживают таких представителей этой патогенной микрофлоры как хламидии, гарднереллы и гемофильная палочка. Паразиты передаются половым путём, большое количество их свидетельствует о наличии венерического заболевания.
Как выглядят коккобациллы? Кокки похожи на палочки, бациллы на шары. Поскольку коккобациллы сочетают в себе свойства кокков и бацилл, их форма похожа на вытянутый шар.
В небольшом количестве коккобациллы могут присутствовать во влагалищной микрофлоре, их активный рост начинается при нарушении баланса бактерий. Иногда на фоне лечения половых инфекций антибиотиками нарушается баланс влагалищной микрофлоры, что приводит к активному росту коккобацилл.
Чем гонорея опасна для женщин
Если гонорею не лечить, инфекция может поразить различные органы заболевшего . Так, д лительный воспалительный процесс в яичниках и полости матки может привести к образованию спаек в маточных трубах и их непроходимости и последующему стойкому бесплодию.
Некоторые из осложнений воспалительных заболеваний органов малого таза:
- Образование рубцовой ткани, в результате чего блокируются маточные трубы — яйцеклетка не может по ним пройти, и беременность не наступает;
- Внематочная беременность (беременность вне матки, тяжелое осложнение, которое может привести к смертельному исходу, требует срочной медицинской помощи);
- Длительные боли в области таза и живота.
- В редких случаях недолеченная гонорея может распространиться на кровь или суставы, что опасно для жизни.
Опасность во время беременности
Инфекция, попавшая в матку на начальном сроке беременности, может спровоцировать выкидыш. Среди других осложнений: преждевременный разрыв плодных оболочек и преждевременные роды. Младенец заражается гонореей от инфицированной матери при родах примерно в 30-50% наблюдений. Иногда это приводит к полной слепоте ребенка – чаще всего инфекция поражает глаза (рис. 3).
Если если во время беременности поставлен диагноз «гонорея», проконсультируйтесь со своим врачом, он поможет подобрать вам подходящее лечение. Начать терапию следует как можно раньше, чтобы снизить вероятность осложнений для здоровья будущего ребенка.
Кишечная палочка при беременности
беременностиПоявление бактерии не означает, что женщина обязательно больнагинекологиантибиотикиродамиПри беременности для уничтожения кишечной палочки можно применять следующие антибиотики:
- Амоксиклав – можно применять в течение всей беременности;
- Цефотаксим – можно применять только с 27-ой недели беременности и до родов;
- Цефепим – можно применять только с 13-ой недели беременности и до родов;
- Цефтриаксон – можно применять только с 13-ой недели беременности и до родов;
- Фурагин – можно применять до 38-ой недели беременности, а с 38 и до родов – нельзя;
- Все антибиотики группы пенициллина.
анализ мочи
Осложнения
Большинство осложнений вагинального кандидоза связано с распространением воспалительного процесса на расположенные рядом органы и ткани и присоединением бактериального воспаления. Оно возникает на фоне резкого снижения местного иммунитета. Наиболее часто пациентки сталкиваются со следующими проблемами:
- сальпингит и сальпингооофорит (аднексит): воспаление придатков матки: труб и яичников; процесс может быть односторонним и двусторонним, сопровождается болями в нижней части живота, слабостью, повышением температуры; без лечения может стать причиной бесплодия в связи с развитием спаечного процесса;
- уретрит: воспаление мочеиспускательного канала; классическими симптомами являются жжение при мочеиспускании, изменение внешнего вида и цвета мочи, покраснением и отеком в области наружного отверстия уретры;
- цистит: воспаление мочевого пузыря, развивающееся в результате перехода возбудителя из уретры; к симптомам уретрита присоединяются учащенное мочеиспускание при небольшом количестве мочи, боли и рези в конце процесса, повышение температуры и боли внизу живота.

Эксперт статьи
Кучерявая Юлия Германовна
Заведующий отделением акушерства и гинекологии. Гинеколог-эндокринолог, Специалист ультразвуковой диагностики
Помимо распространения инфекции, вагинальный кандидоз может грозить развитием стеноза (сужения) влагалища. Это состояние возникает при хроническом воспалении, которое приводит к разрастанию рубцовой ткани и сужением просвета органа. Это приводит к значительному затруднению половой жизни.
Вагинальный кандидоз очень опасен для беременных, поскольку без лечения не исключено инфицирование плода, что может привести к его гибели.
В послеродовом периоде у женщин возможно развитие кандидозного эндометрита.
Симптомы у мужчин и женщин
Влагалищный дисбактериоз сопровождается выраженными симптомами. Поэтому обычно у женщин берут мазок при возникновении характерных признаков. Обычно обострения отмечаются при снижении иммунитета поэтому обнаружить инфекцию в женском организме легче.
В число симптомов входят:
- Выделения с неприятным запахом.
- Чувство жжения.
- Интенсивный зуд.
- Боли при половом акте.
- Учащенное мочеиспускание.
Именно при таких симптомах проводят анализ на коккобациллы в мазке у женщин. Процедуру могут проводить повторно в течение нескольких дней, чтобы отследить динамику развития инфекции или определить эффективность терапии.
Из-за латентного течения симптомы появления коккобацил у мужчин отсутствуют. Возникновение интенсивной симптоматики означает развитие воспалительного процесса, протекающего в мочеиспускательном канале, редко достигающего мочевого пузыря.
К симптомам инфекционного процесса относят:
- Боль при мочеиспускании.
- Жжение, зуд.
- Выделения из мочеиспускательного канала.
- Покраснение тканей.
В тяжелых случаях воспаление сопровождается общей симптоматикой. У пациентов повышается температура, появляется слабость, тошнота, ухудшение аппетита.
Уровень опасности при беременности
Обнаружение грамвариабельных коккобацилл в мазке у женщин в положении не редкость, что обусловлено гормональным дисбалансом и понижением иммунитета.
Лечение требуется обязательно, иначе велик риск передачи инфекции ребенку (при прохождении через родовые пути), развития у плода гипоксии, серьезного воспаления матки у женщины вплоть до метроэндометрита.
Терапия включает щадящие антимикробные препараты в виде медикаментов для наружного применения: Клацид гель и Метронидазол в виде свечей.
После подавления вредных бактерий необходимо применение средств с содержанием лакто- и бифидобактерий (суппозитории и лечебные тампоны).
Дополнительно беременным назначают витаминные комплексы (Элевит, Компливит мама) и эубиотики (Линекс, Бифиформ) для общего укрепления организма и профилактики дисбиоза.
Что такое кокковая, бациллярная и коккобациллярная флора в мазке у женщин, в чем заключается лечение подобного состояния, мы рассмотрели.
Обнаружение коккобациллярной флоры указывает на серьезные неполадки в женской репродуктивной системе.
При своевременном обращении к гинекологу от патогенной флоры можно успешно избавиться за месяц без негативных последствий.
Источники
- Федеральная служба по надзору в сфере защиты прав потребителей и благополучия человека // Инфекционная заболеваемости в Российской Федерации – Москва, 2018г.
- Кубанова А. А., Кубанов А. А., Мелехина Л. Е. Динамика изменений интенсивных показателей заболеваемости инфекций, передаваемым половым путем, в оценке эпидемиологического процесса и состояния здоровья населения Российской Федерации за 2006–2016 годы. //Вестник дерматологии и венерологии. 2018;94(1):27–37.
- Анискевич А. В., Шиманская И. Г. Антибактериальная терапия гонококковой инфекции: проблемы, вопросы выбора этиотропной терапии //Военная медицина. – 2020. – №3. – С.28-33.
- Яргин С.В. О лечении гонореи: недавняя история //Главный врач. – 2017. – №3(56) – С. 50-52.
- Ольга Белоконь. Я — женщина. Все о женском здоровье, контрацепции, гормонах и многом другом. – 2020
Виды кокков
Кокки — это бактерии, которые имеют шаровидную форму. Они входят в состав нормальной микрофлоры организма, которая обитает на слизистых, коже, в кишечнике. Также есть кокки, относящиеся к условно-патогенной флоре. Это означает, что они вызывают заболевания только при определенных условиях, когда могут активно размножаться. Патогенными называются те микробы, которые всегда вызывают заболевания — например, гонококки.
Стрептококки
Это условно-патогенная микрофлора, которая обитает на коже и слизистых здоровых женщин. Мелкие бактерии, представлены несколькими видами. В большом количестве стрептококки вызывают неспецифическое воспаление.
Энтерококки
Представители микрофлоры кишечника. Во влагалище их быть не должно. Энтерококки обнаруживаются во влагалищном мазке при несоблюдении личной гигиены. В мазке они выглядят как мелкие округлые бактерии, располагающиеся цепочкой.
Коккобациллы
Коккобациллами называют совокупность условно-патогенных бактерий округлой и палочковидной формы. Сюда входят гарднереллы, хламидии. Большое количество таких кокков в мазке наблюдается при бактериальном вагинозе.
Диплококки
Это бактерии, которые в мазке располагаются парами, напоминают разрезанный пополам круг. Сюда относятся менингококки, гонококки, пневмококки. Во влагалищном мазке у женщин из диплококков обнаруживают гонококки, которые вызывают заболевание гонорея.
Полиморфные диплококки — неспецифическая микрофлора, к ним относятся стрептококки, энтерококки. Они называются грамположительными, то есть подвергаются окраске по Граму. Это способ окрашивания мазка, при котором становятся бактерии, имеющие толстую клеточную стенку. Бактерии с тонкой стенкой не окрашиваются, поэтому называются грамотрицательными.
Гонококки
Это абсолютно патогенные бактерии, которые вызывают гонорею. В мазке они выглядят как сдвоенные тельца, формой напоминающие кофейные зерна. Заражение гонококками происходит при незащищенном половом контакте с человеком, больным гонореей.
Стафилококки
Условно-патогенные микроорганизмы, обитающие на коже и слизистых здоровых людей. В мазке из влагалища их быть не должно, но допускается единичное содержание. Активное размножение стафилококков приводит к развитию неспецифического воспаления.
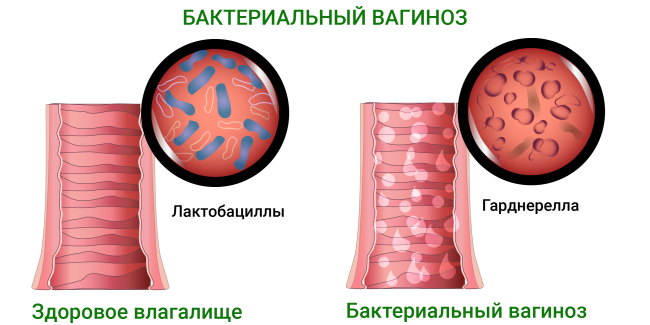
Что такое бактериальный вагиноз?
Бактериальный вагиноз – это заболевание влагалища, связанное с нарушением численности нормальной микрофлоры слизистой оболочки, при котором происходит снижение количества полезных лактобактерий и увеличение количества условно-патогенных микроорганизмов (в небольшом количестве содержатся в норме во влагалище). Бактериальный вагиноз не относится к группе заболеваний, передающихся половым путем, может протекать со «смазанной» картиной воспаления.
Согласно Международной классификации болезней (МКБ-10), заболевание может кодироваться врачом как: N89.8 – Гарднереллез (Бактериальный вагиноз).
Нормальная микрофлора влагалища
Влагалище представляет собой особую экосистему с собственными механизмами защиты от инфекций и болезней. Главные представители микрофлоры влагалища в норме – это лактобактерии, или, как их еще называют, палочки Додерлейна. С помощью этих бактерий во влагалище вырабатывается молочная кислота и поддерживается кислая среда (нормальный уровень pH от 3,8 до 4,5), а также образуется перекись водорода. В такой среде погибают до 90% всех патогенных микроорганизмов.
Особую роль в поддержании нормальной микрофлоры влагалища играют женские половые гормоны, эстрогены, благодаря которым в слизистой присутствует основное питательное вещество для лактобактерий – гликоген. Лактобактерии постоянно конкурируют с другими представителями микрофлоры влагалища (их насчитывается более 40, в небольших количествах они не причиняют вреда) за возможность быть «главными». Таким способом поддерживается здоровое состояние интимной зоны.
Кишечная палочка под микроскопом — видео
- Энтеропатогенные кишечные палочки (ЭПКП или ЕТЕС);
- Энтеротоксигенные кишечные палочки (ЭТКП);
- Энтероинвазивные кишечные палочки (ЭИКП или EIEC);
- Энтерогеморрагические (гемолитические) кишечные палочки (ЭГКП или ЕНЕС).
«Диарея путешественников» проявляется водянистым жидким стулом и наиболее часто развивается у людей, оказавшихся в теплое время года в развивающихся странах, где отсутствуют нормальные санитарные нормы хранения и приготовления пищи. Данная кишечная инфекция через несколько дней проходит самостоятельно и не требует лечения, поскольку иммунная система организма человека успешно уничтожает патогенную кишечную палочку.
Кишечная инфекция у детей первого года жизни, вызванная энтеропатогенными кишечными палочками, проявляется водянистым жидким стулом до 10 раз в сутки, болями в животе и рвотой. Инфекция требует лечения, поскольку иммунная система детей еще не сформирована полностью и потому не может уничтожить патогенную кишечную палочку.
Энтеротоксигенная кишечная палочка обычно вызывает острый понос у детей и взрослых, а также «диарею путешественников». Оба заболевания, как правило, проходят самостоятельно через несколько дней, и не требуют лечения.
Энтероинвазивная кишечная палочка вызывает острые пищевые токсикоинфекции у детей и взрослых, течение которых похоже на дизентерию.
Энтерогеморрагическая (гемолитическая, гемолизирующая) кишечная палочка вызывает геморрагический колит у детей и взрослых или гемолитико-уремический синдром (ГУС). Оба заболевания требуют лечения.
Что такое гонорея
Гонорея – это инфекция, передающаяся преимущественно половым путем. Стыдливо завуалированное название гонореи – «французский насморк», знакомое нам по произведениям Ги де Мопассана и других классиков, очень точно отражает ее суть. Насморк – потому что основной признак заражения связан с характерными слизистыми выделениями из половых органов. А прекрасная Франция традиционно представляется страной красивых женщин и бурных романов.
Возбудитель гонореи – грамотрицательные бактерии Neisseria gonorrhoeae из группы чрезвычайно заразных микроорганизмов – диплококков (рис. 1).
Гонококки паразитируют в естественных условиях только в человеческом организме. Они отличаются способностью к жизнедеятельности внутри различных клеток: лейкоцитов, клеток эпителия и даже внутри простейших, например, трихомонад. Их жизненный цикл начинается при попадании на слизистую оболочку влагалища, ротовой полости, прямой кишки. Инфекция вызывает гнойное воспаление слизистых.
Ошибочно думать, что заболеть можно только вследствие беспорядочной половой жизни. Гонорея очень широко распространена. По данным медицинской статистики, в мире ежегодно диагностируется более 60 млн случаев заболевания гонореей.
Опасность заболевания связана с тем, что носитель инфекции может не подозревать о том, что он заражен. Особенно это касается женщин, у которых в половине наблюдений гонорея протекает бессимптомно. У мужчин бессимптомное течение гонореи наблюдают приблизительно у 20% заболевших. Часто хроническую форму гонореи диагностируют у женщин уже при обращении к врачу с симптомами других патологий, развившихся вследствие инфицирования гонококком. У мужчин бессимптомная форма встречается лишь в 10% наблюдений.
Половой контакт с человеком, не подозревающим о своей болезни или со смазанными симптомами, — наиболее частая причина заражения.
Часто задаваемые вопросы
Можно ли подхватить гарднереллу половым путем?
Нет, гарднереллез не относится к заболеваниям, которые передаются половым путем (ЗППП). Однако в случае прямых, незащищенных контактов без презерватива, имеется в виду партнеры обмениваются микрофлорой, что само по себе способно вызвать воспаление у женщины. При этом обнаружение условно-патогенных кокков в женском мазке не является поводом для лечения партнера.
В чем отличие условно-патогенной и венерической инфекции?
Условно-патогенную флору еще называют транзиторной, или временной. Она отличается склонностью к самопроизвольной эрадикации самоуничтожению и способностью вызывать болезни лишь у некоторых людей.
Кишечная палочка у женщин
кишечные инфекцииинфекции мочеполовых органов
- Несоблюдение гигиены (женщина не подмывается регулярно, на коже промежности, ануса и половых органов скапливаются остатки фекалий после испражнений и т.д.);
- Ношение слишком тесного нижнего белья (в таком случае кожа промежности потеет и частички фекалий, оставшиеся на коже анального отверстия после дефекации, перемещаются ко входу во влагалище, в конечном итоге попадая в него);
- Неправильная техника подмывания (женщина подмывает сначала область анального отверстия, и после этого той же грязной рукой моет наружные половые органы);
- Специфическая техника половых актов, при которых происходит проникновение сначала в прямую кишку, а затем во влагалище (в этом случае на половом члене или сексуальных игрушках после проникновения в прямую кишку остаются частицы фекалий с кишечными палочками, которые и заносятся во влагалище);
- Обычный вагинальный половой акт с семяизвержением во влагалище с мужчиной, страдающим хроническим простатитом, орхитом или эпидидимитом, вызванными кишечной палочкой (в этом случае со спермой во влагалище женщины попадают кишечные палочки, носителем которых является ее половой партнер).
вагинальными выделениямисальпингитыпереохлаждениестрессиммунитетапростуде
Лечение во время беременности
При патологических результатах мазков назначается лечение. Во время беременности предпочтение отдается местной терапии, что снижает вероятность негативного воздействия лекарственных средств на плод. Лечение зависит от выделенного возбудителя и протекает в 2 этапа. Первый этап – назначение этиотропной терапии (направленной на устранение причины «нехорошего» мазка), второй этап – восстановление нормальной микрофлоры влагалища.
При выявлении в мазке трихомонад в первом триместре назначаются спринцевания раствором фурациллина, перманганата калия или отварами лекарственных трав, а начиная со второго триместра – интравагинальное введение свечей с метронидазолом (тержинан, клион-Д). Пероральный прием препаратов метронидазола разрешается в 3 триместре (трихопол, орнидазол).
Бактериальный вагиноз при беременности на ранних сроках лечат тампонами с клиндамицином, во втором триместре назначаются свечи с метронидазолом, а в третьем системное лечение препаратами метронидазола (тержинан, тинидазол).
При выявлении гонореи показано лечение антибиотиками цефалоспоринового ряда (цефиксим, цефтриаксон).
Терапия молочницы включает введение свечей с противогрибковой активностью (Гино-Певарил, клотримазол, пимафуцин). В поздних сроках назначаются таблетки флуконазола.
Второй этап лечения «плохих» мазков включает назначение пробиотиков интравагинально (свечи и тампоны с бифидумбактерином, лактобактерином, апилак, бифидин). Продолжительность лечения составляет 10-14 дней.
Некоторые исследования при беременности
- Анализы при беременности по триместрам
- УЗИ при беременности
- Общий анализ мочи при беременности
- Коагулограмма
- Установка пессария
- Глюкозотолерантный тест
- Гомоцистеин при беременности
- Анестезия в родах
- КТГ плода (кардиотокография)
- Кордоцентез
- Эпидуральная анестезия в родах































