Первая помощь при кровотечении
При небольшом кровотечении можно приподнять конечность, зафиксировать ее в состоянии покоя и обработать рану.
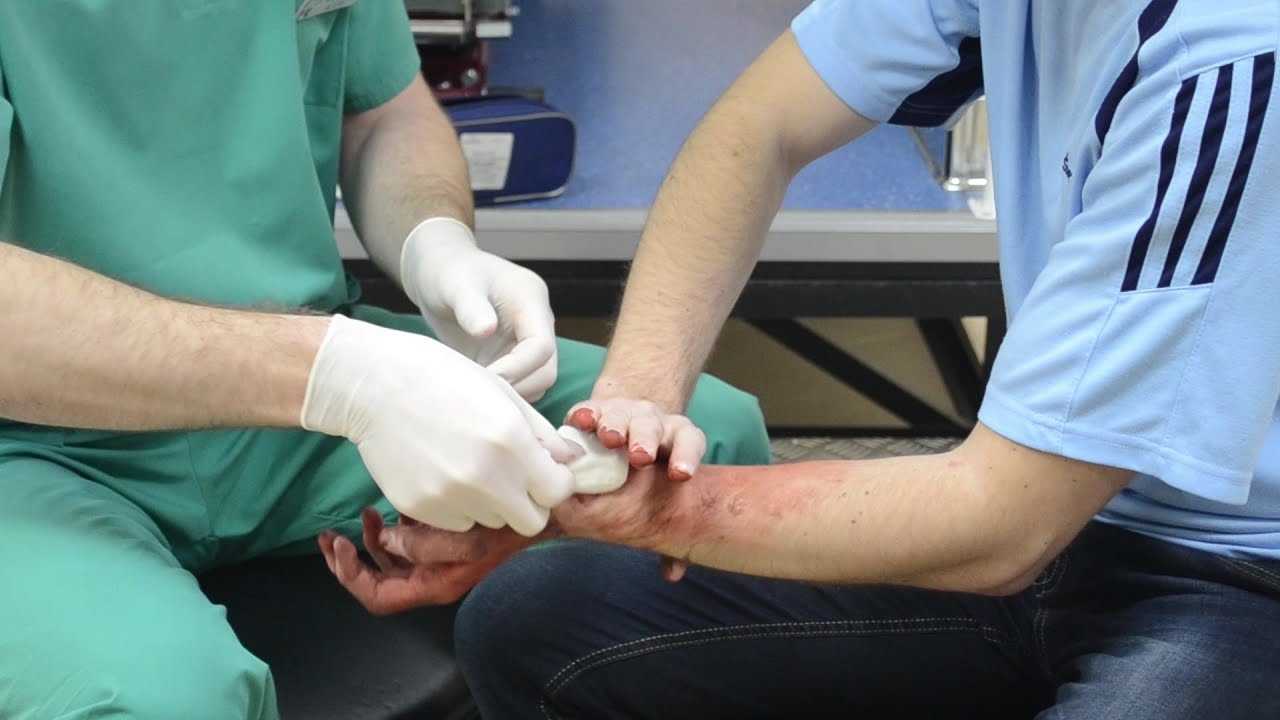
При сильном кровотечении — прижать артерию выше места кровотечения и наложить давящую повязку. Для этого подойдет чистый кусок ткани, поверх которого накладывают валик из марли или ваты и туго бинтуют.
Если повязка не помогает или кровотечение очень сильное — наложить жгут.
Жгут — мера для остановки сильного артериального кровотечения. Чтобы правильно и безопасно наложить жгут, нужно следовать правилам:
- накладывать повязку только поверх одежды или бинта;
- растянуть и обернуть жгут несколько раз вокруг конечности выше раны, чтобы витки ложились один к другому;
- не затягивать слишком сильно — постарайтесь соизмерять давление с силой кровотечения. Вместо медицинского жгута подойдут ремень, платок, шарф, галстук. Но не стоит брать проволоку или веревку, поскольку можно еще сильнее травмировать пострадавшего;
- следить за временем. Максимальное время наложения жгута зимой 30 минут, летом — 60 минут, после чего начинают отмирать нервные окончания ниже повязки. Поэтому к жгуту крепят записку, где отмечают время, когда он был наложен. Если бумаги под рукой нет — можно написать время на одежде, лице или теле пострадавшего.
- через полчаса или час жгут нужно ослабить и переложить выше. Это же действие необходимо повторить через 20, а затем через 10 минут. Если кровь не остановилась, жгут перекладывают каждые 10 минут до остановки кровотечения, постоянно меняя место повязки.
- жгут можно снять, когда кровь остановилась, а кожа ниже повязки побледнела.
Область вокруг раны нужно обработать антисептиком или закрыть чистой хлопковой тканью, а затем наложить шину, стараясь не затронуть место перелома.
Переломы костей запястья
Кости запястья в силу своей формы, структуры и положения ломаются достаточно редко. Наиболее подвержена перелому ладьевидная кость — крупная косточка в основании большого пальца. Также встречаются повреждения полулунной и гороховидной костей запястья. Трехгранная кость, а также кости дистального ряда — многоугольная, трапециевидная, головчатая и крючковидная — подвержены переломам крайне редко, обычно их переломы сочетаются с вывихами в соответствующих суставах.
Переломы ладьевидной кости
Причина — падение на согнутую кисть, удар кулаком или прямая травма запястья. Возможны следующие варианты:
- внутрисуставной перелом ладьевидной кости — линия перелома находится внутри полости лучезапястного сустава;
- внесуставной перелом — отрыв бугорка ладьевидной кости;
- переломовывих де Кервена — одновременный перелом ладьевидной кости и вывих ее проксимального отломка и полулунной кости из лучезапястного сустава.
Симптомы — боль и отечность в основании большого пальца, невозможность двигать рукой в лучезапястном суставе, сжимать кисть в кулак. Диагноз устанавливается на основании жалоб пациента, данных о характере возникновения травмы, осмотра и рентгенографии костей кисти. Иногда при отсутствии смещения отломков линия перелома при всех его признаках не определяется. В этом случае все равно проводится иммобилизация с повторной рентгенографией через 7-10 дней, когда из-за активации регенеративных процессов линия перелома становится хорошо заметной.
Лечение — иммобилизация гипсовой повязкой на срок 4 недели с последующим контролем и продлением иммобилизации при недостаточной консолидации перелома. При смещении отломков и переломовывихе закрытая репозиция неэффективна, показана фиксация отломков ладьевидной кости спицей. Переломы ладьевидной кости часто осложняются развитием ложного сустава или лизисом костных отломков из-за повреждения кровоснабжающих их сосудов при травме
Поэтому важно выполнять все рекомендации врача, своевременно делать контрольные снимки, чтобы избежать осложнений и ухудшения функции лучезапястного сустава. После восстановления целостности ладьевидной кости для восстановления функции кисти показаны физиотерапевтическое лечение и лечебная физкультура
Переломы полулунной кости
Причина — падение на согнутую кисть или прямая травма, удар по запястью. Проявляется болью и отечностью, усиливающимися при движениях в III, IV и V пальцах и при разгибании кисти. Диагноз устанавливается с учетом жалоб, механизма получения травмы, объективного осмотра области повреждения и результатов рентгенологического исследования. Для лечения перелома полулунной кости накладывают гипсовую повязку сроком на 4-8 недель. Обычно восстановление протекает без осложнений.
Переломы гороховидной кости
Причина — удар ребром ладони или прямая травма. Проявляется болью и отечностью запястья со стороны мизинца, усилением боли при его движении. Диагноз устанавливают с учетом жалоб, анамнеза травмы, осмотра области повреждения и рентгенографии костей кисти. Для полной консолидации перелома гороховидной кости достаточно 4-5 недель иммобилизации. Осложняется травма редко.
Первая помощь при переломе
К сожалению травму можно получить в любом месте, на удалении от медицинской помощи. Зачастую в помощи нуждаются травмированные посторонние люди, либо родственники.
Оказание первой помощи пострадавшему человеку всегда должно осуществляться после вызова неотложной медицинской помощи, при соблюдении собственных мер предосторожности, в безопасном месте. Необходимо выяснить обстоятельства происшествия, жалобы, визуально осмотреть травмированного
При любой травме существует подозрение на повреждение костной структуры, перелом. Признаки, указывающие на это:
- локальная припухлость мягких тканей, деформация конечности;
- болезненность, ощущение хруста при ощупывании;
- ограничение движений, невозможность упора на конечность.
Чтобы точно поставить диагноз, необходимо обследование (рентгенография, компьютерная, магнитно-резонансная томография и другие исследования при необходимости), консультация травматолога, госпитализация. Но для возможности транспортировки в медицинское учреждение, облегчения состояния пострадавшего, профилактики травматического шока, а также предупреждения дополнительного повреждения нужно:
- при падении с высоты зафиксировать голову, наложить шейный воротник;
- остановить кровотечение, при его наличии;
- обезболить (анальгетики);
- можно приложить холодный предмет (например, лед, завернутый в полотенце) к месту повреждения для уменьшения отека, кровоточивости;
- при наличии раневой поверхности, обработать края раны водным раствором хлоргексидина (при отсутствии аллергии), наложить ватно-марлевую повязку;
- осуществить транспортную иммобилизацию.
Транспортная иммобилизация осуществляется различными средствами:
- стандартными шинами, но они не всегда есть на месте происшествия;
- подручными средствами (доска, палка, картон, лопата, щит и другое);
- «аутоиммобилизация», то есть фиксация, к примеру, поврежденной нижней конечности к здоровой, поврежденной верхней конечности к туловищу, поврежденного пальца к соседнему пальцу.
Основные правила иммобилизации:
- необходимость фиксации минимум двух смежных суставов, а на крупных костях (плечевая, бедренная) – три сустава;
- создание функционально выгодного положения конечности, при этом нельзя пытаться выпрямить, устранить деформацию конечности на этом этапе;
- моделировать шину, подручное средство по здоровой конечности, обмотав его ватой и бинтом;
- транспортировать пострадавшего при падении с высоты, с подозрением на перелом позвоночника, обязательно на щите, лежа на спине, с фиксацией головы с двух сторон, с наложением шейного воротника; при подозрении на перелом таза – подложить валик под согнутые колени.
В медицинском учреждении оказывается дальнейшая помощь, обследование и лечение.
Хирургическое лечение
Оперативное лечение в экстренном порядке необходимо, если у пациента сформировался открытый перелом ключицы или же травма закрытого характера, однако, осложнившаяся острыми состояниями. Например, костный отломок повредил крупный нервный ствол, что вызвало нарушение иннервации на стороне повреждения или магистральный сосуд, что стало причиной кровотечения. В некоторых случаях костные отломки повреждают париетальный листок плевры, что грозит развитием неотложного состояния — пневмоторакса.
В плановом порядке проводят оперативные вмешательства при переломе ключицы, если у пациента имеется существенное смещение фрагментов кости или внешне значительно деформирована область надплечья. Хирургическое лечение заключается в выполнении остеосинтеза ключицы с помощью одной из следующих методик:
- Внутрикостный способ. Используется при переломах оскольчатого характера. При операции применяется специальный штифт или же гвоздь Богданова.
-
Накостная методика. В ходе операции применяется изогнутая пластина. Этот способ используется при повреждениях с множеством осколков в ране.
- Спицевой способ. Жесткая фиксация выполняется с помощью спиц, которые буквально проводят через фрагменты костной основы. Концы спиц скрепляют, предварительно же выводят их за пределы ключицы.
В послеоперационном периоде для предотвращения развития инфекционных осложнений используют антибиотики, с целью купирования болевого синдрома применяются обезболивающие препараты. Более быстрое и полное восстановление функций поврежденной конечности обеспечивают физиотерапевтические процедуры. Выписка из стационара становится возможной после снятия швов, что происходит на 8—10 сутки пребывания в больнице.
Симптомы перелома ключиц
Закрытый перелом ключицы сопровождается следующими характерными симптомами:
- интенсивный болевой синдром в кости, при этом интенсивность боли в области ключицы не уменьшается при принятии какого—либо положения;
- ограничение доступных движений на стороне повреждения кости, сильная боль при выполнении ранее привычных действий;
- возникновение отечности в области надплечья, его укорочение;
- изменение стандартной формы ключицы;
- опущение плеча, смещение его внутрь и слегка кпереди.
Нередко врач может заподозрить перелом ключицы по характерной позе пациента. Так, человек часто придерживает конечность, которая была повреждена, здоровой рукой. Пациент может также прижимать травмированную конечность к туловищу, объясняя это снижением болевого синдрома при использовании такой позиции.
Как правило, в первые секунды травмы ключицы человек ощущает резкую и сильную боль в надключичной или подключичной области. Болевой синдром усиливается, когда конечность свободно свисает, что объясняет вынужденное положение — прижатие поврежденной конечности к туловищу. Свободное положение травмированной стороны приводит к тому, что отломки ключицы смещаются в разные стороны, меняют свое положение в ране, доставляя человеку дополнительный дискомфорт. Таким образом, человеку нужно совершать минимальное количество движений, чтобы не провоцировать смещение при переломе ключицы отломков кости.
С течением времени наблюдается физиологическая реакция организма на перелом ключицы. Формируется отек, гиперемия (покраснение поврежденного участка), гипертермия (повышение температуры в области повреждения). Это типичная воспалительная реакция организма на травматизацию костной основы и мягких тканей. Затем происходит нарастание болевого синдрома и прогрессирование нарушения функций руки. Над областью сломанной ключицы визуально видна существенная припухлость, соответствующая участку смещения ключицы под силой натяжения грудино—ключично—сосцевидной мышцы.
При объективном осмотре доктор обращает внимание на следующие симптомы перелома ключицы:
- наличие участков кровоизлияний в поврежденной области;
- формирование патологической подвижности в надключичной или подключичной области, при этом любое движение приносит пациенту боль;
- крепитация (хруст) отломков кости.
Кроме того, открытые переломы сопровождаются формированием раны, откуда выступает какой—либо участок ключицы в зависимости от области перелома. Если травма ключицы привела к нарушению анатомической целостности какого—либо сосудисто—нервного пучка, находящегося в области шеи, то пациент жалуется на выраженную слабость конечности, онемение, ползание мурашек.
Нередко к перечню симптомов перелома ключицы добавляется головокружение и общая слабость, что можно объяснить внутренним кровотечением. В тяжелых ситуациях к типичным признакам травмы ключицы добавляется одышка и нехватка воздуха, причиной которых становится повреждение отломками ключицы плевры, покрывающей легкие. Это приводит к формированию у человека пневмоторакса, и сопровождается характерной для такого осложнения симптоматикой.
Вопросы
Сколько может длиться реабилитация?
Реабилитационный период в каждом конкретном случае занимает разное количество времени. При неосложненном переломе полное выздоровление наступает за 6 – 8 недель. Обязательное условие скорейшего выздоровления – соблюдение рекомендаций врача.
Когда нужно обращаться за помощью?
Перелом одного или двух ребер без образования осколков не несет прямой угрозы для жизни. Однако распознать возможные осложнения и отличать сопутствующие проблемы можно лишь проведя клинический осмотр. Поэтому, чтобы не осложнять ситуацию, за медицинской помощью лучше обратиться сразу. Клиника, куда направляется потерпевший, должна иметь рентген аппаратуру и возможность оказания неотложной помощи.
Как транспортировать потерпевшего?
С точки зрения анатомии наиболее безболезненными будут положения сидя или полулежа. Главный принцип доставки потерпевшего до места оказания помощи — нельзя опираться на здоровую часть грудной клетки, так как это еще больше затруднит дыхание. Категорически нельзя транспортировать больного в положении лежа — возможные осколки могут травмировать мягкие ткани.
Как облегчить дыхание?
Перелом ребер влияет на дыхательную функцию и процесс естественного вентилирования легких. При болевом синдроме дыхание становится поверхностным, что неблагоприятно влияет на все участки легких, особенно на нижний, где часто развиваются застойные процессы.
Для того, чтобы пациенту стало легче дышать, ему можно дать обезболивающий препарат, обеспечить приток свежего воздуха, не игнорировать рекомендации по проведению лечебной физкультуры.
В некоторых случаях допустимо наложение давящей повязки. Решение о применении данного метода должен принимать врач, распознавать возможный вред и пользу от которого он будет на основании сложившейся ситуации и состояния больного.
Что нельзя делать при переломе?
- При возникновении травмы категорически запрещается пытаться двигать или вправлять кости самостоятельно. Также нельзя проявлять чрезмерную активность или напрягаться физически.
- В период реабилитации необходимо исключить жесткий постельный режим. Должна быть умеренная физическая активность.
- Из меню следует убрать продукты, которые тормозят процесс заживления. К ним относятся: маринады, соленая пища, шоколад.
- Все лекарства, доступные к продаже в аптеках Вашего города, а также цены на них, Вы можете увидеть на нашем сайте, введя в поисковой строке название лекарства и запустив поиск.
ВИДЫ ПЕРЕЛОМОВ
Классификация столь распространенной травмы как перелом позволяет врачам систематизировать этот вид повреждений, определиться с общими подходами к лечению и иметь возможность предположить прогноз заболевания – тяжесть течения, сроки заживления, осложнения.
Выделяют открытые и закрытые переломы:
- если отломки кости нарушают целостность кожи и видны в ране, это открытый перелом;
- если пораженная часть тела дефигурирована, отечна, но раны нет, кожные покровы целостны, речь идет о закрытом варианте повреждения.
Исходя из того, при каких условиях возникла травма, повреждения кости делят на врожденные (целостность скелета плода нарушается еще до родов или в процессе рождения) и приобретенные (травма кости случается после рождения). В свою очередь приобретенные переломы бывают травматическими (возникающие под воздействием значительной силы) и патологическими (являются следствием заболеваний, снижающих прочность кости, под воздействием неинтенсивной силы или вовсе без нее).
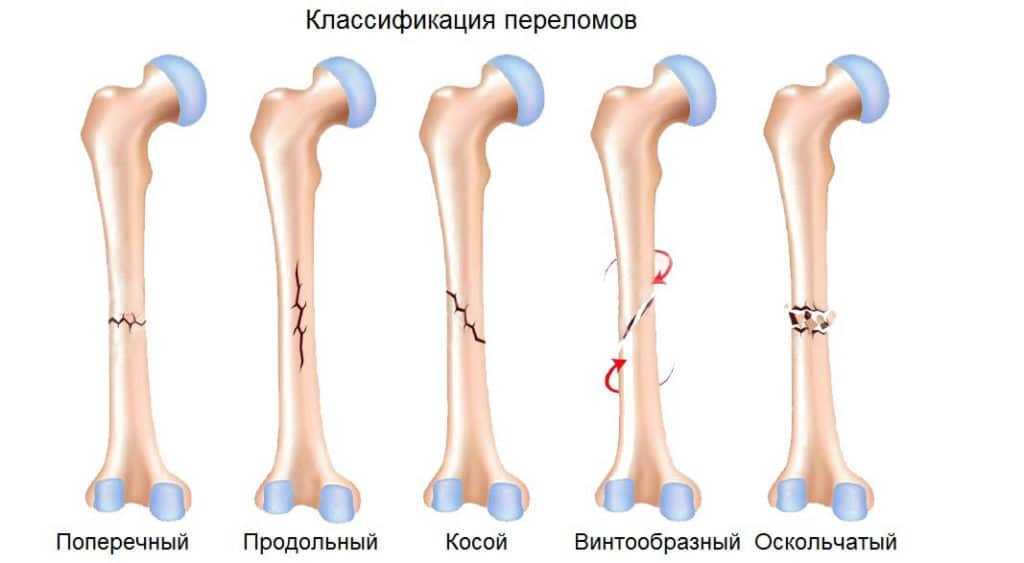
В зависимости от плоскости излома различают такие варианты переломов:
- поперечный (перпендикулярно оси кости);
- косой;
- винтообразный (излом изогнут сразу в нескольких плоскостях);
- оскольчатый (плоскость излома может быть любой, но всегда есть отдельный от кости фрагмент – осколок);
- многооскольчатый (отдельных фрагментов два или более);
- краевой (непрерывность кости сохранена, но поврежден ее край – есть отдельный фрагмент);
- дырчатый (непрерывность кости сохранена, но в каком-либо ее отделе есть дефект от локального резкого воздействия значительной силы (например, от пули)).
В зависимости от расположения отломков относительно друг друга различают переломы кости со смещением или без него.
Выделяют 4 степени смещения по ширине:
- 0 – перелом без смещения;
- I – смещение составляет не более 50% диаметра кости;
- II – отломки смещены относительно друг друга более, чем на половину, но все же соприкасаются;
- III – отломки не контактируют друг с другом, целостность костного мозга полностью нарушена.
Также выделяют смещение под углом, по кругу (ротационное), по длине, и как вариант последнего – вколачивание (когда один отломок буквально вколачивается в другой; кость при этом становится короче).
В зависимости от того, в каком отделе трубчатой кости локализован перелом, выделяют такие их виды:
- эпифизарные (целостность кости нарушена в начальном или конечном ее отделе, рядом с суставом; это наиболее тяжелая травма, сопровождающаяся повреждением сустава, вывихами и переломами в суставе, он теряет свою функцию до заживления повреждения);
- метафизарные (характеризуются повреждением кости в области ее шейки – места, где тело (диафиз) переходит в эпифиз; это околосуставные повреждения, как правило, не приводящие к травме сустава, нередко они являются вколоченными);
- диафизарные (нарушается целостность тела трубчатой кости; перелом его получить наиболее просто, но и заживает он зачастую быстрее и легче, нежели остальные).
Если целостность кости нарушена на всю ее ширину, это полный перелом, если повреждена только часть диаметра или ширины кости – частичный.
Если перелом один, его называют одиночным, если их несколько (в разных костях одновременно) – это множественные переломы.
Восстановительный период
После удаления фиксирующей конструкции рекомендуются восстановительные процедуры.
Пациент и в более ранний период может самостоятельно начинать реабилитацию:
- Со второго дня после получения травмы двигать суставом и пальцами, насколько это можно сделать;
- Через две недели после травмы пытаться сжимать кулак, избегая напряжения травмированных мышц.
- Проходить сеансы магнитотерапии.
После снятия гипса рекомендуется восстановительная терапия:
- Электрофорез;
- Лечебные грязи;
- УВЧ;
- Соленые ванны;
- Озокерит;
- Массаж;
- Лечебная физкультура на основе специально подобранных упражнений.

Комплекс ЛФК врач подбирает для каждого случая отдельно.
Скорость восстановления в значительной степени зависит от характера травмы.Если следовать рекомендациям врача, то разработка после перелома пройдет успешно, исключая негативные последствия – развитие контрактуры и артроза.

Особенности лечения и реабилитации при переломах
Лечение переломов у пожилых людей может быть консервативным или хирургическим. Решение принимает лечащий врач с учетом места локализации травмы.
- Лучевая кость. При переломе без смещения накладывают гипсовый лонгет. При смещении костей для обеспечения ровного срастания их соединяют спицами. В реабилитационном периоде назначают комплекс упражнений, нацеленный на восстановление подвижности пальцев и запястья.
- Шейка плеча. Если смещения нет, для срастания достаточно фиксирующей повязки. При осложненном переломе накладывают пластину. Кости возвращают в анатомически правильное положение с помощью метода скелетного вытяжения – фиксации поврежденных конечностей с помощью грузов.
- Плечевая кость. На руку накладывают гипс и фиксируют ее повязкой в согнутом в локте положении. Скелетное вытяжение и хирургическое вмешательство может потребоваться при смещении.
- Шейка бедра. Консервативного метода лечения перелома шейки бедра недостаточно. Отказ от операции чреват летальным исходом (вероятность смерти пациента в течение первого года после травмы доходит до 60 %). Поврежденный сустав восстанавливают с помощью металлических спиц, штифтов, пластин. При тотальном разрушении из-за прогрессирующего остеопороза выполняют эндопротезирование – заменяют пострадавший сустав искусственным костным сочленением.
- Бедренная кость. Эта зона требует особого подхода. Ткань у пожилых людей не может правильно срастись без дополнительного вмешательства. Потребуется установка имплантата или деталей, фиксирующих костную ткань.
- Большеберцовая кость. Смещение исправляют в ходе хирургической операции – на кость устанавливают спицы и шурупы. Сверху накладывают гипс.
- Голеностоп. На лодыжку накладывают гипсовый лонгет с металлической вставкой на пятке, которая позволит передвигаться без опоры на костыли.
- Позвоночник. Консервативное лечение в стационаре предполагает полный покой на 1-3 месяца. Пациенту понадобится специальная кровать с возможностью регулировки высоты спинки и фиксирующие ленты для закрепления пострадавших позвонков.
Важно понимать не только, как лечить перелом у пожилых людей, но и как ускорить реабилитацию после травмы. Ключевая роль в восстановительном периоде отводится ЛФК
Врач подбирает комплекс упражнений, безопасных для пациента. Он учитывает его возраст, наличие сопутствующих заболеваний, характер и место перелома.
Чтобы восстановление при переломах у пожилых людей шло быстрее, подключают физиопроцедуры. Полезна магнитотерапия – влияние на пораженные области тела магнитными полями. Такое воздействие улучшает кровообращение, обеспечивает приток кислорода и питательных веществ к костной ткани.
Реабилитация
При переломах без осложнений пациент возвращается к привычной жизни через 2 – 3 недели. Восстановление трудоспособности наступает через 6 – 8 недель. Вернуться к спортивным занятиям получится не ранее, чем через 4 – 8 недель. Срок восстановления будет зависеть от осложнения при переломе ребер, разновидности полученной травмы, соблюдении рекомендаций лечащего врача.
В первые недели после получения травмы рекомендовано практиковать дыхательную гимнастику для вентиляции легких и предотвращения развития пневмонии. Упражнения направлены на укрепление мускулатуры грудной клетки, насыщение организма кислородом и нормализацию кровообращения.
В реабилитационный период также показана особая диета. Пациенту прописывают меню с высоким содержанием кальция. Затем, когда болевой синдром стихнет и пациент идет на поправку, в меню добавляются продукты с содержанием белка и коллагена. Это могут быть желе, холодец, мясные бульоны на кости и др. Данные продукты помогают нарастить хрящевую ткань в месте трещины или разрушения кости.
В дальнейшем больному вводят продукты и препараты с содержанием кремния. В меню должны присутствовать орехи, молочная продукция, зеленые овощи, морепродукты. Также могут быть назначены биологические добавки, препараты с кальцием, витамины, способствующие скорейшему выздоровлению.
Считается, что пациент выздоровел тогда, когда он может вздохнуть полной грудью без ощущения боли, самостоятельно перевернуться во сне и выполнить боковые наклоны туловищем. На месте травмы образовывается характерный мозоль и кости начинают двигаться свободно.

















![Перелом запястья [лечение и разработка запястья после перелома]](http://ket0dieta.ru/wp-content/uploads/c/d/5/cd5b07d83dc29dbb1a56d37a9b9cbc99.jpeg)











