Последствия менингиомы головного мозга и осложнения
Рост опухоли менингеальной оболочки может вызывать:
- Отек ткани мозга вокруг опухоли. Большая степень его связана с расположением в области черепной ямки, большими размерами образования, поражением сосудистой оболочки.
- Ухудшение зрения.
- Прорастание в кость и гиперостоз (утолщение кости) часто встречается при расположении опухоли на основании черепа. Гиперостоз типичен и означает прорастание в кость.
- Судороги.
- Прорастание в твердую оболочку.
- Переход в злокачественную опухоль.
- Блокирование циркуляции спинномозговой жидкости.
- Метастазы, которые выявляются очень редко (0,1% случаев), но бывают. Способность к метастазированию отмечается у атипических или анапластических менингиом. Отдаленные метастазы чаще бывают у больных с опухолями, рецидивирующими несколько раз.
Менингиомы головного мозга, последствия после операции
Несмотря на доброкачественную природу, после операции новообразование продолжает рост, а рецидивы вызывают необходимость нескольких хирургических вмешательств. Разумеется, что вмешательства не проходят бесследно и есть вероятность следующих последствий:
- деформация черепа;
- головная боль;
- эпидприпадки, рубцовые изменения головного мозга после операции также могут являться провоцирующим фактором;
- неврологический дефицит;
- лейкоареоз головного мозга (очаг повреждения в белом веществе);
- инфаркт мозга;
- парез конечностей;
- поведенческие нарушения;
- тревога, депрессия;
- повреждение обонятельных нервов;
- риск озлокачествления при повторных операциях;
- назальная ликворея.
Нужно отметить, что качество жизни пациентов до оперативного лечения и после него снижается, если сравнивать со здоровыми. Влияние на качество жизни оказывают головная боль, эпилептические припадки, тревога и депрессия. Через полгода после операции качество жизни пациентов повышается в сфере социальных и семейных взаимоотношений.
Диагностика и лечение ангиофибромы
Признаки ангиофибромы кожи во многом схожи с проявлениями других кожных заболеваний – в частности, фибромы, дерматофибромы и меланомы
Поэтому для того, чтобы лечение принесло максимальный эффект, важно проведение дифференциальной диагностики. Она включает в себя сбор анамнеза, визуальный осмотр, забор образца опухоли для осуществления гистологического анализа
Если речь идет об обследовании ангиофибромы носа и носоглотки, то для постановки диагноза проводят риноскопию, КТ или МРТ, ангиографию. В таком случае необходима консультация не только дерматолога, но и отоларинголога.
Наиболее эффективным и радикальным методом лечения данного новообразования является удаление ангиофибромы. В зависимости от размера и количества узелков, оно может быть проведено следующими методами: иссечением кожи лезвием или скальпелем, диатермокоагуляцией, электрокоагуляцией, криодеструкцией, лучевой терапией. Также может быть рекомендовано проведение склерозирующей терапии, заключающейся во введении в новообразование этилового спирта.
Для проведения консультации и получения рекомендаций врача относительно лечения ангиофибромы кожи в СПб вы можете обратиться в «ЭкспрессМедСервис».
Стадии рака носоглотки
После выявления онкологического заболевания врачи определяют его стадию, то есть выясняют, какое количество тканей пострадало от измененных клеток. Эта информация дает возможность специалистам понимать примерные прогнозы пациента и подбирать для него оптимальное лечение.
Система стадирования основана на 3 основных элементах информации:
- «Т», или размерах опухоли и повреждения ближайших к ней структур.
- «N» – поражении лимфатических узлов, которые являются важными органами иммунной системы.
- «М» – наличии или отсутствии метастазов, или дополнительных новообразований в других областях организма.
Стадии: , Tis или карцинома in situ. Измененными являются только некоторые клетки верхнего слоя ткани, выстилающей внутреннюю часть носоглотки.
I. Опухоль есть только в носо- или ротоглотке, расположенной в задней части рта, либо носовой полости. Другие структуры здоровы.
II. Пострадали носо- или ротоглотка, носовая полость, ткани левой или правой стороны верхней части глотки. Либо поражены лимфоузлы шеи или структур за горлом. Размеры увеличенных лимфатических узлов не превышают 6см в диаметре.
III. Повреждены носо- или ротоглотка, носовая полость, ткани левой или правой стороны верхней части глотки, носовые пазухи или ближайшие кости. Лимфоузлы здоровы или поражены, но укрупнились не более чем до 6см. IVА. Новообразование разрослось до черепа или находящихся в нем нервов, нижней части глотки, основной слюнной железы, глаза или соседних структур. Лимфоузлы здоровы, увеличились до более чем 6см либо пострадали те из них, что расположены в области плеча, выше ключицы. IVВ. Размеры опухоли могут быть любыми. Лимфатические узлы поражены или здоровы. В организме присутствуют метастазы – дополнительные раковые очаги в различных частях тела.
Формы
- опухоль может начинать свой рост на своде носоглотки и прорастать оттуда в основание черепа;
- опухоль из тела клиновидной кости прорастает в решетчатый лабиринт, пазухи полость носа и глазницу;
- ангиофиброма также может начинать свой рост в области крылонебной ямки и прорастать в полость носа.
- базально-распространенную: для нее характерны такие клинические симптомы, как затруднение носового дыхания, аносмия (отсутствие распознавания запахов), гнусавость, нарушения слуха (снижение слуха на одно, реже оба уха), воспалительные явления в околоносовых пазухах, признаки сдавления II и III ветвей тройничного нерва, экзофтальм (выпучивания глаза) и диплопия (двоение в глазах);
- интракраниально-распространенную: при ней картина дополняется признаками поражения I ветви тройничного нерва, отеком диска зрительного нерва, припухлостью щеки со стороны распространения опухоли, поражением II, III и VI пар черепных нервов – птоз (опущение века), отек века, снижение зрения.
- I стадия – опухоль ограничена полостью носа;
- II стадия – распространение опухоли в крылонебную ямку или верхнечелюстную, решетчатую или клиновидную пазухи;
- IIIa стадия – распространение опухоли в глазницу или подвисочную ямку без внутричерепного роста;
- IIIb стадия – стадия IIIa с распространением снаружи твердой мозговой оболочки;
- IVa стадия – распространение опухоли под твердой мозговой оболочкой без вовлечения кавернозного синуса (крупная вена в основании головного мозга), гипофиза (координатор деятельности всех эндокринных желез организма) и зрительного перекреста (область пересечения зрительных нервов);
- IVb стадия – вовлечение в опухолевый процесс кавернозного синуса, гипофиза или зрительного перекреста.
Online-консультации врачей
| Консультация генетика |
| Консультация аллерголога |
| Консультация нарколога |
| Консультация сосудистого хирурга |
| Консультация андролога-уролога |
| Консультация диетолога-нутрициониста |
| Консультация проктолога |
| Консультация психолога |
| Консультация ортопеда-травматолога |
| Консультация гомеопата |
| Консультация эндоскописта |
| Консультация репродуктолога (диагностика и лечение бесплодия) |
| Консультация нейрохирурга |
| Консультация общих вопросов |
| Консультация специалиста по лазерной косметологии |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
«Умная перчатка» возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
3.Симптомы и диагностика
Клиническая картина формируется, как правило, достаточно медленно, и лишь при достижении опухолью определенного размера симптоматика становится поводом для обращения к врачу.
К типичным проявлениям относятся хроническая заложенность носа и затруднения носового дыхания. В связи с этим у больного постоянно открыт рот, постепенно нарастает дизартрия (гнусавость и нечеткость речи). Неполноценность дыхания сказывается утомляемостью, головными болями, раздражительностью, снижением интеллектуальной и физической работоспособности. По мере дальнейшего роста фибромы (и в зависимости от направления роста) могут искажаться пропорции лица, нарастать экзофтальм, деформироваться нос, и т.д. Нередко снижается или утрачивается обоняние, слух, вкусовая чувствительность; механическое давление на нервные стволы и окончания приводит к болям той или иной интенсивности и локализации. Большая опухоль с тенденцией к прорастанию во внутричерепные пространства несет прямую угрозу жизни.
Очень характерны также частые кровотечения, вследствие которых развивается анемия.
Диагностика осуществляется в ходе стандартного ЛОР-осмотра. Изучается анамнез, содержание жалоб, динамика клинических проявлений.
Из инструментальных исследований наибольшее значение имеют рентгенография и томография.
Доброкачественные опухоли носа и околоносовых пазух
Среди доброкачественных опухолей носа встречаются ангиомы, папилломы, фибромы, пигментные опухоли (невусы), опухолеподобные образования.
Особое место занимает так называемый кровоточащий полип носовой перегородки (ангиома), при гистологическом исследовании которого довольно часто выявляют соединительнотканную опухоль типа фибромы с хорошо развитой сетью кровеносных сосудов. Кровоточащий полип находится в переднем отделе перегородки носа. Это мягкоэластическая опухоль размером до 6-8 мм, красного или синюшного цвета, легко кровоточащая при дотрагивании.
Ангиому находят обычно на носовой перегородке или нижних носовых раковинах, а папиллому — в преддверии носа. Хондрома и остеома у детей встречаются крайне редко, чаще исходят из лобных пазух, прорастая затем в полость носа и глазницу. В диагностике этих опухолей помогает рентгенологическое и компьютерное исследование. Затруднение дыхания через нос, деформация лицевого скелета, головная боль, расстройство зрения (при смещении глазного яблока) — характерные их симптомы. Другие опухоли не отличаются какой-либо особой симптоматикой и диагностируются при риноскопии, зондировании, пальпации, рентгенологическом исследовании. Гистологическое исследование подтверждает окончательный диагноз.
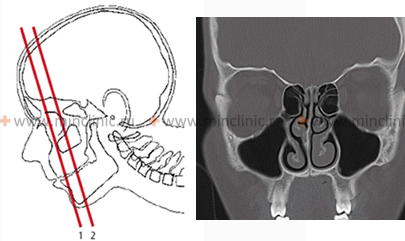
Компьютерная томография полости и придаточных пазух носа (КТ) используется для диагностики опухоли.
Методы лечения фронтита
При фронтите в случае неблагоприятного течения болезни возможны серьёзные осложнения. Это обусловлено расположением лобных пазух. Если не обеспечить правильного лечения фронтита, воспаление может перейти на костную стенку пазухи, а впоследствии – к воспалению тканей глазницы, менингиту или вызвать образование свища, – в зависимости от того, какая из стенок будет поражена – нижняя, задняя или передняя.
Своевременное обращение к врачу позволит избежать перехода заболевания в хроническую форму и исключить возможность развития осложнений.
Лечение фронтита – задача по-своему непростая. Необходимо добиться полного устранения воспаления в лобной пазухе
При прекращении болей в области лба можно подумать, что болезнь побеждена, однако важно быть уверенным, что воспаление действительно прекратилось. Иначе при первом похолодании боли вернуться снова
Поэтому лечение фронтита должен осуществлять врач, – с применением инструментальных методов диагностики.
Консультация специалиста
При появлении симптомов фронтита Вы можете обратиться к врачу-отоларингологу в любую из поликлиник «Семейного доктора». Врачи АО «Семейный доктор» диагностируют заболевание и назначат наиболее эффективное лечение.
Курс лечения фронтита может включать в себя в себя применение препаратов сосудосуживающего действия, антибиотиков, тепловые процедуры, физиотерапию, санацию пазух с помощью синус-катетера ЯМИК (катетер очищает пазухи за счет создаваемой разницы давления).
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Симптомы фронтита
Различают острую и хроническую форму заболевания.
Острый фронтит причиняет больному серьёзное беспокойство. Если лечение фронтита осуществлялось недолжным образом, заболевание может перейти в хроническую форму. Симптоматика хронического фронтита более сглажена.
Симптомы острого фронтита
При остром фронтите характерны следующие симптомы:
- боль в области лба. Обычно резкие боли начинаются в 10-12 часов утра и постепенно стихают к 15-16 часам дня. Это связано с переменой положения. Боль возникает с некоторой задержкой как реакция на переход в положение стоя после ночного сна.
- Затруднение носового дыхания, выделения из носа слизистого или гнойного характера.
- Может подниматься температура – до 38-39°C.
- Иногда наблюдается припухлость и отечность лба и верхнего века на стороне поражённой пазухи.
- В тяжелых случаях могут быть боль в глазах, слезотечение, светобоязнь.
Симптомы хронического фронтита
При хроническом фронтите могут наблюдаться следующие симптомы:
- боль. Вне периода обострения боль при хроническом фронтите не отличается интенсивностью. Характерной является тупая давящая боль в области лба на стороне пораженной пазухи. Боль усиливается к вечеру, после физического напряжения, а также при длительном наклоне головы. Однако отсутствие выраженной боли ещё не означает полного выздоровления, боль может отсутствовать, если нет препятствий для оттока выделений из пазухи, однако очаг воспаления в пазухе при этом может сохраняться;
- выделения из носа. Обычно патологическое содержимое из лобовой пазухи отхаркивается в виде мокроты утром, при переходе больного в вертикальное положение;
- затруднение носового дыхания. В некоторых случаях отмечается снижение обоняния.
Способы выявления и лечение ангиом головного мозга
В числе наиболее информативных методов обнаружения сосудистой опухоли – ангиографическое исследование с контрастированием, позволяющее проанализировать ход сосудов, направление кровотока, объем новообразования. Перед обследованием специалист подробно выясняет жалобы пациента, наличие иных пороков развития, семейный анамнез. Помимо рентгеноконтрастной ангиографии проводится МР-ангиография с контрастированием, компьютерная томография.
пример ангиомы на диагностическом снимке
Тактика лечения больного с ангиомой мозга зависит от ее месторасположения, диаметра, особенностей кровотока. Практически всегда ангиохирурги рекомендуют оперативное удаление образования, причем, сосудистая внутричерепная неоплазия считается абсолютным показанием к вмешательству. До иссечения ангиомы назначается консервативная поддерживающая терапия:
- Седативные, транквилизаторы;
- Анальгетики;
- Сосудистые препараты и ноотропы.
Небольшие бессимптомные ангиомы в некоторых случаях просто наблюдают — при тяжелой сопутствующей патологии, высоком риске операции, глубинной локализации опухоли, когда нет возможности ее удалить из-за отсутствия оборудования и других объективных причин.
Современная хирургия предлагает несколько разновидностей операций на сосудистых внутричерепных образованиях, главными принципами которых является не только ликвидация измененных сосудов и восстановление кровотока, но и минимальная травматизация тканей со снижением риска осложнений. От открытых трепанаций переходят к малоинвазивным эндоваскулярным вмешательствам, а также строго направленному действию ионизирующего излучения (радиохирургия).
Классическое удаление опухоли подразумевает вскрытие черепа и твердой мозговой оболочки (трепанация), перевязку питающих сосудов и собственно ликвидацию сосудистого переплетения с восстановлением кровотока. Операция травматична, рискованна и возможна лишь при поверхностном, доступном для хирурга месте расположения ангиомы.
хирургическое удаление ангиомы
Склерозирование сосудов означает введение в их просветы препаратов-склерозантов, вызывающих склеивание сосудистых стенок и рубцевание, при этом образование выключается из кровообращения и уменьшается в объеме.
Одним из вариантов малоинвазивного лечения является эмболизация ангиомы, когда внутрь сосудов помещаются металлические или пластиковые спирали либо вводится жидкий препарат, влекущий закупорку сосудистых просветов и остановку движения крови в них. Некоторым пациентам операция проводится неоднократно.
эмболизация ангиомы
После удаления или эмболизации ангиомы может быть произведена пластика сосудов мозга для восстановления адекватного уровня кровотока. Сосуды расширяются стентами или баллонами.
Радиохирургия дает хорошие результаты лечения не только при злокачественных опухолях, но и при многих доброкачественных процессах. В нейрохирургии методика особенно актуальна, так как не требует разрезов и проникновения непосредственно к мозгу. Воздействие ионизирующего излучения, строго сфокусированного в опухолевый очаг, вызывает его деструкцию и склерозирование с постепенной регрессией.
Гамма-нож и кибер-нож — это установки для радиохирургического лечения, которые позволяют направить пучок радиации заданной мощности именно в ту область мозга, которая занята ангиомой. Для пациента процедура безболезненна, обычно требуется один сеанс облучения, но при крупных образованиях их может быть больше.
Радиохирургия считается одним из самых современных методов лечения, но возможности ее применения часто ограничены высокой стоимостью процедур, отсутствием необходимого дорогостоящего оборудования и специалистов. Такое лечение можно пройти лишь в крупных онкологических клиниках, а часть пациентов и вовсе уезжают на лечение за границу.
Причины
Несмотря на достаточное количество описанных клинических случаев, до настоящего времени причины возникновения юношеской ангиофибромы неизвестны. На сегодняшний день выдвинуто несколько этиологических гипотез:
- Гормональная стимуляция. Фиброваскулярный очаг, из которого берет начало ЮАН, до наступления пубертата находится в состоянии покоя. Однако повышение уровня тестостерона в юношеском возрасте способствует пролиферации клеток и началу роста ангиофибромы носоглотки. Эстрогены же оказывают противоположный эффект, уменьшая размеры образования. Гормональная теория объясняет преобладание заболеваемости ЮАН среди подростков и юношей.
- Генетическое происхождение. В стромальном и эндотелиальном компонентах ангиофибромы обнаружена аномальная экспрессия генов, регулирующих ангиогенез, в частности, рецептора эндотелиального фактора роста, белков тенасцина-C, синдекана-2 и др. В клетках ЮАН выявлены аберрации в хромосомах 4, 6, 8, делеции Y-хромосомы, удвоение Х-хромосомы. Также замечено, что ЮАН чаще встречается у пациентов с семейным полипозом толстой кишки, синдромом Гарднера.
- Воздействие вирусов. Ряд исследователей не исключает влияние вирусов на индукцию пролиферации клеток при первичном эпизоде юношеской ангиофибромы, а также при рецидиве. В качестве этиофакторов называют герпес-вирус 8 типа, папилломавирус, вирус Эпштейна-Барр.
- Врожденный дефект. Возможно, юношеская ангиофиброма представляет собой сосудистую аномалию, возникающую в результате неполной редукции ветвей первой пары аортальной дуги. Фрагменты артерии сохраняются в зоне клиновидно-небного отверстия. Именно отсюда ЮАОЧ начинает свой рост.
Причины и разновидности сосудистых образований мозга
Причины, из-за которых появляются ангиомы мозга, досконально не изучены. Определенная роль отводится внешним неблагоприятным воздействиям, высоко влияние генетических мутаций, наследственной предрасположенности к ангиодисплазиям и нарушению формирования соединительной ткани.
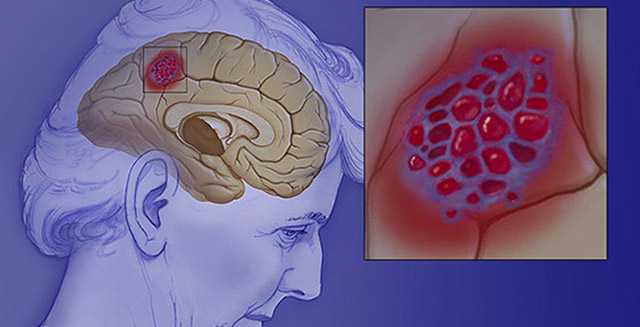
Чаще всего ангиомы начинают формироваться на этапе внутриутробного развития сосудистой системы мозга, то есть носят врожденный характер, но известно о патологии может стать спустя годы и десятилетия жизни. Врожденные ангиомы головного мозга могут сочетаться с другими пороками развития внутренних органов и генетическими синдромами.
Считается, что в основе образования ангиомы лежит нарушение созревания сосудистого русла мозга, когда артерии не ветвятся на более мелкие сосуды, а образуют клубок, из которого кровь попадает сразу в вены. Шунтирование крови ведет к локальной гипоксии и своего рода обкрадыванию отдельных зон нервной ткани из-за недостатка капиллярной сети. Таким образом, не только компрессия мозга, но и местная ишемия лежат в основе проявлений патологии.
На долю приобретенных сосудистых опухолей мозга приходится всего около 5% случаев. В числе их причин указывают инфекционную патологию, в частности — ВИЧ-инфекцию, а также перенесенные тяжелые черепно-мозговые повреждения, заживление которых сопровождается новообразованием сосудов, чрезмерный рост коих может дать начало неоплазии.
В основу классификации ангиом мозга может быть положен причинный фактор:
- Опухоли как врожденные пороки;
- Приобретенные новообразования.
По числу опухолевых узлов различают:
- Изолированную солитарную опухоль левой либо правой половины мозга, его основания, мозжечка;
- Множественные ангиомы (ангиоматоз).
Особенности строения сосудистых стенок новообразования предполагают выделение видов гемангиомы:
- Капиллярная — опухолевые сосуды близки по строению к мельчайшим кровеносным сосудам;
- Венозная — состоит из подобных венам сосудов с относительно тонкой стенкой и широкими просветами;
- Артериальная — клубок сосудов артериального строения с хорошо выраженным мышечным компонентом;
- Кавернозная — образована множеством сосудистых тонкостенных полостей значительного объема, где нередко происходит тромбообразование.
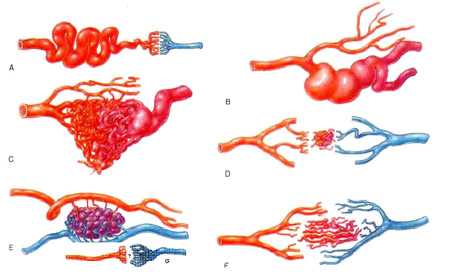
различные виды ангиом
Аномально развитые сосудистые стенки несут в себе признаки тканевого атипизма — нарушение соотношения клеточного и стромального компонентов, изменение диаметра сосудов, неравномерность толщины слоев, недоразвитие структурных элементов и т. д.
Наиболее опасной считается кавернозная ангиома головного мозга, риск развития кровоизлияния при которой довольно велик. Кавернозные сосудистые образования имеют тонкие стенки, легко рвущиеся от самых разных воздействий — рост артериального давления, чрезмерное волнение, физическая перегрузка, употребление алкоголя. По некоторым сведениям, каждая третья кавернозная ангиома рано либо поздно разрывается, и смертность и инвалидизация от осложнений остаются высоки.
Венозная ангиома головного мозга представлена сосудами венозного строения со слабо сформированным средним мышечным слоем и относительно большим диаметром. Она не склонна разрываться, поскольку давление крови в ней не столь высоко, как в артериальном русле, однако может проявляться упорными краниалгиями, слабостью, быстрой утомляемостью.
По локализации ангиомы мозга выделяют новообразования мозжечка, левой или правой лобной, височной доли, темени, основания мозга. В зависимости от расположения, симптоматика проявляется по-своему, что связано с компрессией конкретных нервных структур, а объединяет опухоли ряд общих признаков внутричерепного образования.
Причины
Достоверно не установлено, что стимулирует рост менингиом, но предполагается, что это может быть совокупность причин:
- Генетическая предрасположенность. Выявлен генетический дефект в 22 хромосоме (моносомия).
- Рентгеновское облучение кожи головы. Радиотерапия стригущего лишая малыми дозами, которые получал ребенок в детстве.
- Воздействие магнитных полей.
- Облучение при лечении онкологических заболеваний.
- Травма головы.
- Туморогенная роль гормонов. Это подтверждается тем, что имеется склонность к увеличению опухоли в лютеиновую фазу менструального цикла и при беременности. В менингиомах обнаружены рецепторы стероидных и нестероидных гормонов.
- Инфекции мозга и неадекватное их лечение.
- Употребление большого количества нитратов.
- Неблагоприятные экологические факторы.
- В группу повышенного риска входят лица, которые имели онкологические заболевания.






























