Как правильно вскрыть мозоль: рекомендации медиков
- Если решено протыкать образование, то это необходимо делать максимально быстро: через сутки или двое после возникновения.
- Подготовить средства: спиртовой раствор йода, иглу, ватку, бинт, мазь с антибиотиком и свечу без масел и ароматизаторов.
- Продезинфицировать кожу рук.
- Прогреть иглу. Для качественного обезвреживания после тепловой обработки можно протереть ее спиртом.
- Проткнуть волдырь параллельно кожному покрову. Аккуратность в этом деле особенно необходима. Нельзя задевать дно образования и расковыривать пленочку. Количество проколов – не больше двух.
- Убрать вытекшую жидкость после прокалывания стерильным бинтом или ваткой.
- Срочно прижечь антисептиком кожу. Запрещается использовать спирт.
- Обязательно обработать рану мазью с антибактериальным эффектом.
- Наложить повязку, менять ее 2 раза в сутки.
2.Причины
Непосредственная причина образования мозолей на коже – локальное механическое воздействие, стереотипное по характеру (повторяющееся трение, вибрирующее давление и т.п.). Если на данном участке сочетание интенсивности и продолжительности такого воздействия превышает некий порог прочности, устойчивости, плотности кожи, – клеточные слои повреждаются, регенеративные механизмы не успевают восстанавливать ткань, и в ней начинаются те или иные патологические изменения, которые, опять же, зависят от силы, длительности и векторов механического раздражения.
При сильном трении, непривычном для какой-либо зоны, мозоль может образоваться и спонтанно вскрыться за считанные минуты; напротив, при мягком, почти незаметном, но постоянном давлении и растирании могут пройти годы, пока кожа не уплотнится и огрубеет адекватно воздействию. Вообще, адаптивные возможности кожной ткани весьма велики: она может приспособиться (ороговев, как говорится, до каменной твердости) даже к веслам, лопате или тяжелому лесорубному топору.
Наиболее типичное происхождение мозолей – работа с ручными приспособлениями и инвентарем, игра на музыкальных инструментах (особенно струнных), регулярные тренировки на спортивных снарядах. Обширную и разнообразную группу образуют также мозоли, связанные с обувью: неправильно подобранная, тесная или слишком свободная, не соответствующая индивидуальным ортопедическим особенностям (плоскостопие, высокий подъем, суставные воспаления и мн.др.), грубая и просто некачественно скроенная и сшитая обувь может стать причиной серьезных проблем.
Классификация
Выделяют четыре стадии пролежней по степени их тяжести:
- Первая стадия – кожные покровы остаются целыми. Наблюдается покраснение пораженных мест, и когда к ним прикоснуться, то кожа не становится светлой. Если сравнивать эти участки со здоровыми, то кожа на них более твердая и чувствительная. Отличается и ее температура – она более горячая или холодная.
- Вторая стадия – развивается повреждение наружного слоя кожи и дермы (слоя, расположенного под наружным). На этой стадии рана еще неглубокая, она розовая или красная. Также может появиться волдырь, заполненный жидкостью, который потом лопается.
- Третья стадия – на пораженном месте образуется глубокая рана, в которой видно подкожную жировую клетчатку. Язва похожа на кратер, на ее дне находится мертвая ткань желтого оттенка. Патологический процесс распространяется на соседние участки кожи.
- Четвертая стадия – отмечается массивное повреждение тканей. Рана становится настолько большой, что может достигать мышц, сухожилий и даже кости. Дно раны покрывает корка, она желтая или имеет темный цвет.
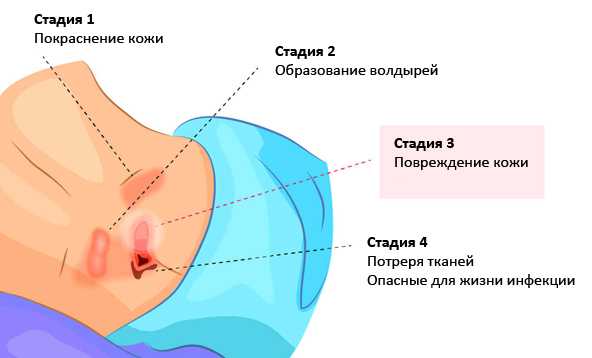
Стадии пролежней
Пролежни третей и четвертой степени можно лечить только хирургическим методом.
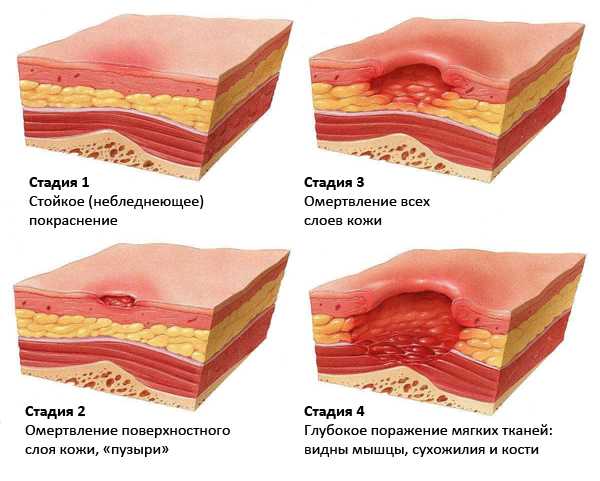
Стадии пролежней в разрезе (кожа, мягкая ткань, кость)
Также пролежни классифицируют с учетом размеров образовавшихся поражений:
- небольшой — до 5 см в диаметре;
- большой – 10-15 см;
- гигантский — больше 15 см.
Отдельно выделяют свищевую форму, когда в мягких тканях образуется большая полость, через отверстие на коже сообщающаяся с наружной средой. Полость может находиться на относительно большом расстоянии от раны. При такой форме часто развивается остеомиелит подлежащей кости.
Симптомы контагиозного моллюска
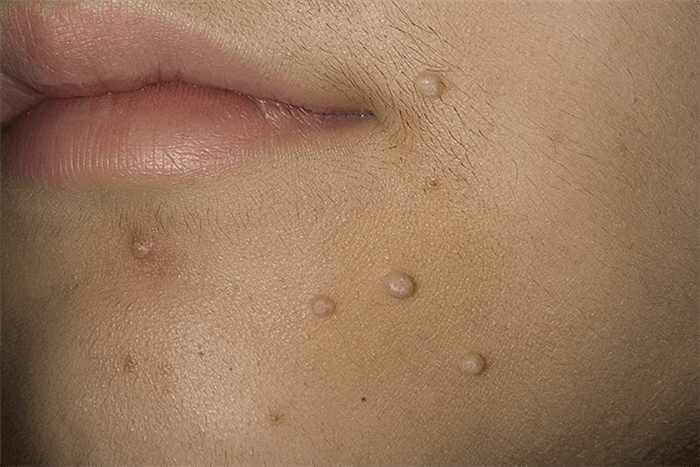
Инкубационный период заболевания составляет от двух недель до нескольких месяцев, но чаще всего высыпания появляются на 14-15-й день.
Вначале появляются единичные высыпания, потом их становится больше. Контагиозный моллюск может поражать любые участки кожи, кроме ладоней и стоп. У детей наиболее часто страдают открытые участки рук, ног, а также лицо и шея. У взрослых чаще всего поражается область половых органов, а также внутренняя сторона бедер.
При типичной форме заболевания высыпания располагаются только в одной анатомической области, при генерализированной форме распространяются по всему телу.
Элементы сыпи выглядят как выпячивания (папулы), на ощупь плотные и безболезненные, розового или телесного цвета, с перламутровым верхом. В центре папулы присутствует небольшое углубление, из которого при надавливании выдавливается белая кашицеобразная масса. Папулы имеют круглую или овальную форму, размер обычно варьируется в диапазоне 2-5 мм, но иногда узелки сливаются, и тогда подобные образования могут достигать в диаметре до 1 см и более.
В некоторых случаях высыпания сопровождаются зудом, который усиливается при расчесывании. Расчесывать папулы ни в коем случае нельзя, потому что в этом случае можно занести бактериальную инфекцию. О присоединении бактериальной инфекции говорит покраснение кожи вокруг папул, припухлость, нагноение.
Симптомы
На любой стадии такие проявления могут быть болезненными, зудеть. Однако у некоторых людей со сниженным уровнем чувствительности или с нарушениями сознания они могут оставаться незамеченными на протяжении некоторого времени.
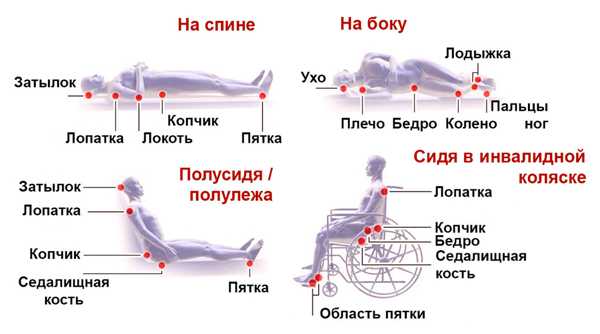
Места локализации пролежней
На первой стадии у больного краснеет кожа, и если на нее надавить, она не будет бледнеть. На пигментированных участках кожи изменения цвета могут быть незаметными. Пораженный очаг имеет и другие отличия от нормальных участков: он может быть более холодным или горячим, более мягким или твердым. Это место может болеть, но язв на нем на этой стадии еще нет.
На второй стадии отслаивается эпидермис и появляются эрозии. Могут развиваться язвы, но при этом не повреждается подкожная клетчатка. Язвы на этой стадии поверхностные, их цвет красный или розовый. Также на этой стадии могут появиться волдыри – целые или частично лопнувшие.
На третьей стадии кожа поражается на всю толщину, но при этом мышцы и кости не затрагиваются.
На четвертой стадии кожа поражается на всю ее толщину, при этом патологический процесс затрагивает кости, мышцы, связки.
Согласно симптомам могут также диагностироваться пролежни неопределенной стадии. Их покрывает струп, поэтому оценить их глубину невозможно.
Дерматикс лучшее средство для предотвращения шрамов и рубцов от раны
Преимущества. Нередко своевременному и правильному лечению травм кожи не уделяется достаточного внимания. Самое распространенное осложнение при этом – образование келоидных или гипертрофических рубцов. Это не только неэстетично, но и неприятно: если шрам расположен на коже сгибательной поверхности рук или ног, каждое движение может доставлять дискомфорт.
Дерматикс предназначен для лечения уже образовавшихся (но свежих!) рубцов, а также как профилактическое средство в случаях, когда появление шрама очень вероятно (послеоперационные швы, рваные раны и пр.). В состав средства входят органические и неорганические соединения кремния, которые поддерживают равномерную и постоянную увлажненность кожи и предотвращают рост келоидных тканей, формирующих рубцы.
Недостатки. Гель необходимо наносить очень тонким слоем. Настолько тонким, чтобы через 4-5 минут при прикосновении к коже пальцы не ощущали ничего кроме сухой поверхности. В противном случае на одежде останутся трудновыводимые пятна. Кроме того, Дерматикс не оказывает антисептического или противовоспалительного действия. Если существует вероятность инфицирования раны, лечение необходимо дополнять другими препаратами.
Выводы. Эффективность Дерматикса достаточно высока, если использовать его сразу же после заживления кожи. Но цену препарата сложно отнести к демократичной и доступной каждому. Поэтому 9 баллов из 10-ти.
Отзывы. «У меня был шрам над губой, небольшой шовчик. Очень я боялась, что так и останется. Поэтому пользоваться Дерматиксом начала сразу, как шов поджил. Мазала три месяца по два раза в день, тоненьким слоем. Сейчас его вообще не видно, я очень довольна этим средством».
Как выбрать мази для заживления ран на коже
При выборе мазей для заживления ран на коже необходимо обращать внимание на состав. Он должен содержать натуральные компоненты, антисептики
Также важно, чтобы препарат обладал комплексным действием: способствовал быстрому заживлению поврежденных тканей, боролся с инфекцией, снимал боль и воспаление. Лучше перед покупкой посоветоваться с врачом, который оценит характер раны и посоветует действенное средство
Если рана поверхностная, то необходимо следить за ее чистотой, обрабатывать с помощью антисептиков. Возможно нанесение один раз в день заживляющих мазей, содержащих пантенол, метилурацил.
Если рана достаточно глубокая, то после обработки антисептическими средствами, применяют мази с антибактериальным и регенерирующим действием. Такие препараты содержат антибиотик и заживляющее вещество. Возможно, понадобится вмешательство хирурга.
Если рана колотая или рвано-ушибленная, то важно остановить кровотечение и срочно доставить пострадавшего в травмпункт. Антибактериальные или/и антисептические мази назначаются с первого дня лечения под повязку
Гнойные раны опасны тем, что могут привести к общей интоксикации организма 3 . В этом случае обычными заживляющими мазями для ран пользуются только в конце лечения.

3.Симптомы и диагностика
Выделяют несколько типов мозолей, которые существенно отличаются как этиологически, так и клинически. Скажем, стержневая мозоль обычно образуется в ответ на внедрение мелкого инородного тела (заноза, попавшая под кожу стружка, частичка камня и т.п.) и представляет собой уходящее вглубь уплотнение, видимое снаружи как шляпка с центральным кратером. Разновидностью мозолей являются также натоптыши – ороговевшие участки на подошвах ступней, иногда достаточно большой площади, без четкой границы с кожей нормальной эластичности и влажности.
Наиболее очевидна и существенна разница между двумя основными категориями мозолей: мягкими и сухими.
Мягкие (водяные) мозоли на этапе формирования представляют собой локально-раздраженный, покрасневший, мокнущий, болезненный участок кожи, который быстро трансформируется в заполненный серозной жидкостью пузырек или мешочек («водянка»); если на этом этапе воздействие не прекращается, мягкая мозоль неизбежно прорывается с образованием открытой ранки. Проникновение патогенных микроорганизмов запускает инфекционно-воспалительный процесс, классическими признаками которого является отечность, гиперемия, четко локализованная боль, местное повышение температуры. К наиболее серьезным из упомянутых выше осложнений относятся гнойные абсцессы, флегмона, остеомиелит.
Мозоль сухая (твердая), выглядит как локальное округлое ороговение, обычно изжелта-серое, радиусом от нескольких миллиметров до нескольких сантиметров, четко отграниченное от окружающей кожи и возвышающееся (иногда значительно) над ее уровнем. Какие-либо болевые или дискомфортные ощущения возникают, как правило, лишь при надавливании или боковом смещении такой мозоли.
Наиболее частой зоной образования мозолей являются дистальные, оконечные отделы рук и ног (фаланговые сгибы, подушечки пальцев, межпальцевые промежутки, кожа ладоней и ступней), а также локти и колени. Более специфические мозоли могут возникать и на других участках: например, у профессиональных скрипачей от постоянного контакта с твердым лакированным деревом деки огрубевает кожа на кости нижней челюсти слева.
Как правило, в дополнительной диагностике нет никакой нужды: дерматолог или хирург с первого взгляда отличает мозоль от воспалительной кисты или абсцесса, склеродермических кожных изменений, бородавки, припухлости вследствие воспаления сустава и т.п. Однако в отдельных случаях может понадобиться дифференциально-диагностическое исследование (например, гистологическое или ультразвуковое).
Лечение экземы
Методы лечения экземы зависят от стадии экзематозного процесса.
В остром периоде используют противовоспалительные, кератолитические и дезинфицирующие средства, препараты с противозудным эффектом.
На видео: Лечение экземы аппаратом Эксилайт.
При стихании обострения наибольший эффект можно получить от физиотерапевтических процедур: UVA-терапия, фототерапия с использованием лазерного излучения (аппарат фототерапии Excilite), озонотерапия, магнитотерапия. В профилактике экземы важнейшими задачами являются охранительный режим, соблюдение диеты, правильный уход за кожей, а также сведение к минимуму причин, приводящих к рецидивам.
Специфика лечения экземы на руках и ногах
Лечение экземы на руках должно быть комплексным. Оно включает такие направления как:
- медикаментозное воздействие, подразумевающее использование лекарственных средств наружного действия или препаратов системного характера;
- физиотерапевтические процедуры;
- коррекцию сопутствующих заболеваний, санацию очагов инфекции;
- устранение провоцирующих факторов;
- проведение мероприятий, способствующих повышению иммунитета пациента, нормализации его психоэмоциональной сферы;
- соблюдение пищевого рациона, исключающего продукты, которые наиболее часто являются аллергенами.
Аналогичные подходы используются для лечения экземы на ногах.
Особенности борьбы с недугом у детей и взрослых
Детская экзема обычно возникает при наследственных предпосылках, наличии у родителей каких-либо видов аллергии. Негативными факторами являются и очаги хронической инфекции, тяжелые эндокринные нарушения, поражения желудочно-кишечного тракта у беременных. При этом замечено, что риск развития данной патологии у ребенка снижается при грудном вскармливании.
Клинически чаще всего у детей встречаются истинная, микробная и себорейная экзема. При этом проявления заболевания идентичны с высыпаниями у взрослых. Отличием является выраженный экссудативный компонент.
Лечебная тактика у детей схожа с терапией экземы у взрослых. Это относится и к использованию наружных средств, содержащих кортикостероиды. В настоящее время имеются мази, показанные детям даже грудничкового возраста.
Лечение экземы в домашних условиях
В большинстве случаев лечение экземы осуществляется в домашних условиях. Для этого специалист определяет ряд необходимых мероприятий по характеру питания, гигиеническим и общеукрепляющим процедурам, назначает мази и таблетки. Самый быстрый способ устранить клинические проявления заболевания не обязательно должен быть связан с инъекционным введением препаратов. Нередко нужный эффект удастся получить, используя в течение нескольких дней для лечения мазь или крем с кортикостероидом. Эффективными средствами окажутся и примочки с антисептическими травами или фурацилином, препараты антигистаминного действия, в ряде случаев – антибиотики. Широко назначаются при экземе и физиотерапевтические процедуры.
При этом к возможности лечения экземы народными средствами дерматологи относятся скептически. Специалисты настаивают на том, что прежде, чем начать обрабатывать пораженный участок кожи салидолом, чистотелом, растворами с содой, солью, хозяйственным мылом, следует проконсультироваться со специалистом. На современном этапе классическая медицина имеет возможности предложить пациентам более действенные и безопасные мероприятия, способные в короткие сроки привести к ремиссии заболевания. Именно этим руководствуются дерматологи Дельта Клиник.
Народные методы лечения экземы малоэффективны. Лечить экзему разумнее в отделении дерматологии. Если лечение экземы проводится комплексно, то экзема вылечивается.
Что такое стержневая мозоль?
Стержневая мозоль, или мозоль со стержнем – это сухая, округлого вида мозоль, в середине которой расположен стержень, уходящий глубоко под кожу. Стержень создаёт болевые ощущения и дискомфорт.
 Стержневая мозоль может доходить до надкостницы.
Стержневая мозоль может доходить до надкостницы.
Первопричина образования этой мозоли – в длительной носке тесной либо жёсткой, а также новой обуви.
Провоцирующие факторы – обувь на высоком каблуке или на очень тонкой подошве, лишний вес, плоскостопие, индивидуальные особенности и различные хронические заболевания (сахарный диабет и т.п.).
В домашних условиях очень трудно избавиться от этой мозоли. Максимум, чего можно добиться – это убрать верхнюю, грубую кожу и верхнюю часть стержня, что не только повышает риск инфицирования, но и не решает проблемы, ведь кожа на стопах начинает нарастать еще сильнее и быстрее. Также при самостоятельной обработке мозолей и кожи вокруг мозолей, повышается риск инфицирования.
Можно обратиться к хирургу, однако после операции на поверхности кожи часто остаётся рубец, который может спровоцировать повторное образование стержневой мозоли.
Для однозначного избавления от стержневой мозоли следует обратиться к подологу.
Тем более, что очень часто под мозолью скрывается бородавка, которая также добавляет болезненности и усложняет обработку. И только подолог, благодаря своим знаниям, опыту, используя профессиональное оборудование и стерильный инструмент, выполнит всё правильно и грамотно.
Вас интересует диагностика и лечение проблем кожи на стопе или руках, а также профилактика возможных осложнений?
Доверьте своё здоровье профессионалам!
Избавиться от мозолей, стержневых мозолей и натоптышей вам помогут специалисты подологи Центра подологии и ногтевой эстетики.
Обращайтесь в наш Центр подологии по адресу: Республика Крым,
Симферополь, ул. Старозенитная , д. 5.
Режим работы – ежедневно, с 09.00 до 19.00
Телефон для записи и консультаций: +7(978) 207-22-52
Процесс обработки группы стержневых мозолей на стопе. Фотоотчёт.
Для восстановления кожи в зоне обработки мозолей устанавливается разгрузочный материал, который фиксируется влагостойким пластырем (т.н. тейпом).
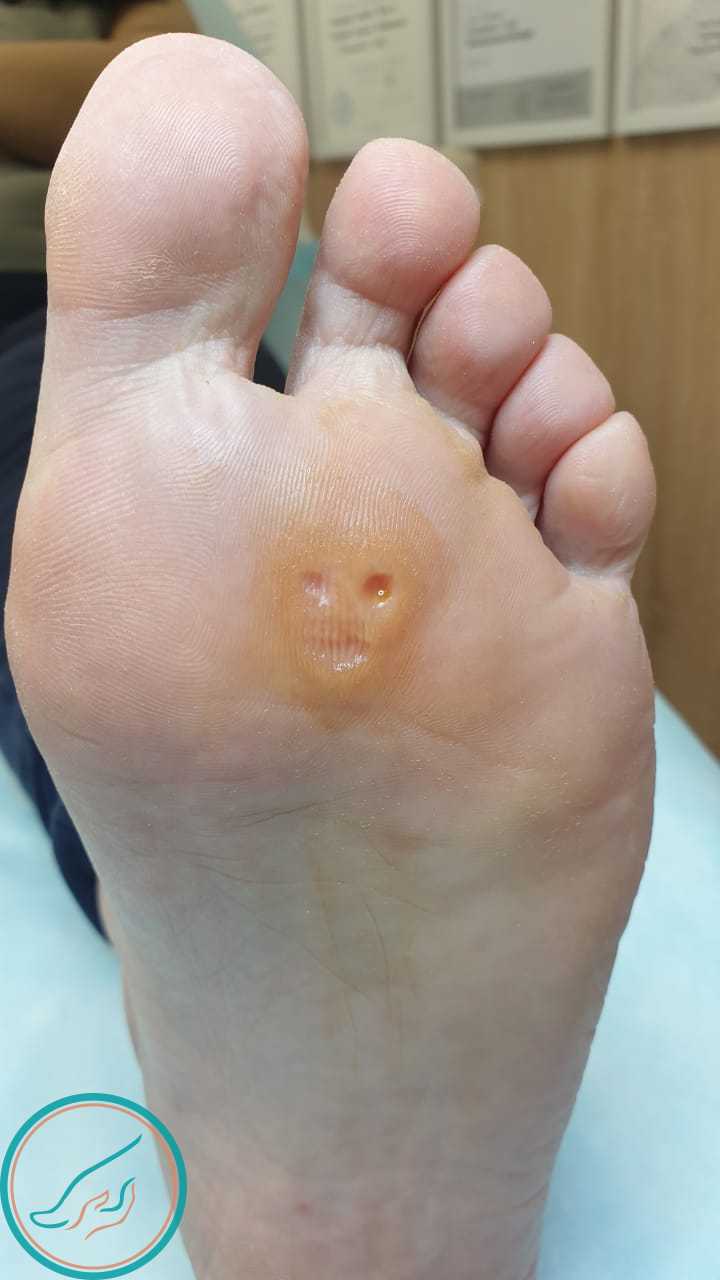 Стержневая мозоль. Начало обработки.
Стержневая мозоль. Начало обработки.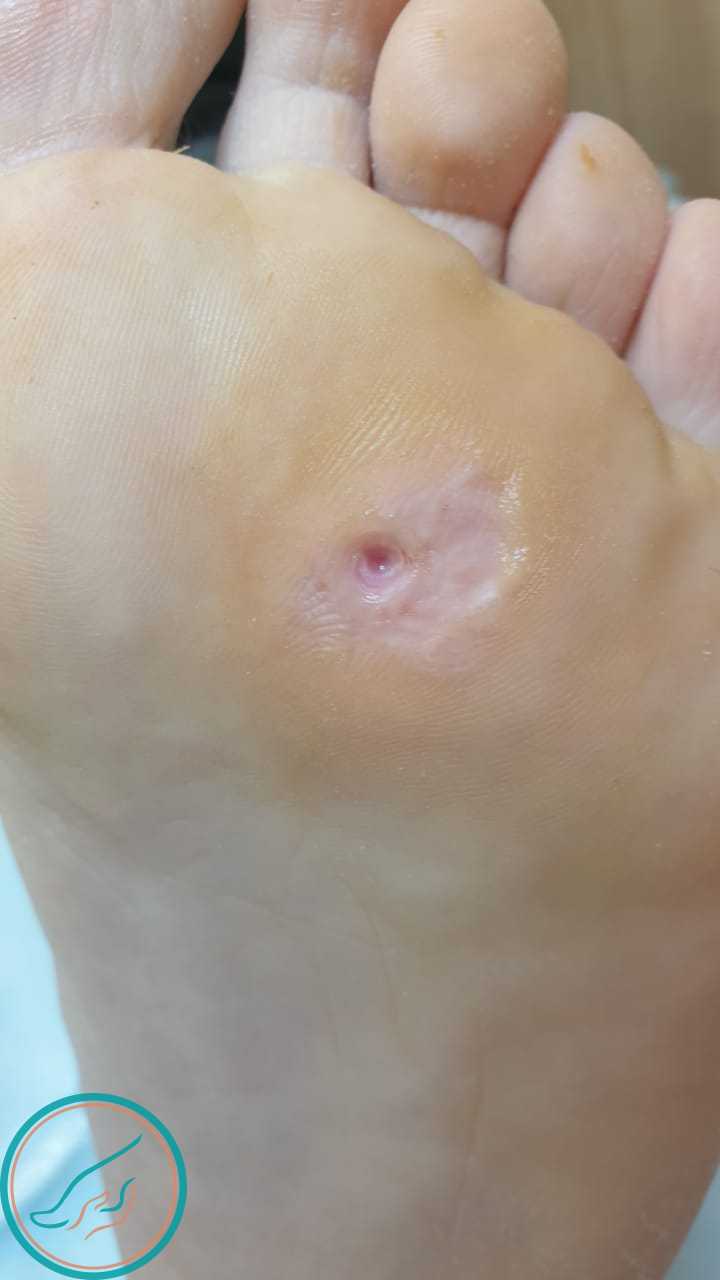 Стержневая мозоль. Процесс обработки.
Стержневая мозоль. Процесс обработки.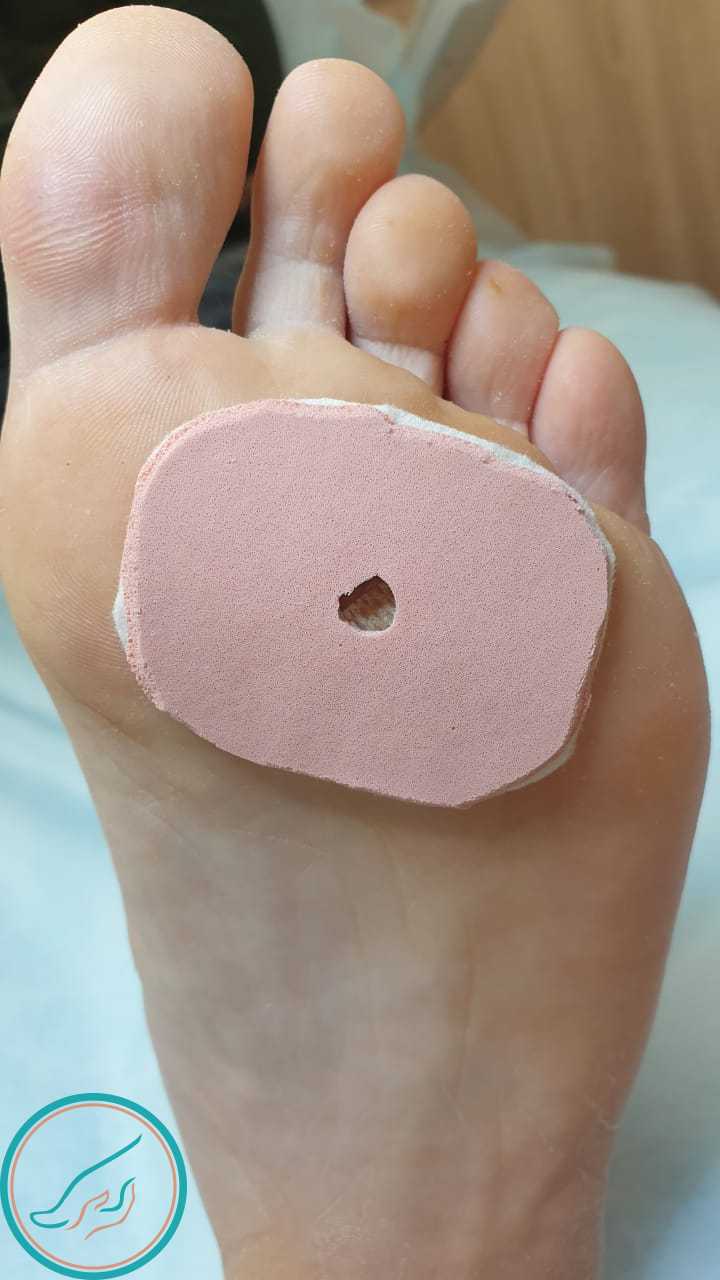 Стержневая мозоль. Наложение рагрузочного материала.
Стержневая мозоль. Наложение рагрузочного материала.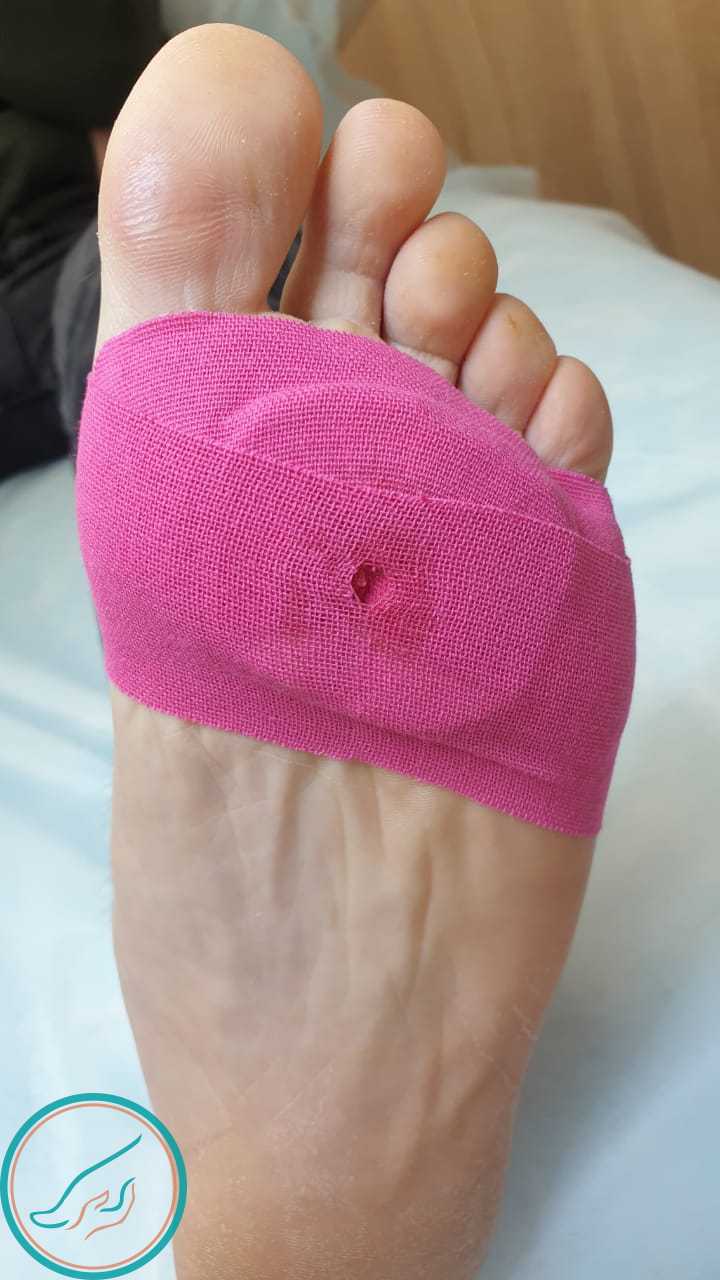 Стержневая мозоль. Фиксация разгрузочного материала.
Стержневая мозоль. Фиксация разгрузочного материала.
Процесс подологической обработки стержневой мозоли в кабинете подолога. Видеоотчёт.
Безболезненная обработка стержневой мозоли с помощью профессионального спреевого аппарата.
ЗАПИСАТЬСЯ
Основное и дополнительное лечение
Конечно же, самостоятельное лечение мозолей на пятках не рекомендуется. Позволено лишь применение определенных безвредных средств, считающихся народными. Это может стать неплохой дополнительной терапией, как и общим укреплением иммунитета. Во всем остальном необходимо слушаться рекомендаций врача. Тем более, нельзя самостоятельно срезать или же заниматься прокалыванием мозольного образования. Таким образом, вы реально рискуете подхватить какую-нибудь опасную инфекцию.
Как известно, иногда мозоль лопается сама по себе. В этом случае необходимо удалить оттуда гной, промыв место поражения с помощью теплой мыльной воды, и подвергнуть пораженную область дезинфицированию. Затем делаются следующие процедуры:
-
на раневую поверхность наносится специальный крем, имеющий антибактериальный эффект;
-
все покрывается ватным диском;
-
закрепляется с помощью пластыря.
Хорошо, когда такую процедуру удается повторить спустя определенное время.
При домашнем лечении еще советуют применять лимон. С этой целью перед сном к ноге прикладывается лимонная кожура, закрепляющаяся к мозоли посредством бинта. Мозоль немного подсыхает и ее можно постараться удалить посредством пемзы. Или же можете приготовить раствор из рыбьего жира, который смешан с соком алоэ. Смачиваете ватный диск в этом растворе и прикладываете к образованию, оставляя там его на ночь.
Впрочем, вышеперечисленные дополнительные методы на то и являются дополнительным, что без должного основного лечения, назначенного и контролируемого медицинским специалистом, они окажутся бесполезными.
Полезная информация по теме:
- Диагностика хирургических заболеваний
- Лечение хирургических заболеваний
- Как проходит консультация хирурга
- Осмотр хирурга
- Хирургия — наука о внутренних болезнях
- Как проводится прием хирурга
- Детский хирург
- Удаление новообразований на коже
- Платный хирург
Витамины, способствующие заживлению ран
Чтобы повреждения кожи побыстрее затягивались, стоит помочь организму не только мазями снаружи, но и определенными биодобавками изнутри. Среди веществ, которые помогут ускорить процесс ранозаживления, определенно стоит упомянуть:
- Витамин С– он способствует образованию коллагена, при дефиците которого кожа будет восстанавливаться медленней, чем могла бы.
- Витамины А и Е– сохраняют нормальную влажность в поврежденной коже, активизируют рост новых клеток, улучшают кровоснабжение.
А еще, чтобы раны затягивались быстрее, постарайтесь, чтобы в вашем рационе не было дефицита белка (мясо, рыба, морепродукты, яйца, бобовые) и пейте побольше жидкости – желательно чистой негазированной воды.
Патогенез
Вне зависимости от причины развития патологии, основой патогенеза пролежней являются нарушения трофики и защитных свойств кожных покровов, которые развиваются как следствие гипоксии тканей. Как правило, они появляются в тех местах, где отмечается интенсивное и длительное давление на ткани. Особенно часто это происходит в областях подкожных выступов.
Фото пролежней на спине
Если человек лежит, то наибольшее давление (40–60 мм рт. ст.) приходится на его крестец, затылок и ягодицы. В ответ на давление ишемические изменения происходят в первую очередь в слое мышц над костным выступом. Когда ткани пребывают в условиях гипоксии, проницаемость капилляров увеличивается, нарастает отек тканей, уменьшается напряжение кислорода в тканях. Как следствие, структура нарушается, что и приводит в итоге к проявлению трофических нарушений, распространяющихся по направлению к коже. Далее происходит травмирование из-за смещения, трения и мацерации. Вследствие попадания в пораженные места бактерий быстро развивается воспалительный процесс и некроз.
Чаще всего образуются пролежни в области лопаток, крестца, ребер, седалищной кости. Появляются также пролежни на пятках, локтях, коленях, пальцах ног, гребнях подвздошной кости, больших вертелов бедренной кости. Но такие образования развиваются и в других местах. Такая патология может образоваться на слизистой рта вследствие давления зубного протеза, на месте, где давление оказывает гипсовая повязка, и др.
Пантенол лучший спрей от ран и ожогов
Преимущества. Действующее вещество – декспантенол – на раневой поверхности приобретает любопытные свойства. Он трансформируется в пантотеновую кислоту, которая является участником регенерационных процессов. Так, после нанесения Пантенола на солнечный ожог, ссадину, послеоперационный шов и пр. в коже активируется процесс роста клеток, которые «затягивают» рану.
Форма выпуска – еще один плюс препарата. Раны, прикосновение к которым вызывает боль, спокойно переносят распыление Пантенола – легкая текстура аэрозоля обеспечивает равномерное нанесение средства без неприятных ощущений.
Недостатки. При самом детальном рассмотрении, в Пантеноле существенных недостатков не обнаруживается.
Выводы. Возможность применять Пантенол для лечения ран у беременных и детей (одно нажатие на распылитель и ребенок не успевает даже заподозрить, что его «лечат»), эффективность при широком спектре повреждений кожи (от банальных ссадин до пузырчатого дерматита) дают полное право назвать это средство для лечения ран одним из лучших и дать ему оценку в 10 баллов.
Отзывы. «При поездке на море Пантенол стал настоящим спасением: обгорела так, что думала уже к врачу обращаться. В аптеке посоветовали Пантенол. Могу сказать, что сразу же после нанесения возникает чувство приятной прохлады, жжение и боль успокаивается. А от пузырей на плечах не осталось и следа. Единственный минус – дороговат, если часто им пользоваться, надолго не хватает».
Правильная реабилитация
Для того чтобы добиться минимальных рисков рецидива, очень важно правильно ухаживать за ранкой после посещения врача. Речь идет не только о надобности проводить меры личной гигиены
Чтобы обезопасить себя от инфицирования, придется в первые дни заклеивать ранку пластырем или даже накладывать повязки с антибактериальным, антисептическим препаратом по назначению врача.
Также придется отказаться на время от высоких каблуков, отдавая предпочтение только качественной обуви, которая позволят стопе дышать, и имеет анатомически правильное строение.
Лучшие материалы месяца
- Коронавирусы: SARS-CoV-2 (COVID-19)
- Антибиотики для профилактики и лечения COVID-19: на сколько эффективны
- Самые распространенные «офисные» болезни
- Убивает ли водка коронавирус
- Как остаться живым на наших дорогах?
Если пациент знает, что обычно ранки у него заживают долго естественным путем, то должен сообщить об этом специалисту. Тогда доктор сможет прописать ранозаживляющие кремы или мази. Но вот самостоятельно пытаться ускорить процесс заживления не стоит. Любые рецепты из народной медицины могут лишь навредить.
Уж тем более не стоит самостоятельно прорезать послеоперационный волдырь, сдирать корочку или вообще хоть как-то воздействовать на бывший очаг болезни. Если поверхностное образование так сильно мешает, то лучше попросить врача избавить от него в стерильных условиях.
Придется отказаться от затяжных водных процедур и походов в сауну, бассейн, так как это может стать основой для создания идеальной среды для патогенных бактерий.
Не менее важно уметь распрощаться с неудобной, маленькой, тесной или неправильно скроенной обувью. В противном случае туфли с зауженным носком или ботинки с плохой стелькой послужат причиной для повторного обращения к дерматологу
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Будем признательны, если воспользуетесь кнопочками:
Что такое мозоль
Мозоль — коническое утолщение кожи, которое возникает в местах постоянного трения или давления. Чаще всего мозоли появляются на стопах (пятка, большой палец, боковая поверхность стопы) и на руках. У мужчин мозоль может появлятся на члене из-за частого ношения слишком тесного белья .
Основным симптомом появления мозолистых образований является формирование бугорков огрубевшей кожи. В зависимости от особенностей расположения и внешнего вида, выделяют несколько видов мозолей:
- сухие;
- мокрые;
- костные.
Сухой мозоль представляет собой небольшой участок утолщенной, омертвевшей кожи желтоватого цвета. Мокрый мозоль имеет более тонкую поверхность и часто наполнен лимфатической жидкостью. Костная мозоль возникает в процессе регенерации кости после переломов. Отдельно также выделяют кровавую, стержневую мозоли, омозолелости.
Стержневая (корневая) мозоль является разновидностью сухой и отличается наличием утолщенного кератинового стержня. Внешнее проявление корневой мозоли подобно проявлению подошвенной бородавки, поэтому точный диагноз может поставить дерматолог после проведения дерматоскопии.
Мозоль с кровью — разновидность мокрой мозоли, наполненной не только лимфой, но и кровью. Кровавая мозоль возникает, если кровеносные сосуды слишком близко расположены к поверхности кожи, которая подверглась трению.
































