Особенности строения печени
Печень снабжается кровью по печеночной артерии и воротной вене. Двойная васкуляризация ставит этот орган в положение «фильтра» для патогенов или токсинов, проникающих из желудочно-кишечного тракта и через системную кровь.
Сложные метаболические процессы, происходящие в этом органе, включают синтез системы комплемента – группы примерно из 20 белков сыворотки, участвующих в фагоцитозе, контролирующих воспаление и взаимодействующих с антителами в феномене иммунной защиты.
Более того, печень участвует в иммунных явлениях благодаря наличию широко представленной ретикулоэндотелиальной системы. Это сеть макрофагов фагоцитарной ткани вместе с эндотелиальными и многоядерными клетками. В печени оседают макрофаги (клетки Купфера), выстилающие пазухи печени, они поглощают, нейтрализуют и разрушают различные типы молекул, в том числе инфекционные патогены и презентирующие антигены Т-лимфоцитам.
Печень человека в разрезе
Показания к трансплантации печени
Хроническая печёночная недостаточность, вызванная:
- Аутоиммунным гепатитом;
- Алкогольным циррозом;
- Первичным билиарным циррозом;
- Склерозирующим холангитом;
- Болезнью Вильсона-Коновалова;
- Гемохроматозом;
- Муковисцидозом;
- Тирозинемией;
- Галактоземией.
Чем тяжелее состояние пациента, тем выше вероятность летального исхода. Для объективной оценки показаний к трансплантации печени и прогнозирования исхода заболевания без радикальной терапии используют современную шкалу модели терминальной стадии заболевания печени (MELD). У детей до 12 лет используют шкалу PELD (Педиатрическая шкала терминальной стадии заболевания печени). При этом оцениваются биохимические показатели и общие критерии: общий билирубин, альбумин, возраст пациента, протромбиновое время, выраженность отёков. Чем выше балл по шкале PELD или MELD, тем выше вероятность летального исхода.
Приоритет при трансплантации имеют больные с высоким риском для жизни. Средняя выживаемость при пересадке печени – до 90% в течение первого года после трансплантации, до 70% — в течение пяти лет.
Определение болезни. Причины заболевания
Цирроз печени (ЦП) — это хроническое дегенеративное заболевание печени, связанное с диффузным патологическим процессом, при котором нормальные клетки печени повреждаются, а затем замещаются рубцовой тканью, образуя избыточный фиброз и структурно-анатомические регенераторные узлы.
Диета
Пациентам с повышенной массой тела рекомендуется диетическое питание, направленное на нормализацию жирового и холестеринового обмена. В соответствии с принципом диеты № 5 в суточный рацион больного гепатозом должны входить:
- белки (110 г);
- углеводы (300 г);
- жиры (80 г);
- соль (до 10 г);
- жидкость (1,5–2 л).
Блюда готовятся на пару, запекаются или отвариваются и подаются только в теплом виде. Прием горячей, холодной, острой и жареной пищи запрещен. Питание должно быть дробным – 5–6 раз в день.
В список продуктов, рекомендованных при лечении гепатоза печени, входят:
- нежирное мясо (говядина, молодая баранина, кролик, курица, говяжий язык);
- нежирные сорта рыбы;
- овощные и молочные супы;
- несдобная выпечка;
- черствый ржаной и пшеничный хлеб;
- яйца (не более 1 в день, всмятку или в виде запеченного омлета);
- нежирные кисломолочные продукты;
- крупы, макаронные изделия;
- овощи (в сыром, отварном или тушеном виде);
- фрукты (сырые, вареные, запеченные, в виде компотов);
- жиры (растительные рафинированные масла, натуральное сливочное масло);
- сладости (мед, мармелад, пастила, варенье, конфеты без шоколада).
Запрещенные продукты при гепатозе:
- бульоны (мясные, грибные, рыбные);
- кислые щи;
- свежий хлеб, сдоба;
- жирные сорта мяса, субпродукты;
- жирная, жареная, соленая, копченая рыба, рыбные консервы;
- сливки, сметана, ряженка, сыр, творог и молоко с высоким содержанием жира;
- бобовые;
- зеленый лук, шпинат, редька, грибы, чеснок, маринованные овощи;
- мороженое, кондитерские изделия с кремом, шоколад;
- кулинарные жиры, сало;
- черный кофе, какао.
Лечение жирового гепатоза печени при помощи здоровой диеты требует строгого соблюдения принципов сбалансированного питания. Оптимальная потеря веса – не более 1 кг за неделю. В случае резкого снижения массы тела возможно развитие стеатоза, способного повлечь за собой воспаление, усиление активности фиброгенеза и увеличение скорости развития фиброза.
Медикаментозная терапия
Медикаментозное лечение жирового гепатоза печени проводится в 2 этапа.
- Устранение этиологического фактора. Если причиной заболевания печени стали инфекционные агенты (вирусы гепатитов, бактерии, патогенные грибки или простейшие), обычно назначается этиотропная (противовирусная, антибактериальная, противогрибковая или антипротозойная) терапия. В остальных случаях пациентам может назначаться патогенетическое лечение жирового гепатоза, направленное на коррекцию нарушенных функций печени. Больным, у которых была выявлена резистентность к инсулину, после консультации со специалистом назначается прием тиазолидиндионовых препаратов, при ожирении проводится гиполипидемическая терапия, для стимуляции желчеобразования и желчеотделения назначаются желчегонные средства (холеретики).
Симптоматическое лечение гепатоза печени предусматривает использование противовоспалительных средств, пищеварительных ферментов, витаминов, препаратов антифиброзного действия и пробиотиков, нормализующих микрофлору кишечника.
- Восстановление функций и структуры клеток печени. Вторым этапом лечения гепатоза является гепатопротективная терапия. Гепатопротекторы – это группа лекарственных средств, которые восстанавливают целостность клеточных мембран гепатоцитов и защищают печень от различных повреждающих факторов.
Классификация и стадии развития жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
В настоящий момент общепринятой классификации НАЖБП не существует, однако ряд авторов выделяет стадии течения заболевания и степени неалкогольного стеатогепатита (НАСГ).
Оценка стеатоза печени и гистологической активности НАЖБП по системе E.M. Brunt:
- I степень (мягкий НАСГ) — стеатоз крупнокапельный, не более 33-66% поражённых гепацитов;
- II степень (умеренный НАСГ) — крупно- и мелкокапельный, от 33% до 66% поражённых гепацитов;
- III степень (тяжелый НАСГ) — крупно- и мелкокапельный, больше 60% поражённых гепацитов.
Также можно условно разделить степени стеатоза, фиброза и некроза по результату теста ФиброМакс — степени выраженности жировой инфильтрации:
- S1 (до 33% жировой инфильтрации);
- S2 ( 33-60% жировой инфильтрации)
- S3 (более 60% жировой инфильтрации)
- F1,F2, F3, цирроз.
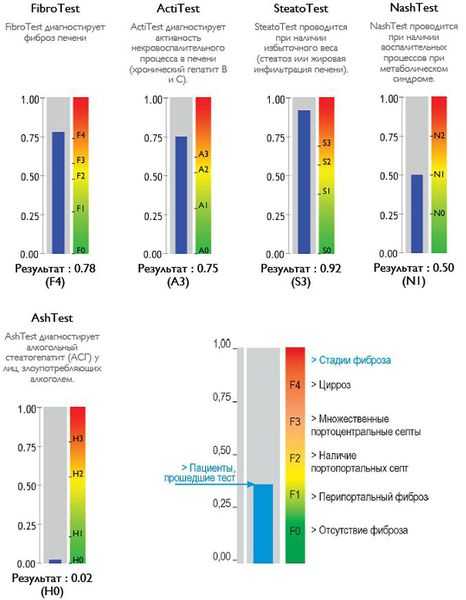
Классификация и стадии развития
В российской клинической практике используется рабочая классификация по системе Брюнта, подразделяющая гепатоз в зависимости от степени, активности воспаления, степени фиброза.
По степени стеатоза:
- 0 степень: патпроцесс начался, в паренхиме присутствуют жировые соединения микроскопического размера, но диагностировать заболевание невозможно, поскольку отсутствуют какие-либо симптомы, УЗИ-картина без изменений структуры, биохимический анализ крови в пределах физиологической нормы;
- 1 степень: характеризуется малыми размерами жировых очагов, стеатоз до 33%, скопления перерожденных гепатоцитов определяются визуально на УЗИ, клинические симптомы отсутствуют;
- 2 степень: жировому перерождению подвержены 33–66% гепатоцитов, инфильтрационные очаги многочисленные и отличаются многообразием размеров, также выявляются включения липидов внутри нормальных гепатоцитов. На УЗИ визуализируется неоднородная паренхима, ее размеры увеличены;
- 3 степень: подавляющее большинство клеток замещены липидами. Печень увеличена, наблюдается выраженная дисфункция, инфильтраты объемные и многочисленные, характер кистозный. Клинические проявления ярко выражены.
По степени неалкогольного стеатогепатита:
- I степень: характерный стеатоз 1–2 степени, присутствует лобулярное воспаление в стадии рассеивания или минимальной инфильтрации, незначительная баллонная дистрофия, портальное воспаление отсутствует или незначительное;
- II степень: стеатоз любой выраженности, среднее портальное и лобулярное воспаление, незначительный персинусоидный фиброз;
- III степень: панцинарный стеатоз, активная баллонная дистрофия, активное лобулярное и портальное воспаление.
По течению фиброза:
- 1 степень: очаговый или распространенный фиброз;
- 2 степень: перипортальный;
- 3 степень: мостовидный;
- 4 степень: цирроз печени.
Также выделяют острый и хронический процесс течения гепатоза. Острый развивается стремительно. Ведущим признаком выступает интоксикация, вызванная резким снижением функциональных способностей органа. Клетки печени быстро гибнут, провоцируя иктеричность кожи, гипертермию и рвоту. Лечение острой формы стационарное.
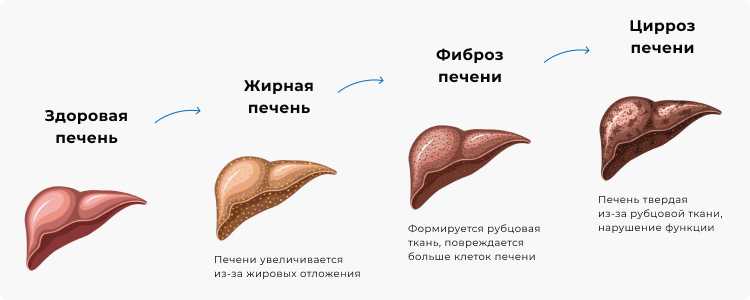 Основные этапы развития стеатоза печени.
Основные этапы развития стеатоза печени.
Изменения печени при гепатите
Гепатит охватывает широкий спектр поражений от диффузного некроза и лизиса гепатоцитов до чисто функциональной клеточной патологии. Лучше всего они изучены на примере вирусных гепатитов А, В, С, Е. Их биохимический показатель – повышение активности трансаминаз в плазме, реже наличие холестаза. Помимо вирусов гепатита, этот тип воспалительных изменений, хотя и менее выраженный, наблюдается при инфекциях вирусами с частичным гепатотропизмом: CMV, EBV, VZV и HSV.
Также в эту группу можно отнести заболевания с реактивным гепатитом, который представляет собой морфологический и клинический ответ на присутствие различных патогенов, обычно вирусных: корь, краснуха, паротит, желтая лихорадка.
Острый гепатит обычно диагностируется на основании общего анализа крови, биохимических маркеров функции печени, иммуносерологических тестов (маркеры вирусного гепатита, ЦМВ, ВЭБ-инфекций) или генетических тестов.
Жизненный цикл шистосомы
Что провоцирует / Причины Цирроза печени у детей:
Причины цирроза у детей могут быть самыми различными. Чаще всего это болезни гепатобилиарной системы (печень, желчный пузырь и желчевыводящие пути):
- токсическое поражение печени
- вирусный и аутоиммунный гепатит
- синдром Алажиля и несиндромальная форма гипоплазии внутрипечёночных жёлчных протоков
- билиарные атрезии
- гемохроматоз
- дефицит альфа1-антитрипсина
- болезнь Нимана-Пика
- гликогеновая болезнь IV типа
- прогрессирующий семейный внутрипечёночный холестаз III типа
- болезнь Гоше
- муковисцидоз
- порфирии
Причиной может стать несвоевременное или неправильное лечение таких заболеваний:
- тирозинемия
- болезнь Вильсона
- галактоземия
- фруктоземия
Когда стоит обратиться к врачу
Для онкопатологии характерна способность маскироваться под другие, менее опасные заболевания. Так что на ранних стадиях ее бывает очень трудно выявить. Первичный рак печени в этом плане не является исключением. Зачастую пациенты обращаются уже после того, как возникли отдаленные метастазы.
В случае обнаружения какого-либо признака или симптома, который описан выше, следует немедленно обратиться к врачу. Несмотря на то что многие из них могут встречаться при менее опасных для здоровья состояниях, не следует ждать более характерной для рака печени симптоматики. Чем раньше диагностируется заболевание, тем прогноз лучше.
Если у пациента имеются факторы риска развития рака печени, такие как цирроз, ситуация в плане своевременной диагностики заболевания обстоит хуже. У данной категории пациентов на протяжении многих лет может присутствовать симптоматика схожая с онкопатологией. В этом случае ключевым моментом является наблюдение за изменениями уже существующих симптомов.
В одном из исследований было показано, что изменения клинической картины у пациентов с хроническими заболеваниями печени, которые побуждали врачей задуматься о наличии рака, были следующие: появление боли в правом подреберье, усталости, изменения настроения, увеличение печени (цирроз обычно приводит к ее уменьшению), ухудшение портальной гипертензии, состояния геморроидальных узлов. Если вы заметили какие-либо из этих изменений, немедленно обратитесь к врачу, не стоит ждать следующего запланированного посещения.
Диагностические методы
Проблема осложняется тем, что печень не болит, поэтому, даже при серьезном поражении, у пациента не возникает жалоб, за исключением чувства тяжести и дискомфорта в правом подреберье, потому что печень увеличена. Иногда также имеются общие расстройства организма – слабость, повышенная утомляемость. Перед назначением лечения стеатоза печени необходимо пройти обследование, чтобы выявить степень поражения печени, выраженность показателей метаболического синдрома и исключить другие причины поражения печени, например, вирусные. Рекомендуется периодически проверять состояние печени в целях диагностики потенциальных проблем и таких сопутствующих заболеваний, как: сахарный диабет, гипертоническая болезнь и другие. МРТ — высокоинформативный метод, который позволяет оценить достаточно небольшие структурные изменения паренхимы печени. КТ или радионуклидное сканирование назначают для определения очагового стеатоза. УЗИ брюшной полости позволяет обнаружить жировые скопления, когда их уже больше 30 % от массы органа. Признаками стеатоза при УЗИ считаются неоднородность структуры тканей печени, нечеткость сосудистого рисунка, затухание сигнала и повышенную эхогенность («яркая белая печень»). Биопсия является гистологической процедурой диагностики жирового поражения печени. Инвазивный анализ печеночной ткани под микроскопом проводится на этапах заболевания, когда другими способами диагностировать невозможно. Среди методов функциональной диагностики -это наиболее достоверный и дорогостоящий. Степень активности хронического гепатита определяется по данным биопсии печени и гистологической оценки тяжести некроза и воспаления в печени Лабораторные анализы крови с учетом ферментов печени – АЛТ, АСТ, ГТФ, а также контроль таких показателей, как: глюкоза, холестерин, ЛПНП и ЛПВП. У пациентов с неалкогольным стеатогепатитом (НАСГ) АЛТ часто превышает уровень АСТ. В частности, у больных с АЖБП биохимический тест крови показывает уровень АСТ вдвое выше, чем АЛТ. Признаки хронического употребления алкоголя:
- кожные звездочки на коже лица;
- расширение сосудов и слизистых оболочек кожи;
- эритема запястья – розовые пятна на коже рук;
- гинекомастия– увеличение молочных желез у мужчин;
- увеличение слюнных желез;
- потливость, тахикардия, тремор рук;
- увеличение эритроцитов в крови;
- увеличение ГГТ – фермент печени;
- в крови показатель АСТ больше, чем АЛТ.
Современное оборудование для выбора тактики лечения и прогнозов на выздоровление позволяет не только обнаружить жировую ткань в печени, но и установить количество неработающей жировой и нормальной здоровой ткани в печени в процентном соотношении. В зависимости от результатов обследования врач назначает индивидуальное лечение, так как обменные и гормональные нарушения могут быть выражены по-разному.
Алкогольный фиброз печени: признаки, симптомы, диагностика, лечение
При продолжающейся алкоголизации на фоне алкогольного стеатоза печени может развиться алкогольный фиброз печени с отложением коллагена в перисинусоидальные пространства (пространства Диссе) центральных отделов печеночной дольки (перигепатоцеллюлярный фиброз) и в стенки терминальных (центральных) печеночных венул. Фиброз печени часто не сопровождается выраженной воспалительной реакцией (неактивный фиброз). При продолжающемся приеме алкоголя фиброзирующая реакция активизируется (активный фиброз) и приводит к утолщению и сужению центральных печеночных вен с возможным развитием нецирротической (доцирротической) портальной гипертензии и спустя несколько лет – к формированию алкогольного цирроза печени. Больных с алкогольным фиброзом беспокоят общая слабость, быстрая утомляемость, снижение работоспособности, боли в животе. Печень более плотная, чем при стеатоза, край ее более заострен. В пунктатах печени выявляют центральный, нередко портальный и перицеллюлярный фиброз, часто в сочетании с жировой дистрофией, но без воспалительных и некротических сдвигов. При стойком воздержании от приема алкогольных напитков и соблюдении диеты фиброз печени на протяжении многих лет не эволюционирует в цирроз печени, в то время как при продолжающемся употреблении алкоголя в печени активизируется фиброзирующая реакция и довольно быстро и неминуемо развивается алкогольный цирроз печени.
Симптомы
Когда печень немного увеличена у малышей первых лет жизни, родители и врачи обращают внимание на следующие проявления печеночных патологий:
- жалобы на боль в области проекции органа;
- с правой стороны живота появляются боли при надавливании;
- у ребенка неприятно пахнет изо рта;
- меняется цвет кала: он становится заметно светлее;
- малыш перестает активно играть, быстро утомляется;
- наблюдается снижение аппетита;
- желтеют склеры глаз и кожные покровы;
- ребенок часто капризничает;
- возможна гипертермия.
- Если печень увеличена существенно, мама заметит, что живот стал несимметричным, появились сосудистые звездочки. Если эти симптомы появились, необходимо обращаться к специалисту. Возможно, ультразвуковая диагностика выявит увеличение.
Что такое желтуха
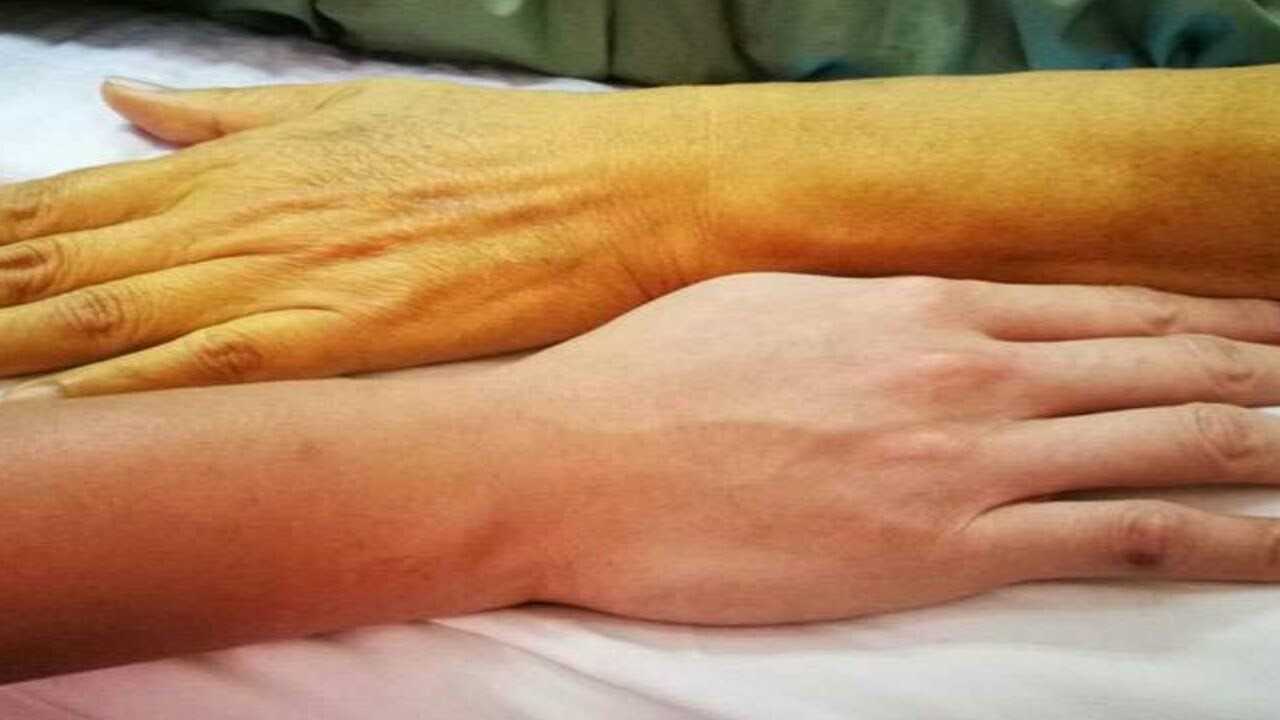
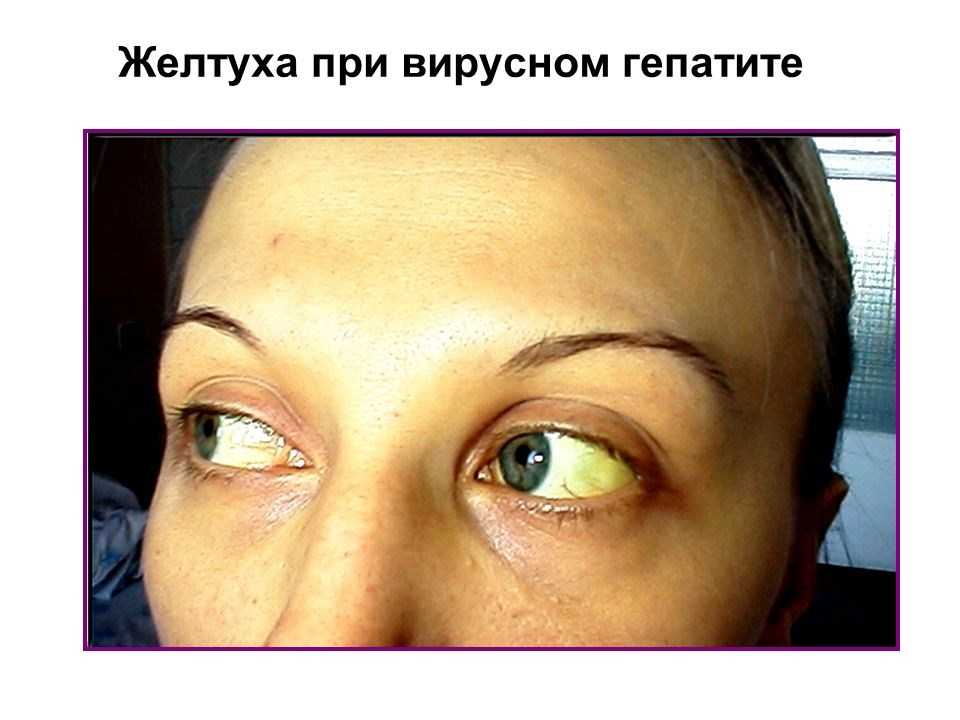
Прежде всего, под желтухой стоит подразумевать не какое-то определенное заболевание (например, гепатит, как думают многие), а целый симптоматический комплекс, который возникает вследствие течения патологических процессов в печени и некоторых органах. По сути, желтуха – это избыточное количество в организме билирубина, что внешне проявляется приобретением склерами, слизистыми оболочками и кожей желтого оттенка.
В норме билирубин образуется в печени и селезенке из гемоглобина в результате распада эритроцитов, после чего преобразуется печенью в желчь и выводится из организма. При желтухе нормальный процесс преобразования и вывода билирубина нарушается, поэтому он почти полностью остается в крови, незначительно выделяясь через почки и кожу.
Наиболее расположены к ней люди с:
- новообразованиями в печени;
- врожденными аномалиями желчно-выводящих путей;
- патологическими процессами в печени и желчном пузыре;
- наличием паразитических организмов;
- послеоперационными осложнениями;
- постреакцией на некоторые медикаментозные средства.
Частые вопросы
Почему печень становится расширенной?
+
Причинами, по которой печень или отдельные доли могут увеличиваться в размерах, могут быть инфекции, сердечно-сосудистые заболевания, болезни самой печени и инфильтрационные процессы. Также гепатомегалия может быть побочным действием при приеме некоторых лекарственных средств.
Как понять, что печень увеличилась?
+
Первые симптомы — неприятные ощущения и чувство распирания в области правого подреберья. По мере развития болезни к ним может добавляться боль при прикосновении, выпирание печени, пожелтение склер и кожных покровов, нарушение стула, тошнота и рвота.
Чем грозит увеличение правой доли печени?
+
Изменение размеров печени приводит к тому, что орган перестает нормально выполнять свои функции. Так как печень отвечает за множество разных процессов, последствия также могут быть самыми разными — от проблем с пищеварением до общей интоксикации организма. Осложнения вызывает и болезнь, которая привела к гепатомегалии.
Как выглядит увеличенная печень?
+
Изменения при гепатомегалии могут быть как на структурном, так и на анатомическом уровне. Это значит, что может измениться размер всей печени или отдельных ее долей, а в структуре печеночной ткани могут формироваться узелки, уплотнения и кисты.
Сколько лечится гепатомегалия?
+
Продолжительность лечения этой патологии зависит от того, какие изменения произошли в пораженном органе и что стало их причиной. Лечат не само увеличение, а ту болезнь, которая к ней привела. Также рекомендуется принимать гепатопротекторы и соблюдать специализированную диету. Питание подбирается по лечебному столу №5.
Профилактика
Избежать проблем с печенью помогут здоровый образ жизни, правильное питание и отказ от употребления спиртных напитков. Чтобы минимизировать риск гепатита В, необходима вакцинация. При первых подозрениях на патологии органов – обратитесь за помощью к врачу. Также медики рекомендуют регулярно (хотя бы раз в год) делать диагностическое УЗИ органов брюшной полости: это позволит своевременно выявить развивающиеся нарушения.
Печень – крупный и выносливый орган. При локальных дистрофических изменениях запускается компенсаторный процесс: железа увеличивается, чтобы помочь организму выжить. Появление тревожных симптомов указывает на серьезные проблемы, которые требуют вмешательства специалиста.
Причины заболеваний печени у детей
Если среди взрослых болезни печени — чаще всего приобретенное состояние, то у детей преобладают врожденные патологии. По статистике, один ребенок из 250 тысяч рождается с заболеванием печени. Патология может быть обусловлена генетически (например, болезни накопления), вызвана внутриутробным нарушением формирования гепатобилиарной системы (недоразвитие желчевыводящего протока) или передачей инфекции от матери к плоду.
При внутриутробном заражении инфекционным агентом чаще всего выступает вирус гепатита В и патогены из группы TORCH-инфекций: токсоплазма, хламидии, цитомегаловирус, вирус герпеса, краснухи, ветряной оспы, аденовирус и вирус Коксаки. Все они при могут спровоцировать развитие сверхострого (фульминантного) гепатита у новорожденного. Врожденные гепатиты занимают ведущее место (48,6%) среди всех заболеваний печени новорожденных.
По мере взросления к врожденным патологиям присоединяются приобретенные. Среди причин инфекционных поражений печени у детей лидируют вирусы гепатитов А и В. Возможны и токсические гепатиты лекарственного происхождения, например, из-за случайной передозировки ацетаминофена (парацетамола). В школьном возрасте начинают проявляться функциональные расстройства желчного пузыря (дискинезии желчевыводящих путей), среди факторов развития которых немалую роль играет хронический стресс, в том числе из-за чрезмерной учебной нагрузки.
Детское ожирение неизбежно влечет за собой неалкогольную жировую болезнь печени (гепатоз печени): распространённость в последние годы усиленно растёт. Также у школьников и подростков возможно возникновение аутоиммунных гепатитов.
Прогноз и профилактика
Единственное заболевание печени, для которого разработана специфическая профилактика — это вирусный гепатит B. Введение вакцинации в российский календарь прививок привело к значительному снижению заболеваемости среди детей. Если мать страдает хроническим вирусным гепатитом, для предупреждения внутриутробного инфицирования ребенка она должна находиться под наблюдением инфекциониста и получать необходимую терапию.
Специфической профилактики других заболеваний печени у детей не существует. Но нужно отметить, что сбалансированное питание, контроль физических и умственных нагрузок способствуют поддержанию здоровья ребенка и в том числе снижают вероятность развития болезней печени.
Что такое жировая болезнь печени?
Здоровая печень не должна содержать жира вообще или содержать его мало. При стеатозе или жировой дистрофии жир накапливаются в клетках печени – гепатоцитах.
Стеатоз оказывает негативное влияние на сердечно-сосудистую систему даже на ранних стадиях. Жировая дистрофия развивается медленно, печень со временем разрушается от токсического отравления и лишнего холестерина. Печень не в состоянии функционировать, когда количество поврежденных клеток достигает критического уровня. Жирная печень не является проблемой, однако жировая ткань, выделяющая гормоны, способствует стеатогепатиту — воспалительному процессу, который за счет прогрессирования приводит к фиброзу. Это заболевание порождает цирроз печени и необратимые изменения, увеличивая риск рака печени, поскольку печень плохо работает –не обезвреживает, не очищает организм, так как ткань в ней замещается на соединительную.
Жирная печень не является проблемой, однако жировая ткань, выделяющая гормоны, способствует стеатогепатиту — воспалительному процессу, который за счет прогрессирования приводит к фиброзу. Это заболевание порождает цирроз печени и необратимые изменения, увеличивая риск рака печени, поскольку печень плохо работает –не обезвреживает, не очищает организм, так как ткань в ней замещается на соединительную.
| Остеопатическое лечение | |
| Прием остеопата — 1 сеанс/1 час | 7000 руб |
Существует классификация Всемирного конгресса гастроэнтерологов. В 1994 году в Лос-Анджелесе были приняты рекомендации специалистами Международной рабочей группы, в соответствии с которыми хронические гепатиты и циррозы печени различают по этиологии, по стадии распространенности фиброза, позволяющие судить о его размерах, степени активности, определяемой биохимическими тестами (активность АЛТ), морфологическими изменениями печени. Жировая дистрофия печени — серьезный диагноз, требующий наблюдения
Важно следить за здоровьем печени и своевременно предотвращать причину заболевания, ведь это единственный орган, который способен восстановиться даже после развития тяжелой болезни. Чаще всего печеночное ожирение связано с двумя заболеваниями:
- Неалкогольная жировая болезнь печени (НАЖБП).
- Алкогольная жировая болезнь печени или (АЖБП)
Профилактика увеличения печени
Суть профилактики в предупреждении заболеваний, которые приводят к увеличению печени
Для этого важно выполнять следующие рекомендации:
- Правильно питаться и не злоупотреблять вредными продуктами, контролировать потребление углеводов и жиров.
- Избавиться от вредных привычек.
- Не допускать бесконтрольного приема лекарств, проводя медикаментозное лечение только по назначению врача.
- Соблюдать все правила гигиены, чтобы избежать паразитарного или вирусного инфицирования.
- Тем, кто перенес заболевания печени, необходимо регулярно проходить профилактические осмотры у врача.
- Практиковать регулярную физическую активность, но она не должна быть чрезмерной.
Признаки и симптомы увеличения печени
Если печень увеличена совсем немного, в большинстве случаев это не вызывает вообще никаких симптомов. Но при сильной гепатомегалии печени могут появляться:
- Ощущение полноты в области печени;
- Абдоминальный дискомфорт;
- В зависимости от конкретной причины увеличения печени – симптомы первичных заболеваний. Это могут быть желтуха, усталость и слабость, тошнота, потеря веса.
В ходе медицинского обследования врач может обнаружить увеличение печени с правой стороны живота. Чтобы точно установить причину гепатомегалии печени, могут проводиться самые разные анализы, исследования и тесты:
- Анализы крови для проверки на ферменты печени и другие нарушения, связанные с заболеваниями печени;
- Компьютерная томография, МРТ или УЗИ для визуальной оценки состояния печени;
- ЭРХПГ – обследование для обнаружения проблем с желчными протоками;
- Биопсия печени – взятие небольшого образца тканей печени дл исследования под микроскопом и проверки на рак или жировую дистрофию печени.
































