Классификация и стадии развития
По течению билиарный рефлюкс-гастрит подразделяется на острый и хронический. По типу поражения современная гастроэнтерология классифицирует заболевание на следующие виды:
- поверхностный — наблюдается постепенное волочение в патпроцесс эпителия слизистого слоя органа. Происходит замещение поврежденных клеток на кишечный эпителий, развивается разной степени выраженности метаплазия. Для этого вида рефлюкса свойственно длительное хроническое течение с высоким риском малигнизации;
- эрозийный — формируются поверхностные дефекты, локализованные строго в пределах слизистой оболочки желудка. Со временем эрозии увеличиваются в размерах, захватывая подмышечный и мышечный слои, образуются язвы;
- атрофический — слизистая истончается, пораженные атрофированные стенки желудка становятся гиперчувствительными ко всем агрессивным средам, включая желудочный сок. Атрофический рефлюкс-гастрит — наиболее опасная форма патологии, поскольку при ней активно формируется основа для дальнейшего злокачественного перерождения.
Также по объему поражения гастроэнтерологи выделяют очаговую и диффузную патологические формы. В первом случае воспалительный процесс локализован на определенном участке желудка, во втором случае наблюдается поражение всей слизистой оболочки.
Профилактическое лечение
После купирования обострения ГЭРБ необходима поддерживающая терапия, которая должна обеспечить хорошее качество жизни, сохранить достигнутый результат лечения, предотвратить осложнения болезни.
- Объем медикаментозной терапии определяет врач, исходя из индивидуальных особенностей течения болезни, эффективности применяемых препаратов. Как правило, используют препараты, которые оказались эффективными при лечении обострения. Врачом могут назначаться различные схемы приема лекарственных средств – это может быть постоянный прием, или «по требованию», или «терапии выходного дня», или короткие курсы.
- Пациентам следует знать, что нежелательно принимать лекарства и травы, которые снижают тонус нижнего пищеводного сфинктера: папаверин, но-шпу, теофиллин, антидепрессанты, снотворные средства, нитраты, антагонисты кальция, мяту перечную или курчавую, нестероидные противовоспалительные средства.
- Совершенно необходимым являются изменение стиля жизни, коррекция питания и режима питания, применение пищевых добавок и фитотерапия.
Хорошо зарекомендовали себя растительные смеси, составленные известным травником С.И. Михальченко из Владимирской области, вот одна из них:
Профилактическое лечение — это наиболее эффективный и безопасный способ сохранить свое здоровье на многие годы.
Причины
Главной причиной рефлюксного гастрита является нарушение моторики и слабость сфинктеров. Спровоцировать патологию могут внешние и внутренние факторы. В некоторых случаях заболевание становится последствием врожденных аномалий в строении системы пищеварения. К внешним провоцирующим факторам относятся неправильное питание, бесконтрольный прием медикаментов, злоупотребление вредными привычками и постоянные эмоциональные перегрузки организма.
Другие причины:
- врожденные аномалии пищеварительного тракта;
- злокачественные новообразования в органах пищеварения;
- последствия операции по сужению дуоденальной кишки;
- слабость сфинктерных мышц и снижение их моторики;
- повышенное кишечное давление;
- хронические заболевания пищеварительной системы;
- последствия операции по удалению части желудка;
- непроходимость двенадцатиперстной кишки;
- последствия операции по удалению желчного пузыря;
- анатомическое смещение желудка.
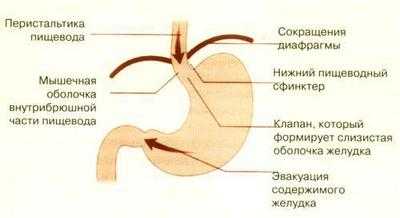 Пища в желудке в норме проходит в определенном направлении.
Пища в желудке в норме проходит в определенном направлении.
Частые вопросы
Что такое поверхностный гастродуоденит?
+
Это воспалительный процесс в пилорическом отделе желудка и ДПК. При этом в патпроцесс вовлекается только слизистая. Патология распространены среди подростков, студентов.
Как появляется недостаточность привратника при ДГР у взрослых?
+
Причинами возникновения патологии считается ослабление мышечного тонуса — у пожилых людей, гормональных сбоев — у беременных, при врожденной патологии, патологии ЦНС, гастрите. Характеризуется болями в эпигастральной области, диспепсией.
Можно ли полностью вылечить дуоденальный гастрорефлюкс?
+
Если своевременно заметить патологический заброс желчи из ДПК в желудок и вылечить,то прогноз благоприятный
При этом важно соблюдать диету и следовать рекомендациям врача неукоснительно.. Что это за диагноз — ДГР?
+
Что это за диагноз — ДГР?
+
Расшифровка — дуодено-гастральный рефлюкс, при котором происходит заброс содержимого ДПК в желудок. При этом не стоит путать эту болезнь с ГЭР — гастроэзофагеальным рефлюксом, который чаще всего регистрируется у беременных и дуоденогастроэзофагеальным рефлюксом, при котором содержимое двенадцатиперстной кишки достигает пищевода.
Симптомы заболевания
Клиническая картина билиарного рефлюкс-гастрита вариативна и зависит от степени распространенности процесса, глубины поражения желудочной стенки. Основными проявлениями являются:
- болевой синдром — пациентов беспокоит боль тупого или ноющего характера, преимущественно локализованная в правом подреберье, довольно часто она иррадиирует в позвоночник. Болезненные ощущения возникают во время еды или после обильного приема пищи;
- диспепсический синдром — проявляется выраженной отрыжкой кислым, приступами тошноты, рвоты с примесью большого количества желудочного сока, метеоризмом. У большинства пациентов отмечается нестабильность стула: периодические запоры сменяются выраженной диареей. После любого приема пищи пациенты жалуются на чувство переполнения желудка.
В результате нарушения процесса всасывания, у больных отмечается потеря аппетита со значительным снижением массы тела, довольно часто развивается анемия, ухудшается состояние кожных покровов, выявляется повышенная хрупкость ногтей и выпадение волос, диагностируется хейлит в уголках губ («заеды»). При длительном течении патологии наблюдается раздражительность, нарушение сна, общая слабость.
 Некоторые симптомы билиарного рефлюкс-гастрита
Некоторые симптомы билиарного рефлюкс-гастрита
Диагностика желчного рефлюкса
Обычно гастроэнтерологу достаточно описания симптомов и знания истории болезни, чтобы поставить диагноз. Но отличить кислотный рефлюкс от билиарного – сложно. Для этого требуется дополнительное обследование:
- УЗИ брюшной полости
- рентгенографию желудка с контрастом
- фиброгастроскопия. Тонкая, гибкая трубка с камерой вводится в горло. Эндоскоп может показать желчь, пептическую язву или воспаление в желудке и пищеводе
- амбулаторные кислотные тесты. В этих тестах используется датчик для измерения кислотности, чтобы определить, когда и как долго происходит рефлюкс кислоты в пищевод. Амбулаторные кислотные тесты могут помочь врачу исключить кислотный рефлюкс. В одном из тестов тонкая гибкая трубка с зондом на конце вводится в пищевод через нос. Зонд измеряет кислотность пищевода в течение 24 часов. В другом тесте, называемом тестом Браво, зонд прикрепляется к нижней части пищевода во время эндоскопии, а катетер удаляется.
- импеданс пищевода. Этот тест измеряет, всасывается ли газ или жидкость в пищевод. Он полезен для людей, которые отрыгивают желчь, которая не была обнаружена кислотным зондом. Как и при стандартном зондировании, при импедансном исследовании пищевода используется зонд, который вводится в пищевод с помощью катетера.
Ночной кислотный рефлюкс: как его остановить?
Если вы испытываете кислотный рефлюкс по ночам, возможно, вам стоит внести несколько изменений в питании и образе жизни. Например, поскольку вертикальное положение помогает пищеварению, врачи рекомендуют ужинать за несколько часов до сна.
Врачи также рекомендуют приподнимать изголовье кровати, чтобы сила тяжести не позволяла пище попадать из желудка в пищевод.
Если вы часто страдаете этим заболеванием, вам может потребоваться медицинская помощь.
Исследования показывают, что гормон мелатонин или лекарства с аналогичным действием могут уменьшить симптомы.
В этой статье мы обсудим симптомы, причины и лечение кислотного рефлюкса в ночное время. Мы также опишем некоторые методы профилактики и управления рефлюксом.
Патогенез
В основе патогенетических механизмов развития ДГР лежат:
- несостоятельность сфинктерного аппарата, что позволяет содержимому дуоденальной кишки свободно через пилорический/нижний пищеводный сфинктеры достигать желудка;
- антродуоденальная дисмоторика (расстройство координации между пилорическим/антральным отделами желудка и ДП-кишкой), что приводит к нарушению управления направлением тока содержимого двенадцатиперстной кишки;
- ликвидация антирефлюксного барьера после операционного вмешательства (частичная гастрэктомия).
При развитии патологического ДГР из-за дисфункции сфинктеров желчь ретроградно в составе рефлюксата попадает из ДПК в выше расположенный желудок. Компоненты дуоденального содержимого, представленные желчными кислотами, лизолецитином и трипсином, обладают агрессивным повреждающим действием на слизистую оболочку желудка. Наиболее выраженным действием обладают тауриновые конъюгированные желчные кислоты и лизолецитин, особенно при кислом рН, что и определяет их синергизм с соляной кислотой при развитии гастрита. Трипсин не конъюгированные желчные кислоты оказывают выраженное токсическое действие при слабощелочном и нейтральном рН, при этом, токсичность неконъюгированных желчных кислот обеспечивается преимущественно ионизированными формами, которые способны легко проникают через СОЖ.
Длительное воздействие на СОЖ желчных кислот, содержащихся в желчи, вызывает некробиотические и дистрофические изменения поверхностного эпителия и приводят к состоянию рефлюксгастрита (гастрит С).
При наличии Нelicobacter pylori повреждающее действие рефлюксанта на СОЖ усиливается. Формирование ДГР способствует нарушению моторики разных отделов ЖКТ и функции сфинктеров, что приводит к расстройству работы пищеварительного конвейера, оказывает негативное влияние на мембранное/полостное пищеварение и всасывание пищевых ингредиентов, изменяет водный баланс. Агрессивное влияние вначале проявляется в виде нарастающей атрофии, дисплазии и метаплазии СОЖ, формирующих риск развития гастроканцерогенеза. Постепенное агрессивное воздействие желчи с панкреатическим соком способствует тому, что поверхностный гастрит прогрессирует и эрозии слизистой трансформируются в эрозивно-язвенные поражения СОЖ.
Антациды
До 1980-х годов антациды были стандартным средством лечения легкой формы ГЭРБ. Они по-прежнему используются для уменьшения симптомов легкого рефлюкса. Антациды принимают после каждого приема пищи и перед сном.
 Прием антацидов перед сном
Прием антацидов перед сном
Антациды также полезны при побочных эффектах: они облегчают запор (алюминиевые антациды: ALternaGEL, Amphojel), могут усиливать жидкий стул (магниевые антациды: Phillips Milk of Magnesia). Гидроксид алюминия увеличивает pH содержимого желудка до >4 и подавляет протеолитическую активность пепсина, уменьшает симптомы расстройства желудка. Антациды не снижают частоту рефлюкса, но снижают кислотность текучего содержимого.
Гидроксид магния подавляет симптомы ацидоза, улучшает пищеварение. Антациды гидроксида магния осмотически задерживают жидкости в кишечнике, что растягивает стенки кишечника, стимулирует перистальтику кишечника и смягчает стул (слабительный эффект). При взаимодействии с соляной кислотой желудочного сока гидроксид магния превращается в хлорид магния.
Ингибиторы протонной помпы (ИПП)
Это сильнейшие препараты, подавляющие желудочную секрецию. Клинические исследования показали, что они наиболее эффективны при лечении ГЭРБ. ИПП обычно хорошо переносятся, вызывая относительно мало побочных эффектов. Однако ИПП могут нарушать гомеостаз кальция, усугубляя существующие нарушения сердечной проводимости. ИПП повышают риск переломов бедренной кости у женщин в постменопаузе.
На основании множества клинических испытаний были сделаны выводы, что ИПП более эффективны, чем блокаторы H2, в контроле симптомов ГЭРБ в течение 4 недель. И более эффективны при лечении эзофагита в течение 8 недель. Также сообщается, что не обнаружено, что какой-либо препарат PSI более эффективен, чем другие, в борьбе с симптомами ГЭРБ в течение 8 недель.
Хотя ИПП являются наиболее эффективными антисекреторными препаратами, их применение, особенно в течение длительного периода времени, связано со многими побочными эффектами. Во-первых, у ИПП есть ограничения по применению: их нельзя применять детям до 1 года, беременным и кормящим женщинам. Было показано, что использование ИПП во время беременности увеличивает риск врожденных дефектов (пороков сердца).
 Ограничения по применению ИПП
Ограничения по применению ИПП
Исследования, проведенные в США, показывают, что чрезмерное использование ИПП имеет опасные последствия. Поэтому FDA США предупреждает врачей и пациентов о том, что в год не должно быть более трех 14-дневных курсов лечения. Длительное или частое использование ИПП связано с повышенным риском переломов костей, гиповитаминоза B12, электролитного дисбаланса (в первую очередь гипомагниемии), мышечных спазмов и даже судорог.
Чрезмерное подавление секреции желудочного сока при приеме ИПП может вызвать дискомфорт в эпигастрии, расстройство желудка, усиление кишечных инфекций (C. difficile и др.), Риск аспирационной пневмонии. Риск инфекционных осложнений еще выше, когда ИПП используются с блокаторами Н2-рецепторов.
Почему возникает рефлюкс-гастрит
При нормальной работе пищеварительной системы желчь не попадает в желудок: в двенадцатиперстной кишке ее удерживает пилорический сфинктер (привратник). Если секрет печени преодолевает барьер, значит в работе ЖКТ имеются проблемы. При попадании желчных кислот только в желудок, говорят о дуоденогастральном или билиарном рефлюкс-гастрите, если агрессивному воздействию подвергается также пищевод – о дуоденогастроэзофагеальном.
Содержимое двенадцатиперстной кишки помимо полупереваренной пищи, ферментов и пигментов, содержит желчные кислоты. Попадая в желудок и смешиваясь с панкреатическим соком, они становятся причиной необратимых изменений в клетках эпителия. Воспаление приводит к формированию язвы или эрозий.

Причины рефлюкс-гастрита
Заброс желчи в желудок и пищевод происходит вследствие несостоятельности пилорического сфинктера, дисбаланса моторной функции пищеварительной системы, врожденных или приобретенных дефектов анатомии кишечника.
Подобные состояния, в свою очередь, являются результатом:
- Заболеваний ЖКТ и желчевыводящих путей. Чаще всего рефлюкс возникает на фоне хронического гастрита, язвы или дуоденита. Также забросу желчи способствуют дискинезии желчевыводящих путей, функциональные расстройства сфинктера Одди, холецистит, панкреатит.
- Повышенного давления в кишечнике. Дуоденальная гипертензия приводит к замедлению эвакуации пищи из желудка, избыточному растяжению его стенок и ослаблению привратника. Провоцируют подобные состояния опущения внутренних органов, грыжи, глистные инвазии, частые подъемы тяжестей, опухоли и кисты.
- Операционных вмешательств. Пациенты, которые перенесли резекцию желудка, пластику или удаление привратника, холецистэктомию, хирургическую реконструкцию желчных протоков, чаще сталкиваются с диагнозом «рефлюкс-гастрит».
- Бесконтрольного приема медикаментов. Тонус пилорического сфинктера может снижаться на фоне длительного лечения определенными препаратами, обеспечивая условия для возникновения рефлюкса и хронического гастрита. В эту категорию входят противовоспалительные нестероидные средства, органические нитраты, бета-адреноблокаторы, психотропные, спазмолитики.
К факторам риска, способствующим развитию гастрита с рефлюксом, относят курение, увлечение спиртными напитками, злоупотребление острыми и жирными блюдами, лишний вес, несбалансированное и нерегулярное питание, малоподвижный образ жизни.
Симптомы гастрита
Симптомы хронического гастрита выражены умеренно и могут вообще отсутствовать. Периоды улучшения самочувствия обычно чередуются с обострениями. Проявления гастрита во многом зависят от длительности его существования и причины.
Симптомы хеликобактерного гастрита
Самым распространенным является гастрит, связанный с заражением бактерией H.Pylori. На начальных стадиях болезни (обычно в молодом возрасте) основными его признаками являются:
- ноющие, сосущие боли в верхней части живота — «под ложечкой», спустя 1,5–2 часа после еды;
- боли в этой же зоне натощак;
- изжога (ощущение жжения за грудиной и в горле);
- отрыжка кислым.
Спустя годы, хронический гастрит приводит к атрофии — истощению слизистой оболочки желудка, снижению ее функции. В таких случаях говорят о развитии атрофического гастрита. На разрушенной слизистой оболочке бактерии H. Pylori уже не уживаются и постепенно исчезают. В желудочном соке становится меньше пищеварительных ферментов и соляной кислоты, что приводит к нарушению переваривания пищи.
Симптомы атрофического гастрита
Симптомы атрофического гастрита обычно наблюдаются в более позднем возрасте:
- снижение аппетита;
- потеря массы тела;
- отрыжка воздухом, пищей, «тухлыми яйцами»;
- чувство тяжести в животе;
- быстрое насыщение (чувство переполнения желудка при употреблении маленького количества пищи);
- тупые боли в верхней части живота, обычно после еды;
- урчание и вздутие в животе;
- нарушение стула со склонностью к поносам.
-
Атрофический гастрит и рак желудка
Атрофический гастрит (в том числе вызванный аутоиммунными причинами (см. ниже)) в несколько раз повышает риск развития рака желудка. Если вы ощущаете описанные выше симптомы, необходимо обратиться к врачу, чтобы провести диагностику гастрита и исключить раковые изменения на слизистой.
Симптомы аутоиммунного гастрита
Аутоиммунный гастрит с самого начала является атрофическим, то есть его симптомы схожи с поздними стадиями хеликобактерного гастрита (см. выше). Однако есть и некоторые особенности, которые не являются обязательными:
- наличие сопутствующих аутоиммунных заболеваний (аутоиммунный тиреоидит, аутоиммунный гепатит, витилиго, сахарный диабет 1 типа и др.), в том числе у родственников;
- мышечная слабость, быстрая утомляемость;
- чувство ползания мурашек в пальцах ног, потеря чувствительности;
- ломкость ногтей, волос, «заеды» в уголках губ;
- болезненность языка — глоссит.
Симптомы реактивного (химического) гастрита
Реактивный (химический) гастрит чаще развивается:
- у людей, перенесших операции на желудке;
- после удаления желчного пузыря (подробнее читайте «Постхолецистэктомический синдром»);
- при длительном приеме НПВС — нестероидных противовоспалительных средств (диклофенак, индометацин, аспирин и др.).
Его симптомы схожи с проявлениями хеликобактерного гастрита (см. выше), однако развитие реактивного гастрита обычно приводит к уничтожению H. Pylori. Отличительной особенностью реактивного гастрита являются:
Диета при ДЖВП
Правильно организованное лечебное питание – один из методов нормализации состояния печени и желчного пузыря.
Если тщательно выполнять рекомендации диетолога, можно рассчитывать на длительные периоды ремиссии, нормализацию стула, пищеварения, нормализацию выхода желчи. Основные принципы организации диеты при дискинезии:
- ограничение количества жиров с сохранением нормы белков и углеводов;
- питание небольшими порциями по 5-6 раз в день, как профилактика застоя желчи;
- соблюдение режима приема пищи для выработки порций желчи в строго определенное время;
- щадящая кулинарная обработка – блюда отварные или запеченные;
- запрет на жареную пищу для профилактики раздражения желчного пузыря;
- запрет на употребление холодной пищи, провоцирующей спазмы сфинктеров;
- уменьшение соли, обильное питье для профилактики сгущения желчи;
- отказ от алкоголя, как фактора нарушения оттока желчи и ее застоя;
- увеличение доли клетчатки для снижения уровня холестерина, размягчения кала, активизации перистальтики кишечника.
Все продукты, усиливающие продуцирование желчи, раздражающие желудок, кишечник и желчный пузырь, находятся под запретом при ДЖВП. К ним относятся: пряные овощи, крепкие бульоны, блюда из субпродуктов, консервы и колбасы, жирные сорта мяса и рыбы, блюда быстрого питания (фаст-фуд), газированные напитки, кофе и крепкий чай.
Рекомендуются продукты, богатые витаминами, большим количеством белка, повышающие текучесть и прозрачность желчи. К ним относятся фрукты, салаты из свежих овощей с растительным маслом, нежирные сорта мяса и птицы, молочные и кисломолочные продукты, сладости в виде пастилы, зефира, мармелада. Напитки, рекомендуемые при ДЖВП, — чай с лимоном, фруктовые и овощные соки (разведенные), щелочная минеральная вода.
Кислотный рефлюкс: причины
Кислотный рефлюкс возникает, когда содержимое желудка попадает в пищевод. Это происходит из-за ослабления сфинктера пищевода.
Сфинктер — это мышца, которая действует как клапан. Он расслабляется, позволяя проглоченной пище попасть в желудок. Затем он закрывается, чтобы пища не двигалась в противоположном направлении. Если сфинктер слабый, он может не функционировать должным образом.
Почему ослабевает сфинктер?
Различные факторы могут ослабить нижний сфинктер пищевода или вызвать его расслабление, когда он должен оставаться закрытым.
По данным Национального института диабета, болезней органов пищеварения и почек (NIDDK), эти факторы могут включать:
- курение
- ожирение
- беременность
- грыжа пищеводного отверстия диафрагмы
- некоторые лекарства, такие как нестероидные противовоспалительные препараты и некоторые лекарства, которые врачи используют для лечения депрессии
Симптомы ДЖВП
Дискинезия желчевыводящих путей выражается в замедлении или ускорении их работы.
Признаки дискинезии могут различаться в зависимости от типа патологии. Определяя его, анализируют скорость движения желчи по ходам (кинезию) и тонус сфинктеров и мышц желчного пузыря. Различают следующие типы ДЖВП:
- с замедленным оттоком желчи (гипокинетический или атонический);
- с активным и резким оттоком желчи (гиперкинетический или спастический);
- с повышенным тонусом сфинктеров (гипертонический);
- с пониженным тонусом сфинктеров (гипотонический);
- смешанный, объединяющий признаки двух типов.
При повышенном тонусе сфинктера и развития сценария болезни по гиперкинетическому и гипертоническому типу избыток желчи поступает в кишечник независимо от того, содержится в нем пища или нет.
Желчь поступает из основного желчного протока в проток поджелудочной железы. Ткани его разрушаются, не происходит оттока панкреаса – сока поджелудочной железы. Так начинается панкреатит – самопереваривание поджелудочной железы.
Если желчь попадает в желудок вследствие обратного заброса (рефлюкса), этот несвойственный для него компонент способствует раздражению слизистой и ее изъязвлений. Сопутствующими заболеваниями при таком сценарии развития болезни становится гастрит, диспепсические проявления.
Раздражение слизистой 12-перстной кишки приводит к ее воспалению и началу дуоденита. Пусковым механизмом этого процесса могут быть стресс или нервное потрясение, а так же злоупотребление алкоголем, острой, жирной, жареной пищей. Гипертонический тип дискинезии, когда в кишечник поступает избыточное количество желчи, проявляется следующими симптомами:
- периодически возникающий жидкий стул;
- жжение в кишечнике после сладкой пищи и стресса;
- тошнота, рвота с желчным привкусом;
- язык, обложенный белым налетом;
- внезапная резкая боль, появляющаяся после нагрузки и после бега;
- ухудшение аппетита;
- отказ от еды;
- головные боли;
- астения и слабость.
Застой желчи при гипокинетическом типе дискинезии приводит к началу холецистита и желчекаменной болезни. Жиры, поступающие в организм, не перевариваются полностью, что приводит к нехватке энергии и авитаминозу. Сниженная энергетика организма приводит к нарушению обмена веществ, болезням опорно-двигательного аппарата, ожирению, бронхиальной астме.
Гипотонический тип ДЖВП, когда в 12-перстной кишке оказывается недостаточное количество желчи, проявляет себя снижением аппетита, появлением запоров, внезапной значительной потерей веса, тяжестью в правом подреберье. При смешанном типе этой патологии симптомы выглядят следующим образом:
- появление боли и чувства тяжести в правом боку;
- колебания веса;
- отрыжка горечью;
- чередование запоров и поносов;
- нарушения аппетита.
Болевые ощущения в правом подреберье при гиперкинетической дискинезии могут быть настолько сильными, что начинают с высокой интенсивностью отдавать в плечо.
Возможные осложнения
Длительное течение гастрита с билиарным рефлюксом со временем может перерасти в дуоденогастроэзофагеальную форму, где кроме поражения желудка затрагивается пищевод, в итоге развивается эзофагит, ключевыми симптомами которого являются остро выраженная боль за грудиной и трудности при глотании.
В случае заброса желудочного содержимого в трахею может возникнуть рефлекторный ларингоспазм, требующий немедленного оказания помощи, в противном случае наступает асфиксия (удушье).
Прогрессирование рефлюкс-гастрита может спровоцировать такие угрожающие для жизни состояния, как:
- желудочно-кишечное кровотечение;
- гиповолемия;
- перфорация стенки желудка;
- ЯБЖ;
- перитонит;
- сепсис.
Изъязвления, сформированные в результате патологического заброса желчи, имеют склонность к малигнизации — раку желудка.
ИПП или эндоскопия
40-60 %пациентов с симптомами рефлюкса не имеют макроскопических изменений слизистой оболочки пищевода.
Чувствительность эндоскопического исследования в постановке диагноза ГЭРБ – около 50%.
«Эндоскопия раз в жизни» при ГЭРБ была предложена с целью улучшения пищевода Баретта.
Трансформация неэрозивная ГЭРБ — эрозивная ГЭРПБ — пищевод Баретта — аденокарцинома подвергается сомнению. Британское исследование более 12 тыс. пациентов сроком 25 лет, показало, что только у 4,4% пациентов неэрозированная рефлюксная болезнь перешла в эрозивную форму.
В 2011 году при 7-летнем исследовании более 8 тысяч пациентов с цилиндрической метаплазией пищевода (из них 46% с пищеводом Баретта), продемонстрировано, что риск развития аденокарциномы не отличается в группах больных с различной длительностью ГЭРБ: 1-6 лет, 6-11 лет или более 11 лет.
Согласно результатам исследования в 2011 году у мужчин 35 лет, страдающих ГЭРБ, частота аденокарциномы пищевода составляет 1:100000 (для сравнения: колоректальный рак в этой группе был в 6,9 раза выше).
Риск развития аденокарциномы пищевода у женщин 60 лет, страдающих ГЭРБ, не превышал показателей риска развития рака грудной железы у мужчин (3,9:100 000).
Наличие пищевода Баррета остается фактором риска развития аденокарциномы, однако абсолютный ежегодный риск составляет 0.12%, что значительно ниже, чем ранее принятый 0,5%. По данным ученых Санкт-петербурга с 2008 – 2012 год среди пациентов с диагнозом «пищевод Баретта аденокарцинома пищевода была выявлена лишь в 0,002% (2 случая на 985 пациентов) и редко наблюдается у людей до 55 лет и сопровождаются симптомами тревоги.
Список симптомов, являющихся основанием для направления на эндоскопическое исследование:
- возраст более 55 лет,
- желудочно-кишечное кровотечение,
- анемия,
- удушье,
- боль в груди,
- болезненность при пальпации абдоминальной области,
- прогрессирующую дисфагию,
- иктеричность склер,
- положительный тест на скрытую кровь в кале,
- анорексия,
- одинофагия (болезненное глотание),
- повторяющаяся рвота,
- ранее документированная пептическая язва,
- в анамнезе – операция на желудке или злокачественная опухоль,
- семейный анамнез по раку ЖКТ,
- необъяснимую потерю массы тела (более 10%),
- лимфаденопатия.
Аденокарцинома до 80% встречается у мужчин, поэтому женщинам без симптомов тревоги и которые отвечают на терапию, нет необходимости назначать эндоскопию.
Американское общество эндоскопистов показали, что от 10 до 40% проведенных эндоскопических исследований не привели к в дальнейшем к улучшению здоровья и качества жизни пациентов, назначены не по показаниям. Ошибки – назначение эндоскопии с типичными симптомами ГЭРБ и оценка течения пищевода Баретта.
Патофизиология
В нормальных условиях (у здорового человека) содержимое желудочного сока с повышенной кислотностью периодически попадает в пищевод, но внутренние защитные механизмы либо снижают количество выделяемой кислоты до минимума, либо удаляют кислоту, которая быстро удаляется путем «очищения» пищевода. Поэтому симптомы кислотного раздражения пищевода не ощущаются или минимальны.
Механизмы, которые защищают пищевод от желудочной кислоты, включают нижний сфинктер пищевода (сфинктер) и нормальную перистальтику пищевода (моторику). Когда эти механизмы нарушаются, возникает рефлюкс и возникают симптомы ГЭРБ.
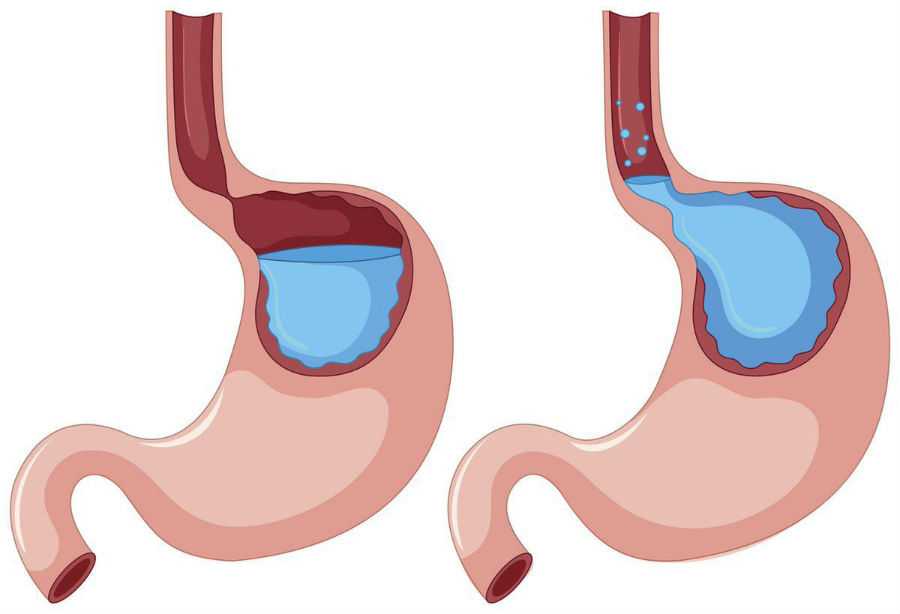 Гастроэзофагеальный рефлюкс
Гастроэзофагеальный рефлюкс
Сначала определение.
Ларингофарингеальный рефлюкс (ЛФР) — болезненное состояние, которое возникает из-за заброса соляной кислоты и ферментов желудочного сока (иногда желчи) в пищевод и далее в горло.
Другие названия — экстраэзофагеальный рефлюкс, “тихий” рефлюкс.
Это состояние отличается от классической гастроэзофагеальной рефлюксной болезни (ГЭРБ)
Классический ГЭРБ — это изжога, отрыжка кислым, боли за грудиной.
Проявления типичной ГЭРБ описаны еще в древнегреческих трактатах.

Средневековые врачи обсуждают тактику лечения рефлюкса. У женщины справа ведро с Гевисконом.
О проявлениях рефлюкса со стороны носоглотки и дыхательных путей заговорили только в 19 — 20 веке.
Знаменитый врач Уильям Ослер первый предположил связь между астмой и рефлюксом из желудка.
С конца 80 годов прошлого века все больше и больше врачей стали интересоваться такими нетипичными проявлениями рефлюкса. Этот факт легко отследить по нарастанию количества публикаций в сети PubMed.
Гастроэнтерологи обычно считают ларингофарингеальный рефлюкс необычном проявлением гастроэзофагеальной рефлюксной болезни, а отоларингологи отдельным клиническим состоянием.
Они все правы…
В случае классической ГЭРБ и в случае ларингофарингеального рефлюкса основное значение придается забросу содержимого желудка в пищевод. Этому способствуют слишком частые и возникающие в неуместное время расслабления нижнего пищеводного сфинктера, который в норме должен пропускать пищу или воду вниз, а не выпускать наверх.
Заброс в пищевод и провоцирует основные проявления классической ГЭРБ — изжогу и боли за грудиной.
Но не у каждого, кто имеет ГЭРБ, есть и ларингофарингеальный рефлюкс.
Верно и обратное утверждение — не у каждого с ЛФР есть типичные проявления ГЭРБ. Например, изжогу замечают у себя только 35%.
Таким образом, проявления рефлюкса в пищеводе и в дыхательных путях могут идти не параллельно.
Эрозии и язвы на слизистой пищевода — важнейшие признаки ГЭРБ, а при ЛФР описаны даже у взрослых пациентов не более, чем в 25% случаев.
Два очень важных именно для понимания сути ларингофарингеального рефлюкса факта:
- При ларингофарингеальном рефлюксе очень важен верхний пищеводный сфинктер, который в норме должен не дать содержимому пищевода попадать в горло.
- Слизистая горла и голосовых связок менее устойчива к повреждению содержимым желудка (до 50 эпизодов рефлюкса из желудка в пищевод за сутки).
Рефлюкс-гастрит — что это такое?
Желудок соединяется с кишечником специальными клапанами — сфинктерами. Мышцы закрывают или открывают проход. Через сфинктеры переваренная пища попадает в кишечник. Синхронная деятельность мышц обеспечивает нормальный процесс пищеварения. Если их моторика нарушается, то непереваренные остатки пищи и желудочный сок попадают обратно в желудок. Такой патологический процесс провоцирует раздражение слизистых оболочек органа. В медицинской практике данное нарушение пищеварительной системы называется рефлюкс-гастрит или желчный рефлюкс-гастрит типа С.
Особенности заболевания:
- болезнь трудно поддается лечению и в большинстве случаев принимает хроническую форму;
- кишечная смесь способна разъедать слизистые оболочки органов пищеварения и нарушать их функциональное состояние;
- при рефлюксном поражении ЖКТ соляная кислота в большом количестве попадает в двенадцатиперстную кишку, провоцируя раздражение стенок органа.
Факторы риска
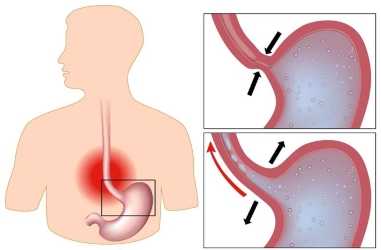 Движение желудочного содержимого в норме и при рефлюксе.Некоторые патологические состояния в значительной степени повышают риск рефлюксного поражения пищеварительного тракта. К таким заболеваниям относятся воспаления желчного пузыря, поджелудочной железы, хронические болезни ЖКТ. В особую группу риска входят пациенты с конкрементами в почках, мочевом пузыре или желчевыводящих протоках. Повысить вероятность развития рефлюкс-гастрита могут некоторые внешние факторы.
Движение желудочного содержимого в норме и при рефлюксе.Некоторые патологические состояния в значительной степени повышают риск рефлюксного поражения пищеварительного тракта. К таким заболеваниям относятся воспаления желчного пузыря, поджелудочной железы, хронические болезни ЖКТ. В особую группу риска входят пациенты с конкрементами в почках, мочевом пузыре или желчевыводящих протоках. Повысить вероятность развития рефлюкс-гастрита могут некоторые внешние факторы.
Дополнительные факторы риска:
- нарушение режима питания;
- злоупотребление спиртными напитками;
- регулярные стрессовые ситуации;
- бесконтрольный прием медикаментов.
Заключение
Билиарный рефлюкс-гастрит — патология, при которой ретроградно поступающая желчь из кишечника в желудок повреждает слизистую оболочку, вызывая воспалительные изменения, в результате чего нарушается процесс пищеварения. Заболевание проявляется болевым синдромом, диспепсическими проблемами и общевегетативными симптомами. Диагностические мероприятия включают тщательный осмотр гастроэнтеролога, проведение стандартных инструментальных и лабораторных исследований.
Лечение рефлюкс-гастрита комплексное, с обязательным назначением урсодезоксихолевой кислоты, антацидов, прокинетиков и симптоматических средств
Больше внимание должно быть уделено здоровому образу жизни и сбалансированному правильному питанию. При адекватной своевременной диагностике, корректной тактике лечения и соблюдении рекомендаций общий прогноз для жизни благоприятный.






























