Как убрать соринку из глаза самостоятельно?
Если соринка – небольшая, не имеет острых граней и при этом легко заметна на поверхности конъюнктивы, достать ее можно даже без посторонней помощи.
Первым делом, перед тем как пытаться убрать соринку самостоятельно, необходимо просто подождать, не выйдет ли инородное тело само, если этого не произошло в течение 3-
стоит усиленно поморгать, но только если это действие не вызывает боли.
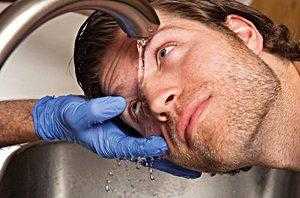
Далее можно попробовать такой способ: в емкость, в которую можно погрузить лицо, наливается чистая теплая вода (лучше взять небольшой таз).
Лицо необходимо погрузить в эту емкость, и когда пораженный глаз будет находиться в воде – несколько раз им моргнуть. Если инородный предмет засел не слишком глубоко в тканях глаза – он вымоется.
Если и это не дало результата – можно со средним усилием надавливания потереть закрытое веко, под которым ощущается соринка. Растирающие движения необходимо совершать по направлению от внешнего уголка глаза к внутреннему.
Нужно знать! Если соринку хорошо заметно, а под рукой есть зеркало и чистый платок (или салфетка) – можно попробовать аккуратно удалить инородное тело, свернув салфетку или платок «треугольником», чтобы получился плотный острый уголок.
Причины
Различают:
- термические ожоги, вызванные пламенем,
- химические ожоги, возникающих от воздействия кислотными и щелочными препаратами,
- ожоги от электросварки,
- ожог лазером (на дискотеках и т.д.).
Чаще всего ожог глаз происходит в результате попадания в них различных химических соединений. На свете существует немало профессий, где людям приходится иметь дело с агрессивными жидкостями. Любое нарушение техники безопасности может привести к несчастному случаю. На производстве чаще всего случаются ожоги глаз соляной или серной кислотой.
В быту наиболее опасными агентами являются уксусная эссенция и щелочь, попадающая в глаз при взрыве аккумулятора. Нередки ожоги глаз горячим молоком или кипятком, которые приводят к помутнению роговицы. В последнее время увеличилось количество пострадавших от жидкостей из газовых баллончиков, в состав которых, как правило, входит какая-либо кислота.
Степень поражения глаз зависит от состава вещества, вызвавшего ожог: известно, что ожоги щелочами более опасны, чем ожоги кислотами. При ожоге кислотой происходит коагуляция (свертывание) белков с образованием струпа и глубокого проникновения вещества в ткани глаза не происходит. При ожогах щелочами, напротив, вещество проникает в глубокие слои глазного яблока.
Кроме того, тяжесть поражения глаза зависит от концентрации вещества — если столовый уксус обычно вызывает лишь жжение глаза, то концентрированная уксусная эссенция моментально расплавляет роговицу глаза. В итоге зрение теряется безвозвратно, поскольку помутнение роговицы (бельмо) 3 и 4 степени практически не лечится.
Медикаментозная помощь
После извлечения соринки из глаза, его необходимо промыть чистой водой и закапать лекарство — раствор сульфацил натрия (Альбуцида) или раствор левомицетина. Их капают 3-4 раза в день по 1 или 2 капли. При сильном покраснении и боли в глазу, антибиотик можно капать каждый час до осмотра врачом.
Капли закапывают лежа, а затем остаются в этом положении не менее минуты, чтобы лекарство не потекло по слезным протокам в нос и глотку. При закапывании рекомендуется слегка оттянуть нижнее веко, кусочком стерильной салфетки, поднять взгляд вверх и извлечь две капли в конъюнктивальный мешок. Для лучшей переносимости, капли стоявшие в холодильнике предварительно слегка подогревают до комнатной температуры, потерев в ладонях или опустив пузырек в теплую воду.
Пипетку после использования лучше промыть, чтобы исключить инфицирование при повторном ее применении. По той же причине, оставшийся в пипетке раствор, не сливают обратно во флакон.
Капли с антибиотиком можно заменить тетрациклиновой глазной мазь, заложив ее столбик за нижнее веко.
Как правило, функции глаза, должны восстановиться в течение суток. В противном случае начинается процесс воспаления, о чем сообщают следующие симптомы:
- Ухудшение зрения;
- Отек и покраснение век;
- Гиперемия глаз;
- Слезотечение, светобоязнь;
- Трудности с открыванием и закрыванием глаз.
Чтобы убедиться, что с пострадавшим глазом все хорошо, офтальмологи рекомендуют в течение нескольких дней после происшествия контролировать ситуацию, внимательно осматривая глаз в зеркало и проверять остроту зрения с помощью газетного шрифта разного размера. Если осмотр вас удовлетворил, а при чтении, дискомфорта не ощущается — беспокоиться незачем.
Диагностика и первая помощь
Инородное тело в роговице специалист может увидеть при стандартном осмотре пациента. Но чтобы выявить глубину проникновения и степень поражения органа, необходимо специальное оборудование – биомикроскоп.
В тех случаях, когда установлено множественное проникновение сторонних элементов в роговицу, пациент направляется на рентгенографию и гониоскопию. Данные исследования дают возможность получить полную картину травмы и исключить наличие инородных тел в передней камере.
Перед удалением постороннего предмета в конъюнктивальный мешок вводится препарат местной анестезии. В офтальмологии чаще всего применяют Дикаин. Если тело не проникло вглубь роговицы, а находится на ее поверхности, оно может быть удалено при помощи ватного тампона. Предметы, которые расположены в верхних слоях роговицы, извлекаются специальным долотом или копьем.
Когда травмированы глубокие слои роговицы, может быть принято решение не удалять посторонние предметы. Такие вещества как порох, песок или камень не вызывают аллергических реакций и не провоцируют воспалительный процесс. Поэтому намного целесообразнее подождать, пока они самовольно поднимутся вверх, затем их можно будет удалить без риска прободения роговой оболочки или проталкивания осколка в переднюю камеру.
Если есть выраженный воспалительный процесс, сопровождающийся образованием гноя, рекомендовано провести анализ изъятого инородного тела с целью установки причин яркой реакции тканей глаза. Например, если будет установлено, что на поверхности инородного тела были определенные патогенные микроорганизмы, специалист сможет подобрать правильную терапию с применением препаратов, к которым они чувствительны.
Лучшие материалы месяца
- Коронавирусы: SARS-CoV-2 (COVID-19)
- Антибиотики для профилактики и лечения COVID-19: на сколько эффективны
- Самые распространенные «офисные» болезни
- Убивает ли водка коронавирус
- Как остаться живым на наших дорогах?
Инородные тела в хрусталике
Внутрихрусталиковые инородные тела встречаются нечасто, составляя лишь 7—10% от всех внутриглазных инородных тел. Большинство из них удаляют сразу во время первичной хирургической обработки с целью профилактики присоединения инфекции, развития воспаления, вторичной катаракты или сидероза. Разрыв капсулы хрусталика существенно увеличивает риск развития посттравматического эндофтальмита. Хирургическое удаление внутрихрусталиковых инородных тел хорошо описано.
Можно выполнить обычную факоэмульсификацию с удалением инородного тела при помощи пинцета. Небольшие внутриглазные инородные тела могут спонтанно рассасываться, инкапсулироваться, терять магнитные свойства и становиться рентгенопрозрачными. Такие внутрихрусталиковые инородные тела могут оставаться в глазу долгое время, не требуя хирургического удаления.26 В литературе описаны подобные клинические случаи, например, 18-летний пациент с внутрихрусталиковым инородным телом с остротой зрения 20/20 через 13 лет после травмы, 61-летний пациент со зрением 20/25 через 23 года после травмы, 58-летний пациент, который сохранял хорошую остроту зрения в течение 40 лет без развития сидероза. Предполагается, что небольшие раны передней капсулы хрусталика могут самостоятельно заживать и реэпителизироваться, изолируя инородное тело.
Таким образом, при невысоком риске инфекционных осложнений, ограниченном воспалении и отсутствии признаков формирования катаракты оптимальным методом ведения внутрихрусталиковых инородных тел является наблюдение. Однако, если инородное тело в хрусталике обладает магнитными свойствами, следует периодически, каждые 2—3 месяца, делать электроретинограммы (ЭРГ) для контроля развития сидероза.
Диагностика травмы
Диагностика состояния пациента складывается в несколько этапов:
- Если пациент может разговаривать, у него собирают анамнез. Узнают, что именно явилось повреждающим фактором.
- Закапывание в поврежденную область раствора Лидокаина. Это местный анестетик, благодаря которому прекратится спазм век. Врач сможет посмотреть глаза пациента.
- Общий осмотр поврежденных тканей. Врач обнаруживает воспаление слизистой оболочки, покраснение, проникающие ранения, помутнение. По этим данным офтальмолог может предположить диагноз, назначает дальнейшее обследование.
- Осмотр глазного дна. Предварительно пациенту на слизистую оболочку закапывают раствор, который на время нарушает процесс аккомодации зрачка. Врач выявляет состояние стекловидного тела, роговицы, хрусталика, камер глаз, сетчатки.
- Рентген. Методика необходима при проникающих ранениях, чтобы узнать, насколько глубоко вошло инородное тело.
На основе полученных данных врач может поставить достоверный диагноз. Только после этого проводят лечение.
Оказание первой помощи при травмах глаз и век
Независимо от того, какой вид травмы глаза был получен, главным остаётся оказание правильной и своевременной доврачебной помощи пострадавшему. Делать это необходимо аккуратно и обязательно чистыми руками, чтобы ещё больше не усугубить ситуацию и не занести инфекцию.
- Итак, при травме век необходимо:
- обработать веки чистой водой;
- закрыть рану чистой марлевой повязкой, а при сильном кровотечении воспользоваться гемостатической губкой;
- приложить к веку что-нибудь холодное, чтобы уменьшить болевые ощущения и предотвратить возникновение отёка, а потом сразу же обратиться к специалисту.
- Если в глаз попал инородный предмет, следует:
- хорошо проморгаться и попытаться вымыть соринку водой;
- закапать в глаз антибактериальные капли и как можно скорее обратиться к специалисту
Главное при попытке самостоятельно удалить соринку из глаза не использовать различные острые предметы, носовой платок, ватные диски и палочки, а также не тереть глаза.
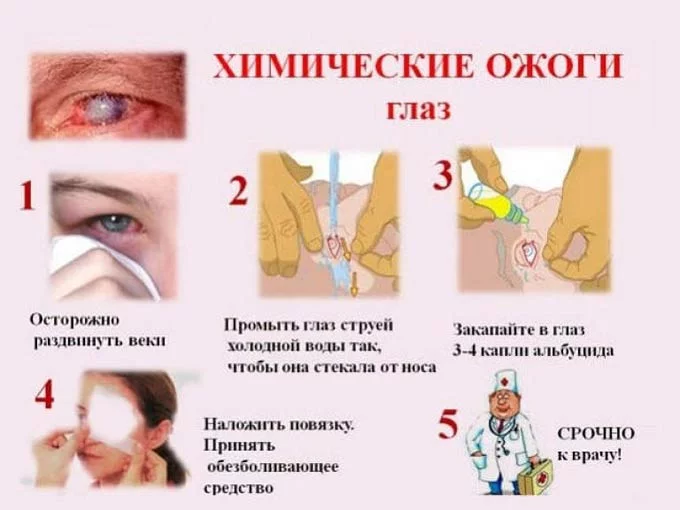
- При получении химического ожога глаза, необходимо:
- промыть оба глаза под тёплой проточной водой, наклоняя при этом голову в сторону травмированного глаза (каждый глаз следует промывать не менее 20 минут и исключительно по отдельности, чтобы ядовитый раствор не попал в здоровый глаз);
- при попадании в глаз негашёной извести нужно полностью удалить все кристаллики порошка с помощью сухой марлевой салфетки или бинта, тщательно промыть глаза, чтобы избежать сильного ожога, и немедленно обратиться в больницу.
- При ожоге глаз ультрафиолетом потребуется:
- исключить воздействие света на глаза;
- заложить за веко антибактериальную мазь и выпить обезболивающее;
- обратиться к специалисту, если по прошествии нескольких часов болевые ощущения не проходят.
- В том случае, если вы столкнулись с ожогом век от пламени огня, следует:
- удалить с век все загрязнения (сажу, копоть и пр.) и обработать кожу спиртом, не задевая при этом слизистую оболочку глаза и роговицу;
- приложить к повреждённому участку лёд, предварительно обёрнутый в ткань или пакет;
- нанести на повреждённую кожу и за веко антибактериальную мазь, а после обратиться в больницу.
Таким образом, при всех несчастных случаях, повлекших за собой повреждение органов зрения, пострадавшему необходимо как можно быстрее оказать первую помощь, а затем отвести в больницу. Только в таком случае есть вероятность полностью сохранить зрение и по максимуму избежать всех возможных серьёзных последствий после полученной травмы.
Что собой представляет процесс удаления окалины?
Как правильно вытащить окалину из глаза знает только врач. К тому же он имеет опыт в удалении инородных тел из зрительных органов. Не нужно задаваться вопросом «Что делать, если в глаз попала окалина?» Лучше как можно скорее обратиться за медицинской помощью. Чего ждать пациенту в стенах лечебного учреждения? Бояться удаления окалины не нужно, так как отсутствие лечения — одна из причин потери зрения.
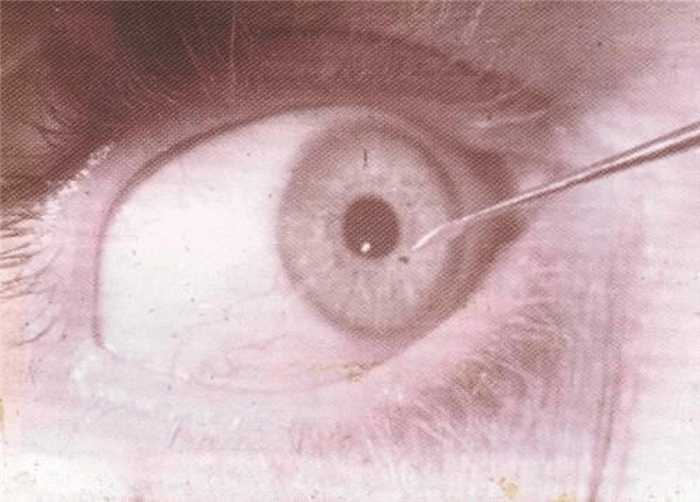
Офтальмолог проводит процедуру под местным наркозом. Чтобы пациенту не было больно, он закапывает ему в глаза 2%-ный раствор «Лидокаина» или 0,5%-ный раствор «Алкаина». Удаление окалины врач выполняет очень аккуратно, с помощью иглы. Вторую руку он обычно держит на скуле или щеке пациента. Так удается избежать повреждения глаза при непроизвольных движениях.
После того как окалина удалят, врач капает на поверхность роговицы раствор антибиотика. Обычно используют 0,25%-ный раствор «Левомицетина». Для амбулаторного лечения окулист назначает прием антибиотиков и противовоспалительных препаратов. Восстановление после удаления окалины обычно занимает 5-7 дней. Если роговица была повреждена, выздоровление наступит не ранее, чем через 2 недели.
Лечение
При таких поражениях пострадавшему нужна лекарственная терапия. В первую очередь удаляют максимальное количество химического вещества. Врач определяет остроту зрения, степень поражения век, конъюнктивы. Учитывая эти показатели, назначают обезболивающие, антисептические, заживляющие препараты.
В тяжелых случаях требуется госпитализация. Пострадавшему назначают лечение антибиотиками и препаратами для регенерации слизистой оболочки. Дополнительно следует принимать противовоспалительные лекарства. Промывание можно делать отварами из ромашки. Она оказывает антибактериальное действие.
Основные ошибки: чего делать категорически НЕЛЬЗЯ

- НЕЛЬЗЯ тереть и давить на травмированный глаз
- НЕЛЬЗЯ трогать и пытаться удалять инородное тело, торчащее из глаза
- НЕЛЬЗЯ промывать глаз, если есть вероятность проникающего ранения. Исключение: при одновременном попадании в глаз химических растворов
- НЕЛЬЗЯ пытаться нейтрализовать действие одного вещества другим (например, при ожоге раствором кислоты промывать раствором щелочи)
- НЕЛЬЗЯ в качестве повязки использовать вату (при проникающих ранениях ее маленькие ворсинки могут попасть внутрь глаза). Исключение: раны век с активным кровотечением
Что НУЖНО делать?
- Прежде, чем выполнять любую из указанных ниже манипуляций, ПОМОЙТЕ РУКИ
- Успокойте пострадавшего
- Как можно скорее доставьте пострадавшего в специализированный травмпункт
Раны век
Осторожно очистите область повреждения от загрязнений водой или антисептическими растворами
Можно приложить холод (БЕЗ давления на глаз), закрыть рану чистой повязкой
Если кровотечение достаточно сильное, можно сделать повязку из ваты и марли или под повязку на рану положить гемостатическую губку
Обратитесь в специализированный травмпункт
Чувство соринки в глазу
При активном моргании и слезотечении попавшие в глаз маленькие соринки, как правило, выходят самостоятельно. Если этого не произошло, то:
- Внимательно осмотрите глаз при хорошем освещении, оттяните нижнее веко – часто соринки расположены именно там
- Если вы обнаружили соринку, то попробуйте вымыть ее водой (ни в коем случае не пытайтесь удалить платком, ватой или – тем более! – пинцетом, не трогайте глаз!)
- Независимо от результата, закапайте в глаз антибактериальные капли (например, Альбуцид 20%, Левомицетин 0,25% или Витабакт 0,05%)
- Царапающие ощущения в глазу останутся и после удаления соринки; они пройдут самостоятельно в течение нескольких дней. Если удалить соринку не удалось, обратитесь в специализированный травмпункт

Химический раствор попал в глаз
- Сразу же промойте глаз и веки большим количеством проточной воды
- Лучше всего усадить пострадавшего около раковины, запрокинуть голову назад или на сторону травмированного глаза. Обязательно открыть веки и промывать проточной воды не менее 20-30 минут
- Если раствор попал в оба глаза, то промойте оба глаза одновременно. Если же раствор попал на все лицо другие части тела, то, помимо промывания глаз, пострадавшему необходимо принять душ
- После промывания немедленно обратитесь в специализированный травмпункт
ВАЖНО! При попадании в глаз порошка негашеной извести КАТЕГОРИЧЕСКИ НЕЛЬЗЯ промывать глаза до полного удаления кристаллов с поверхности век и глазного яблока (при взаимодействии с водой известь начинает вырабатывать тепло и ожог может только усилиться). В этом случае постарайтесь полностью удалить кристаллы сухой чистой салфеткой, а затем тщательно промойте поврежденные ткани проточной водой и обратитесь в специализированный травмпункт
Ожог век и глаз пламенем
- Удалите с кожи век загрязнения, протрите кожу век спиртом (следите за тем, чтобы спирт не попал в глаз!)
- Положите сухой холод на глаза (например, лед в пакете, завернутый в чистую салфетку)
- Нанесите на кожу век и за веко антибактериальную мазь (например, тетрациклиновую 1%)
- Обратитесь в специализированный травмпункт
- Затемните помещение, поскольку у пострадавшего, как правило, развивается сильная светобоязнь
- Заложите за веко антибактериальную мазь (например, тетрациклиновую 1%)
- Положите сухой холод на глаза (например, лед в пакете, завернутый в чистую салфетку)
- Дайте обезболивающий препарат (например, Пенталгин, Солпадеин, Нурофен)
- Если боли в течение нескольких часов не проходят – обратитесь в специализированный травмпункт
Суперклей попал в глаз
- Попробуйте удалить клей с кожи век. Для облегчения этого можно нанести антибактериальную мазь (например, тетрациклиновую 1%)
- Попробуйте открыть глаз (иногда для этого приходится даже срезать ресницы)
- Закапайте антибактериальные капли (например, Альбуцид 20%, Левомицетин 0,25% или Витабакт 0,05%)
- Немедленно обратитесь в специализированный травмпункт
Кровотечение из глаза
Как правило, связано с тяжелой контузией или проникающими ранениями глаз
- Закапайте в глаз антибактериальные капли (например, Альбуцид 20%, Левомицетин 0,25% или Витабакт 0,05%)
- Закройте глаз чистой (лучше – стерильной) повязкой. НЕ ДАВИТЕ НА ГЛАЗ!
- Немедленно обратитесь в специализированный травмпункт
Симптомы
Первоначальными и легкими признаками таких ожогов являются покраснение и жжение слизистой оболочки. При тяжелых поражениях может развиваться блефароспазм – человек не моет раскрыть глаза. Также появляются сопутствующие признаки:
- чувствительность к свету;
- помутнение зрения;
- потеря остроты зрения;
- отечность;
- изменение оттенка слизистой;
- возникновение эрозий, рубцов.
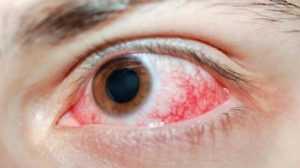 В тяжелых случаях химический ожог может привести к развитию катаракты, глаукомы. При отсутствии лекарственной терапии часто наблюдается постепенное развитие субатрофия. В этом случае погибает глазное яблоко. Данный процесс является необратимым.
В тяжелых случаях химический ожог может привести к развитию катаракты, глаукомы. При отсутствии лекарственной терапии часто наблюдается постепенное развитие субатрофия. В этом случае погибает глазное яблоко. Данный процесс является необратимым.
В повседневной жизни ожог можно получить при косметических процедурах, попадании моющих и спиртовых веществ. Поэтому перед эксплуатацией, надо внимательно изучать инструкцию по применению.
Ожоги такого типа имеют несколько степеней поражения. Каждая из них сопровождается характерными симптомами.
При первой и самой легкой степени возникают такие признаки:
- резкий болевой синдром;
- помутнение в глазах;
- покраснение;
- отек конъюнктивы;
- жжение.
Вторая степень сопровождается такими симптомами:
- резкая и постоянная боль (при поражении щелочью утихает);
- снижение зрения;
- веки покрываются пузырями;
- эрозивное поражение конъюнктивы, роговицы (в дальнейшем может привести до отслоения).
При повреждениях третьей степени наблюдается:
- некроз;
- отек;
- бледный цвет век и конъюнктивы;
- сильное помутнение в глазах;
- матовый цвет роговицы.
Диагностика
Симптомы инородного тела в глазу
Диагноз может поставить достаточно быстро на основании жалобы пациента, сбора анамнеза и непосредственного визуального осмотра глазного яблока и века. Для упрощения осмотра используется щелевая лампа или другой направленный источник света. При работе врач обязательно должен использовать чистые медицинские перчатки.
Кроме степени проникновения инородного предмета в ткань роговицы, может оценить и сам предмет. Глубже всего внедряются металлические частицы, объекты с острыми гранями и сложной формой. Сюда относится в том числе и стружка, даже мелкая деревянная. Чем глубже проникло инородное тело, тем выше риск серьезного нарушения целостности эпителия глаза. В таких случаях может возникать заражение различными инфекциями, наносящими намного больший вред, чем исходное повреждение тканей. Во время диагностики можно заметить эффект перикорнеальной инъекции – реакции кровеносной системы на инфильтрацию постороннего предмета, когда участок роговицы значительно темнеет.
Какие еще могут быть симптомы
По следующим признакам можно определить с высокой вероятностью случай попадания постороннего тела в глаз:
- Пациент жалуется на внезапно возникшую светобоязнь, слезотечение, ощущение «песчинки в глазу».
- Могут наблюдаться блефароспазм и боли в этой области.
- Наблюдается сильное радиальное потемнение участка глаза.
- Также может обнаруживаться невооруженным взглядом само инородное тело.
- Даже если осколок или пылинка проникают внутрь эпителия, местоположение легко определить из-за реакции тканей на посторонний объект.
Воспаление с изначально неясным характером, которое может маскировать проникновение тела все глубже в глазное яблоко (вплоть до передней камеры).
Степени ожога глаза
Почти все химические вещества могут раздражать слизистую глаза, но серьезные повреждения возникают при контакте с сильными щелочами и кислотами. Чаще всего случаются ожоги щелочами, но они и самые опасные, в особенности при двустороннем повреждении. Нередко такие травмы заканчиваются инвалидностью по зрению.
Тяжесть химического ожога будет зависеть от объема, температуры и концентрации раздражителя, длительности воздействия и степени проникновения. В некоторых обстоятельствах также важен возраст человека: как правило, у детей ожоги обычно тяжелее.
Бывает четыре степени ожога глаза, но механизм повреждения щелочами и кислотами отличается. Первичная оценка тяжести ожога основывается на степени прозрачности роговицы и выраженности ишемии (побледнение).
Степени ожога глаза:
- Первая степень (благоприятный прогноз). Характеризуется отсутствием ишемии и прозрачным состоянием роговицы.
- Вторая степень (хороший прогноз). Ишемия затрагивает треть лимба, помутнение роговицы имеется, но видны детали радужки.
- Третья степень (неоднозначный прогноз). Имеется помутнение стромы роговицы, полностью потерян эпителий, ишемия от трети до половины лимба маскирует детали радужки.
- Четвертая степень (неблагоприятный прогноз). Ишемия затрагивает большую часть лимба, имеется тотальное помутнение роговицы.
Дополнительно рассматривают наполнение сосудов лимба. При определении степени также учитывают протяженность разрушения эпителия роговицы, наличие симптомов конъюнктивита, состояние хрусталика и радужки, а также показатели внутриглазного давления.
Осложнения и последствия
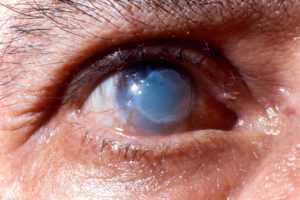 Такого типа повреждения относятся к тяжелым травмам, которые могут привести к полной потере зрения. Химические вещества могут по-разному воздействовать на органы зрительного аппарата. Последствия бывают незначительными и необратимыми. Повреждение кислотой сопровождается сильным болевым синдромом.
Такого типа повреждения относятся к тяжелым травмам, которые могут привести к полной потере зрения. Химические вещества могут по-разному воздействовать на органы зрительного аппарата. Последствия бывают незначительными и необратимыми. Повреждение кислотой сопровождается сильным болевым синдромом.
В некоторых случаях это может вызвать болевой шок. Если своевременно оказать помощь пострадавшему человеку, то можно избежать тяжелых последствий.
Очень опасными считаются ожоги вызванные щелочью. Такие вещества могут менять структуру глаз, приводят к некрозу и развитию офтальмотонуса. Осложнения, которые могут быть вызваны любыми веществами:
- отечность;
- конъюнктивит;
- эрозивное поражение;
- воспаление;
- помутнение хрусталика.
Часто наблюдается повышение офтальмотонуса. Тяжелые последствия могут возникнуть через несколько недель после ожога:
- глаукома;
- катаракта;
- возникновение рубцов на конъюнктиве;
- язвы слизистой.
При химических ожогах глаз следует соблюдать спокойствие. Необдуманные действия могут усугубить ситуацию. Если пострадавшей человек не может успокоиться, то ему надо дать седативный препарат. Такое лекарство не навредит.
Что нельзя делать, если в глаз попал инородный предмет
Самое ценное, что у вас – это здоровье и здоровье глаз в частности. Возможность видеть – это дар, который нужно ценить. При заболеваниях глаз, частичной слепоте жизнь теряет свои краски и у вас может появиться масса сложностей
Именно поэтому крайне важно сохранять глаза от повреждений и попадания инородных предметов
Следует соблюдать все меры предосторожности даже тогда, когда вы извлекаете мельчайшую соринку
Иногда при несоблюдении правил гигиены и при неправильном поведении можно травмировать глаз или занести инфекцию. И тогда простое извлечение соринки выльется вам в целую эпопею.
Вот несколько запретных приемов:
- промывать глаза простой водопроводной водой
- пытаться извлечь соринку пальцем
- трогать глаз грязными руками
- тереть глаза (просто потерев глаза рукой, вы можете поцарапать роговицу)
- паниковать и делать резкие движения
Если вы сильно волнуетесь, и у вас трясутся руки, лучше не трогайте глаза, чтобы не нанести непоправимый вред. Также откажитесь от поездки за рулем, когда чувствуете, что с глазами что-то не так.
Всегда прикасайтесь к глазам только чисто вымытыми руками, иначе последствия могут быть крайне неприятными – вы можете инфицировать глаз и получить «в награду» конъюнктивит, ячмень и кератит.
Что делать после устранения инородного тела?
Сразу после того, как соринка или любое другое инородное тело удалено из глаза, у пациента могут оставаться признаки раздражения и легкий болевой синдром.
Важно! Это нормально, так как в поврежденном глазу начинаются регенерационные процессы, сопровождающиеся такими ощущениями. Если симптомы легко перенести – можно подождать, пока они пройдут (на это в среднем может уйти два-три дня).. Но можно ускорить процессы заживления, закапывая в ближайшие несколько дней офтальмологические капли категории «натуральная слеза»
Лучше всего подойдут препараты визин и слезин, которые практически не содержат активных компонентов, оказывающих терапевтическое воздействие, и лишь восстанавливают защитную слезную пленку
Но можно ускорить процессы заживления, закапывая в ближайшие несколько дней офтальмологические капли категории «натуральная слеза». Лучше всего подойдут препараты визин и слезин, которые практически не содержат активных компонентов, оказывающих терапевтическое воздействие, и лишь восстанавливают защитную слезную пленку.
Если таких средств нет под рукой – можно ежедневно промывать глаза чайной заваркой (только не слишком крепкой).
Помощь при инородных телах конъюнктивы и роговицы
При любых жалобах на «соринку» в глазу, попадание в конъюнктивальную полость инородного тела нужно самым тщательным образом в условиях хорошего освещения осмотреть конъюнктиву и роговицу. Вначале осматривают нижнее веко, его выворачивают, оттягивая книзу. Затем выворачивают верхнее веко (под верхним веком мельчайшие инородные тела часто застревают в бороздке, идущей параллельно краю века). Обнаружив инородное тело на конъюнктиве, следует без всякой анестезии снять его влажным ватным или марлевым шариком касательным движением, направленным к медиальному углу глаза.
Не следует смещать инородное тело к латеральному углу глаза. Здесь, у наружной спайки век, удаление его с конъюнктивы будет затруднено. При правильно выполненной манипуляции у больного моментально исчезает чувство дискомфорта. После удаления инородного тела со слизистой в конъюнктивальный мешок закапывают дезинфицирующий раствор: 0,3% раствор гентамицина, 0,3% раствор левомицетина, тобрамицина, ципрофлоксацина, 20% раствор сульфацил-натрия. Если больному предварительно были закапаны обезболивающие капли, то следует подождать около 40 мин, чтобы проверить, не появится ли вновь ощущение инородного тела в глазу после окончания действия анестезии.
Если на конъюнктиве инородное тело не обнаружено, следует посмотреть, нет ли его в роговице. Инородные тела роговицы удаляются только под местной капельной анестезией. Инсталлируют 0,5% раствор дикаина, 2% растворы тримекаина или лидокаина.
Только самые поверхностные нефиксированные инородные тела роговицы можно попробовать удалить дотрагиванием узким ватным стерильным тампоном. Сам ватный тампон может нанести дополнительную травму роговице — вызвать эрозию роговой оболочки.
Не следует пытаться удалить таким образом окалину или наждак. Для их извлечения следует использовать специальный инструмент — копьевидный нож. Техника удаления инородных тел роговицы напоминает таковую при удалении занозы. Они поддеваются копьем и извлекаются. Металлические инородные тела ведут к образованию вокруг них буроватого ободка ткани, пропитанного продуктами окисления металла. Рекомендуется удалить и этот ободок для ускорения процессов заживления роговицы. С помощью инъекционной иглы удалять сложные инородные тела может только опытный врач, хорошо ощущающий ткань роговицы.
После удаления инородного тела всегда остается эрозия роговицы, создающая у больного иллюзию, что инородное тело осталось в глазу. Поэтому пациента следует предупредить, что чувство инородного тела в течение некоторого времени сохранится, но постепенно исчезнет.
После удаления инородного тела из роговицы закапывают дезинфицирующие капли, за веки закладывают глазную мазь (1% тетрациклиновую или 1% левомицетиновую, или др.), на 2 ч делают легкую повязку на глаз, назначают инсталляции дезинфицирующих капель 4-6 раз в день и глазную мазь 2 раза в день. Больной должен прийти на контрольный осмотр на следующий день.
Если ни в конъюнктиве, ни в роговице инородные тела не обнаруживаются, то следует выяснить, нет ли у больного эрозии роговицы, так как она вызывает ощущения, которые совершенно идентичны тем, которые бывают при инородных телах.
Для диагностики эрозии роговицы закапывают 1% раствор флюоресцеина натрия и осматривают роговицу. Место дефекта эпителия окрашивается в зеленый цвет. Больному закапывают растворы антибактериальных препаратов гентамицина, тобрамицина или ципрофлоксацина, закладывают глазную мазь (тетрациклиновую, метилурациловую и др.), накладывают легкую повязку на 2 ч. Дают рецепты на приобретение вышеперечисленных глазных капель и одной из мазей. Пациент должен применять капли 4-6 раз в день, мазь — 2 раза в день.
Т. Бирич, Л. Марченко, А. Чекина
«Что делать при попадании соринки в глаз, неотложная помощь» статья из раздела Офтальмология
Лечение травмированного глаза
Исходя из тяжести травмы, лечение органов зрения может осуществляться с помощью:
- медикаментозной терапии в домашних условиях (нанесение антибактериальных средств, приём нестероидных противовоспалительных и обезболивающих препаратов, закапывание гормональных глазных капель);
- обязательной госпитализации и незамедлительного хирургического вмешательства.
Что касается периода реабилитации, то лечение после травмы глаза подразумевает использование назначенных врачом специальных капель.
В свою очередь, если вовремя не обратиться к врачу и не получить квалифицированную медицинскую помощь, то от полученных повреждений на глазах могут остаться рубцы, ухудшиться зрение (вплоть до полной слепоты), а также могут деформироваться мягкие ткани вокруг глаза. Кроме того, если допустить попадание инфекции в кровь, то может развиться сепсис – воспаление, которое представляет огромную опасность для всего организма в целом.
Возможные повреждения органов зрения
Говоря о травмах органов зрения, в первую очередь имеется в виду нарушение целостности роговицы глаза, а также верхней прозрачной оболочки глазного яблока в результате воздействия тех или иных внешних факторов. В частности, это может быть:
- попадание в глаз постороннего предмета (металлической стружки, мелкого камушка и др.);
- удар по глазу (кулаком, пробкой от шампанского и пр.);
- глазное ранение;
- химический или солнечный ожог роговицы;
- поражение глаза огнём;
- поражение глаза вследствие взрыва петарды и многое другое.
Согласно статистике, в 90% случаев пациенты обращаются в больницу с совсем небольшими повреждениями и травмами глаза в результате удара тупыми предметами, в 8% случаев с ожогами и в 2% случаев с серьёзными проникающими ранениями.
Источники
- Ucan Gunduz G., Yalcinbayir O., Gullulu ZZ., Ozkaya G. Clinical outcomes of posterior segment intraocular foreign bodies: The volume effect. // J Fr Ophtalmol — 2021 — Vol — NNULL — p.; PMID:33838943
- Soliman W., Tawfik MA., Abdelazeem K., Kedwany SM. "Iris shelf" technique for management of posterior segment intraocular foreign bodies. // Retina — 2021 — Vol — NNULL — p.; PMID:33625112
- Phillips HH., Blegen Iv HJ., Anthony C., Davies BW., Wedel ML., Reed DS. Pars Plana Vitrectomy following Traumatic Ocular Injury and Initial Globe Repair: A Retrospective Analysis of Clinical Outcomes. // Mil Med — 2021 — Vol186 — NSuppl 1 — p.491-495; PMID:33499435
- Ratanapakorn T., Kongmalai P., Sinawat S., Sanguansak T., Bhoomibunchoo C., Laovirojjanakul W., Yospaiboon Y. Predictors for Visual Outcomes in Eye Injuries with Intraocular Foreign Body. // Clin Ophthalmol — 2020 — Vol14 — NNULL — p.4587-4593; PMID:33456307
- Zhang T., Jia Y., Li S., Shi W. Individualized Corneal Patching for Treatment of Corneal Trauma Combined with Tissue Defects. // J Ophthalmol — 2020 — Vol2020 — NNULL — p.8437479; PMID:33299602
- Lahaie Luna G., Parel JM., Gonzalez A., Hopman W., Rowaan C., Khimdas S., Hove MT. Validating the use of a stereoscopic robotized teleophthalmic drone slit lamp. // Can J Ophthalmol — 2020 — Vol — NNULL — p.; PMID:33164766
- Imsuwan I., Amnuaypattanapon K., Vongkittirux S., Imsuwan Y. The Study of Incidence and Characteristics of Patients with Eye-Related Chief Complaints at the Emergency Department of Thammasat University Hospital. // Emerg Med Int — 2020 — Vol2020 — NNULL — p.4280543; PMID:33133696
- Blackford BG., Justin GA., Baker KM., Brooks DI., Wang HH., Ryan DS., Weichel ED., Colyer MH. Proliferative Vitreoretinopathy After Combat Ocular Trauma in Operation Iraqi Freedom and Operation Enduring Freedom: 2001-2011. // Ophthalmic Surg Lasers Imaging Retina — 2020 — Vol51 — N10 — p.556-563; PMID:33104222
- Hsu MH., Hsu CA., Hsiao SH., Chu D., Yen JC. Utilization of emergency ophthalmology services in Taiwan: a nationwide population study. // Sci Rep — 2020 — Vol10 — N1 — p.17703; PMID:33077859
- Rusňák Š., Hecová L. Transscleral Extraction of an Intraocular Foreign Body from the Posterior Segment of the Eye without Pars Plana Vitrectomy. // Cesk Slov Oftalmol — 2020 — Vol76 — N1 — p.14-23; PMID:32917090
Что делать, если в глаз попала окалина?
Любое инородное тело в глазу необходимо удалить как можно скорее. Лучше всего обратиться за помощью к врачу. Часто пострадавший старается быстрее избавиться от окалины и пытается удалить ее сам. Человек, который не имеет медицинских знаний и опыта, обычно выполняет запрещенные действия:
-
начинает тереть глаза;
-
пытается извлечь окалину острыми предметами;
-
закапывает капли, использование которых может оказаться опасным;
-
промывает конъюнктиву раздражающими средствами;
-
зажмуривает глаза.
Делать этого категорически нельзя. Выполнение этих действий приводит к серьезным проблемам, таким как:
-
помутнение роговицы;
-
синдром «сухого глаза»;
-
снижение остроты зрения;
-
образование рубцов на роговице;
-
закупоривание слезных каналов;
-
посттравматический кератит;
-
деформация век;
-
потеря глаза.
До того, как врач проведет осмотр, пациенту нужно постараться не моргать, не трогать поврежденный орган зрения руками. Глаз лучше прикрыть повязкой из стерильной марли, чтобы не допустить попадания других инородных частиц: пыли, песка и т.д.


































