Мигрень – причины и триггеры
Понимание природы мигрени значительно изменилось за эти годы. Ученые обнаружили, что мигрень связана со многими физиологическими аспектами, включая деятельность центральной нервной системы, активность нейротрансмиттеров и других химических соединений в мозге. Считается, что мигрень – это нервно-сосудистое заболевание, во время которого страдают сосудистая и нервная системы.
С помощью новейших технологий, было установлено, что во время приступов мигрени в определенных областях мозга увеличивается активность. Также было обнаружено, что у людей с частыми приступами мигрени уменьшается серое вещество мозга в частях, отвечающих за боль.
Хотя исследования происхождения мигрени продолжаются, конкретная причина, ответственная за возникновение этого заболевания, до сих пор не идентифицирована. Но есть ряд актуальных и обоснованных предположений (теорий/гипотез?):
- Унаследованная мультигенная комбинация. Исследования показали, что есть семьи, имеющие комбинацию специфических генов, вызывающих приступы мигрени. Но наследование мигрени может варьироваться от поколения к поколению. Гены, вызывающие редкие формы мигрени, идентифицированы. Гены, ответственные за общие формы мигрени, еще не обнаружены.
- Измененные нервные импульсы. Основные нервы, ответственные за головные боли, – тройничный и затылочный нервы. Одна из ветвей тройничного нерва идет в область лба и бровей. В задней части головы боли связаны с затылочными нервами. Это также места, где локализуются мигренозные головные боли.
- Режим жизни. Неоспоримые причинно-следственные связи мигрени обнаруживаются в образе жизни. Прогрессирование или даже возникновение мигрени связано с разумом, эмоциями и общим взаимодействием с окружающей средой. Люди, страдающие мигренью, более эмоциональны, чувствительны к раздражениям, стрессу, вызывающим привыкание веществам и изменениям в режиме сна. Электрическая активность в их мозге происходит немного по-другому.
Мигрень непредсказуема, и часто бывает сложно точно определить, что способствовало приступу. Боль может начаться в любое время, однако некоторые люди более склонны к приступам мигрени, чем другие. Это определяется болевым порогом – чем ниже порог, тем больше риск приступа мигрени.
Гормональный сбой
В этом процессе участвуют и способствуют возникновению приступа так называемые триггеры. Триггеры мигрени не одинаковы для всех, часто это сумма нескольких триггерных факторов, таких как недостаток сна, менструация, голод. Иногда определить основной триггер не удается, а некоторые из них практически невозможно изменить – например, климат, изменения времени.
Основные триггеры мигреней:
- эмоциональный стресс или расслабление после стресса, приступы гнева или грусти;
- гормональные изменения у женщин — менструации, противозачаточные таблетки, заместительная гормональная терапия, менопауза;
- голодание или ограничение пищи;
- условия окружающей среды: изменения погоды, запахи (особенно неприятные или сильные), яркий свет;
- изменения ритма сна;
- боль в шее;
- физические и умственные перегрузки;
- специфические продукты, чаще содержащие кофеин, тирамин, алкоголь, глутамат натрия).
Симптомы мигрени
Приступ может начинаться с фазы «предвестников» – симптомов, предшествующих непосредственно приступу боли.
Ниже приведен общий список. У разных людей эти симптомы могут проявляться в различном сочетании.
Предвестники обычно возникают за несколько часов (в отдельных случаях дней) до начала боли. Однако довольно часто приступ мигрени развивается, минуя фазу «предвестников».
Боль может возникнуть в любое время суток, но чаще всего она начинается ночью, во время сна, под утро или сразу же после пробуждения. Для мигрени характерна односторонняя боль, сосредотачивающаяся в лобно-височной области с захватом глазного яблока. В 20% случаев боль возникает сразу как двусторонняя; более часто, возникнув как односторонняя, боль впоследствии распространяется и на вторую сторону . Характер боли, как правило, пульсирующий, иногда – распирающий.
Боль может сопровождаться повышенной реакцией на чувственные раздражители – свет, звуки, запахи, прикосновение к телу – всё может усиливать болевые ощущения. Больной во время приступа старается уединиться, лечь в постель, затемнить помещение, то есть сократить все внешние воздействия до минимума.
Примерно в 20-25% случаев заболевание имеет специфическую фазу «ауры». Мигрень с аурой считается классической формой заболевания – именно в таком виде оно было изначально описано. Обыкновенную мигрень (без ауры) включили в описание заболевание позднее.
Аура при мигрени – это комплекс неврологических симптомов, предшествующий, а иногда и сопутствующий приступу боли, и представляющий собой нарушения различных видов чувственного восприятия, проходящие без последствий в течение приступа.
Если приступ развивается с фазой «ауры», эта фаза обычно включает в себя и симптомы-предвестники, наблюдающиеся при обыкновенной мигрени. Специфические проявления ауры могут быть следующими:
- больной видит перед глазами вспышки света, мерцающие точки, шары, изломанные линии. Мигрень с подобной аурой называется офтальмической. Это наиболее распространенная форма мигрени с аурой;
- возникает временная слепота на один или оба глаза (ретинальная мигрень);
- нарушаются глазодвигательные функции, возникает двоение в глазах, зрачок на стороне боли расширяется (офтальмоплегическая мигрень);
- развивается временная слабость с одной стороны тела или только в руке, могут наблюдаться явления парестазии – ощущение мурашек, ползающих по телу, покалывание, зябкость (гемиплегическая мигрень);
- речевые расстройства (афатическая мигрень).
Возможны также и другие, более редкие нарушения. Фаза «ауры», в зависимости от вида проявлений, продолжается от нескольких минут до 1 часа.
Как бороться с аллергией психосоматически?
Было замечено, что аллергия по психосоматике возникает чаще всего именно во взрослом, осознанном возрасте, когда появляются сомнения после анализа своей жизни. Подростки бунтуют и отказываются принимать реальность такой, какая она есть, и отторгают действительность, при этом пытаясь выделиться своей индивидуальностью. И этому явлению давно дали название «максимализм», но речь сейчас не об этом.
Так вот, специалисты обозначили существование ментальных блокировок. Это значит, что наличие аллергии объясняет то, что человек, стремясь кому-нибудь понравиться, меняет себя снаружи и показывает другим изнутри, желая соответствовать чужим ожиданиям, но на самом деле нет гарантии, что его полюбят. Такого рода зависимость связана с потребностью в привязанности и получения ощущения: вы не одиноки.
Еще один любопытный факт, что аллергия может возникать из-за употребления любимых продуктов (молочных, цитрусовых и т.д.), и это очень обидно, ведь организм не хочет, чтобы человек получал удовольствие от этого. Но психосоматика говорит следующее: на самом деле он сам себе запрещает получать удовольствие, так как ему кажется, что он недостоин его, не имеет права быть счастливым. Естественно, часто это связано с заниженной самооценкой и непринятием себя.
Так вот, жизнь станет куда проще, если перестать себя в чем-то ограничивать или запрещать. Аллергия по психосоматике — это такой своеобразный способ привлечения внимания, но ведь оно в жизни не главное. Если человека заботит только одобрение других людей, то необходимо сменить вектор и прежде всего убедить себя в своей современности, уникальности и неповторимость (без фанатизма). Тогда жизнь заиграет новыми красками.
Читайте в другой нашей статье о том, как лечить психосоматику.
Способы диагностики
Диагностика аносмии сводится к выяснению причины, приведшей к симптому. Если причина нарушения обоняния — острый ринит, лор-врачу не составит труда это выяснить, выслушав жалобы пациента и проведя риноскопию. Если же пациент страдает от длительного насморка, могут потребоваться некоторые анализы, например, анализы выделяемых из носа слизистых масс. При подозрении на действие аллергенов может понадобиться консультация врача-аллерголога.
Также для выявления причин потери обоняния в лор-практике применяют рентгенологическое исследование придаточных пазух, эндоскопию носовой полости, а также проводят ольфактометрию — тесты с использованием пахучих веществ на определение остроты обоняния.
Для определения наличия опухолей головного мозга используют компьютерную томографию.

Что такое мигрень?
Мигрень — это распространенное заболевание, связанное с головной болью, которое может изнурять и влиять на качество нашей жизни. По данным Фонда исследований мигрени, мигрень является третьим по распространенности заболеванием в мире, поражая 12% населения, включая детей.
Международное Общество Головной Боли выделяет два основных типа мигрени:
- Мигрень без ауры: повторяющееся расстройство головной боли с приступами, которые длятся 4–72 часа, с характеристиками, включая умеренную или сильную боль, ухудшение от повседневной физической активности, такой как ходьба или подъем по лестнице, тошнота и чувствительность к свету или звуку.
- Мигрень с аурой: повторяющиеся приступы продолжительностью 5–60 минут с постепенным развитием симптомов ауры, включая нарушения зрения, органов чувств, моторики или речи, а также головную боль.
Триггеры мигрени могут включать определенные продукты или факторы окружающей среды, такие как погода или запахи. Симптомы также могут возникать при приеме некоторых лекарств или когда кто-то испытывает обезвоживание, стресс или усталость.
Дефицит витаминов и минералов может способствовать возникновению мигрени, а некоторым могут помочь добавки для повышения уровня питательных веществ.
Как мы различаем запахи
Первыми в организме, кто улавливает запахи, являются обонятельные рецепторы, расположенные на слизистой оболочке носа (так называемый ворсинчатый эпителий). В каждом рецепторе есть тоненькая мембрана, к которой, как к клейкой ловушке, прилипают молекулы вещества, издающие запах. Рецепторы настолько чувствительны, что мы можем различать даже самые неуловимые запахи. Если бы в них не было этой клейкой мембраны, об основной части запахов мы даже не подозревали бы.
Затем «пойманный» запах в виде импульса отправляется от рецепторов к обонятельным луковицам, которые представляют из себя пучки нейронов. Каждый нейрон соединён с слизистой оболочкой и главным анализатором головного мозга. Информация о запахе, переданная от рецепторов, доходит до этого анализатора и обрабатывается. В результате чего человек может различать запахи. Примечательно, что этот отдел головного мозга соседствует с центром, различающим вкус, и центром, отвечающим за эмоции. Этим объясняется, почему потеря обоняния нередко сопровождается потерей вкусовых ощущений, а также отрицательно сказывается на эмоциональном состоянии человека и его восприятии жизни.
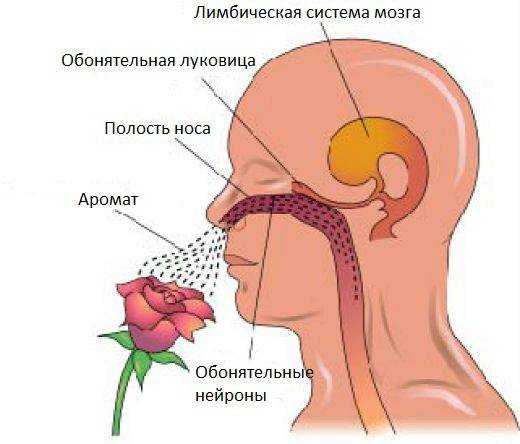
Таким образом, можно сделать вывод, что расстройство обоняния и вкуса возникает тогда, когда происходит сбой на одном из этапов этой цепочки: рецепторы — луковица — главный анализатор.
Мигрень – диагностика. Как отличить мигрень от головной боли?
В связи с ошибочным представлением о мигрени как об обычных головных болях, важно правильно диагностировать это заболевание. Ключевым является медицинский диагноз, поставленный на основании опроса пациента, так как в большинстве случаев мигрень можно легко распознать по ее типичным признакам. . Специальных обследований для подтверждения диагноза мигрени не существует, но существуют международно установленные диагностические критерии головных болей, на которых основывается диагноз мигрени.
Специальных обследований для подтверждения диагноза мигрени не существует, но существуют международно установленные диагностические критерии головных болей, на которых основывается диагноз мигрени.
Один из методов предложен «Международной классификацией головных болей».
Мигрень (без ауры) диагностируется в случае, когда:
- отмечено не менее 5 случаев, отвечающих критериям b-d;
- приступы головной боли не снять 4-72 часа;
- головная боль характеризуется двумя и более из следующих характеристик: односторонняя локализация боли, пульсирующий характер, усиление боли под воздействием физических нагрузок;
- во время головной боли возникают характерные симптомы — тошнота и/или рвота, светобоязнь, фонофобия;
- отсутствуют данные, указывающие на какую-либо другую причину боли.
Если есть какие-либо атипичные симптомы — опасные или так называемые симптомы красного флага — и врач сомневается в диагнозе, в таких случаях могут быть назначены отдельные тесты, чтобы исключить другие причины головных болей. Обычно врач назначает ЭЭГ или компьютерную томографию.
Речь идет о таких состояниях, как:
- менингит;
- воспаление височной артерии;
- острый приступ глаукомы;
- субарахноидальное кровоизлияние.
Лечение мигрени
Терапия мигрени строится на двух основах:
Медикаментозное лечение
Это купирование приступов при помощи анальгетиков. Препараты могут быть как рецептурными антимигренозными средствами, так и общедоступными обезболивающими – все зависит от тяжести состояния больного.
При этом врач тщательно подбирает препарат под индивидуальные особенности каждого пациента. В некоторых случаях используется комбинированная терапия несколькими видами препаратов.
Также в последние годы большим успехом пользуются препараты с моноклональными антителами. Это специальные лекарства, разработанные для лечения мигрени.
Моноклональные антитела вводятся уколом 1 раз в месяц. Раньше их использовали только при терапии тяжелой мигрени, но они уже доказали свою эффективность и на ранних этапах.
Если же у пациента помимо мигрени наблюдается депрессия или другое психическое расстройство, или же если приступы происходят на фоне стресса – невролог может прописать антидепрессанты в дополнение к другим лекарствам.
Подробнее о том, как работают антидепрессанты, мы писали.
Немедикаментозное лечение и профилактика приступов
В эту категорию входят:
· Соблюдение здорового двигательного режима – например, лечебная физкультура, прогулки на свежем воздухе.
· Питание – правильная диета помогает избежать употребления провокаторов приступа и контролировать вес.
· Психотерапия – сеансы когнитивно-поведенческой и других видов психотерапии помогают пациенту повысить стрессоустойчивость и вовремя предотвращать проявление приступа.
· Ведение дневника головной боли – в дневник записываются случаи приступов, интенсивность, характер и длительность боли. Такой мониторинг позволяет оценить периодичность мигрени и динамику улучшений в ходе лечения.
Факты о мигрени
Вот некоторые ключевые моменты, характерные для мигрени:
- Головные боли при мигрени вызваны дилатацией кровеносных сосудов и высвобождением химических веществ из нервных волокон, окружающих эти кровеносные сосуды.
- Мигрень может привести к возникновению чувства тошноты, диарее и рвоте.
- Приблизительно у 12% американцев отмечаются головные боли, связанные с мигренью.
- Мигрень, как правило, возникает у людей в возрасте от 15 до 55 лет.
- Некоторые люди, болеющие мигренью, могут четко определить триггеры или факторы, которые вызывают головные боли, такие как аллергия, свет и стресс.
- Некоторые люди испытывают приступы мигрени с субъективными нарушениями, которые называются аурой.
- Аура может выступать в качестве продрома, предшествующего началу приступа мигрени.
- Изменения образа жизни может помочь уменьшить частоту приступов мигреней.
- Обычные анальгетики могут купировать или уменьшить боль.
Разновидности аносмии
Аносмией принято называть полную потерю обоняния. Чаще встречается её подвид — гипосмия, когда обоняние утрачивается частично, избирательно. Условно выделяют три вида нарушения обоняния:
- аносмия периферическая (когда проблема заключается в снижении функций обонятельных рецепторов и связана с повреждениями слизистой оболочки носа);
- проводниковая (когда происходит сбой при непосредственной передачи импульса от луковиц до анализатора);
- центральная (когда полученная информация от рецепторов, а затем луковиц, не воспринимается и не анализируется в соответствующем отделе головного мозга).
Периферическая патология, в свою очередь, подразделяется на эссенциальную, функциональную, старческую и респираторную.

Патология может быть врождённой и приобретённой. Врождённое нарушение произошло во время развития плода и связано с неправильным развитием или полным отсутствием обонятельных путей. Часто это состояние сопровождается патологией строения лицевой части черепа. Статистика приводит следующие цифры: ежегодно в России около 15000 человек рождаются с этой патологией. Она может проявиться как самостоятельное заболевание, так и как симптом генетических болезней, например, синдрома Кальмана.
Приобретённая аносмия может быть периферической и центральной.
Что такое аллергия на косметику
Многим женщинам знакомо состояние, когда после нанесения макияжа вдруг опухают веки, лицо начинает гореть или зудеть. Причиной этого могут быть косметические средства, а точнее на один или несколько ингредиентов, входящих в состав косметического средства. Большинство из них представляют собой сложную смесь парфюмов, эмульгаторов, солнцезащитных компонентов, пигментов, металлов, смол и консервантов. Многие содержат экстракты экзотических растений, эфирные масла, которые также могут вызвать аллергическую реакцию. Аллергия на косметику может появиться в любом возрасте, но чаще всего ее диагностируют у женщин в возрасте от 20 до 60 лет.
Симптомы гиперосмии
Гиперосмия не является отдельным заболеванием, а расценивается как симптом конкретного патологического процесса. Задача врача – установить диагноз, который привел к обострению обоняния. Предположение о природе патологического процесса врач может сделать, проанализировав сопутствующие симптомы. Так, гиперосмия может сочетаться со следующими проявлениями:
- высыпания на коже;
- ринит, першение в горле, лихорадка, сухой или влажный кашель, боли в носу и неприятные ощущения при вдыхании (гиперэстезия);
- боли в голове, головокружение, плохая память, сниженная концентрация внимания;
- жжение в области языка и повышенная чувствительность к некоторым продуктам.
Виды мигрени
Существуют различные виды мигрени, и поэтому симптомы и тяжесть могут варьироваться:
- Мигрень без ауры — тотальная мигрень. Самый распространенный тип мигрени. Симптомы включают умеренные и сильные пульсирующие головные боли, обычно возникающие спонтанно. Боль обычно ощущается только в части головы и появляется вместе с тошнотой, спутанностью сознания, помутнением зрения и чрезмерной чувствительностью к свету, шуму и запаху. Этот вид мигрени выглядит как головная боль высокой интенсивности, но есть количественная разница в плане общих головных болей, и текущая с некоторыми дополнительными симптомами, такими как чувствительность к свету. Приступы длятся от 4 до 72 часов и повторяются пару раз в неделю. Движение тела ухудшает симптомы.
- Мигрени с аурой — классическая мигрень или сложная мигрень. Боли предшествует нарушение зрения: мерцающая область, охватывающая все больше полей зрения и перспективные искажения. Мигрень с аурой обычно длится до 3-х часов, боль охватывает глаза и голову. Иногда наблюдается паралич зрения, рук, трудности с речью, тошнота. Аура появляется за 10-60 минут до начала головных болей. Аура может возникать без головных болей и может проявляться в любой момент. Помимо нарушения зрения, могут появиться и другие симптомы: необычные ощущения, онемение или мышечная слабость с одной стороны тела, ощущение покалывания в руках или лице, трудности с речью и памятью. Также головные боли могут быть связаны с тошнотой, потерей аппетита и гиперчувствительностью к свету, звуку или шуму.
- Мигрень без головных болей. Как следует из названия, этот тип мигрени не сопровождается головной болью. Больного беспокоят проблемы со зрением и другие симптомы, связанные с аурой. Состояние может появиться при болях в животе, тошноте или рвоте. Лихорадка, головокружение или необъяснимая боль в одной части тела также могут быть следствием этого типа мигрени.
- Базилярная мигрень. Базилярная мигрень в основном поражает детей и подростков и включает симптомы мигрени с аурой, которые возникают в стадии мозга. Однако у пациентов нет механической слабости. Патология чаще встречается у молодых женщин и может быть связана с менструальным циклом. Симптомы включают частичную или полную потерю зрения или двоение в глазах, головокружение и потерю равновесия, плохую координацию мышц, звон, шум в ушах и обморок. Пульсирующая боль может появиться внезапно и ощущаться с обеих сторон головы, особенно со стороны спины.
- Гемиплегическая мигрень. Это редкий подтип мигрени, вызывающий временный паралич в части тела, который может длиться несколько дней. Этот паралич обычно возникает перед головной болью. До головных болей могут появиться головокружение и проблемы со зрением, речью или глотанием. Симптомы обычно прекращаться вскоре после приступа. Когда это происходит в семьях, расстройство называется семейной гемиплегической мигренью.
- Мигрень сетчатки — глазная мигрень. Этот тип мигрени встречается редко и характеризуется потерей зрения или изменениями в одном глазу. До появления боли, локализуемой в орбитальной области, возникают неврологические расстройства – амблиопия, снижение остроты зрения или даже полная кратковременная слепота, тошнота и рвота. Эти приступы, как и наиболее распространенные зрительные ауры, сопровождаются мигренозными головными болями. С другой стороны, потеря зрения не может быть объяснена повреждением глаза или зрительного нерва. При более тяжелой форме возникают головные боли в сочетании с частичным или полным параличом глазодвигательных мышц — опущение век и нарушение движений глаз, двоение в глазах.
- Паралитическая мигрень (комбинированная). У больного возникают периодическая пульсирующая головная боль и очаговые церебральные симптомы: парестезии (покалывание, онемение или изменение температуры кожи – ощущение сильной жары или холода, мурашки), афазия (трудности с речью или пониманием речи и письма и чтения) или дизартрическая (медленная, невнятная, тихая речь), парезы и судороги Джексона.
- Хроническая мигрень. Встречается редко и плохо изучена. Диагностируется, если головные боли проявляются 15 и более дней в месяц, не менее трех месяцев. Хроническая мигрень может быть с аурой или без нее, и обычно требует профилактического лечения. Также необходимо изменить поведение, чтобы контролировать появление симптомов, так как хроническая мигрень может привести к недееспособности. После лечения почти у 50% пациентов все еще остаются мигрени, но уже эпизодические. Как осложнение после мигрени с аурой могут возникать нарушения зрения. Симптомы длятся месяцами или даже годами.
Как и почему возникает аллергия на духи?
Странность аллергии на духи заключается в том, что духи по определению не вызывают аллергической реакции у человека. Аллергия возникает потому, что иммунная система реагирует на парфюмерные вещества и ошибочно думает, что они опасны. Таким образом, организм начинает вырабатывать защиту от парфюмерных веществ, и он готов к тому, чтобы в следующий раз мы вступили в контакт с тем же веществом.
Защита проявляется как сама аллергическая реакция с симптомами от зудящей сыпи и покраснения до шишек и волдырей, в зависимости от того, насколько сильно реагирует организм. Реакция будет происходить в местах контакта ароматизированного продукта.
Почему у некоторых людей возникает аллергия, мы пока не знаем, однако известно, что в игру вступают и гены, и окружающая среда.
Клинические признаки
Аллергия на косметику может проявляться разными симптомами. Некоторые из них могут возникать сразу после нанесения косметического средства, другие – через несколько дней. Частые признаки аллергии – это жжение, зуд и покалывание кожи. Если продолжать использовать неподходящие средства, симптомы могут также проявляться покраснением и шелушением кожи, появлением прыщей, водянистых пузырьков, сильного раздражения. Однако первым и распространенным симптомом аллергии на макияж является покраснение и раздражение глаз, а также сыпь. Но определить эти симптомы как аллергическую реакцию бывает проблематично.
Например, женщины, проводящие много времени за компьютером, неприятное ощущение в глазах и покраснение могут списать на последствия работы за монитором. На самом же деле аналогичная реакция может возникнуть на неподходящую тушь, тени или крем.
Проявление аллергического контактного дерматита (реакции, возникающей в результате контакта с аллергеном) во многом напоминает экзему – красные, сухие, зудящие пятна на коже или шелушащаяся сыпь, появляющиеся в области нанесения косметического средства. В редких случаях аллергия на косметику может вызвать водянистую сыпь или даже большие волдыри, очень похожие на те, которые появляются после контакта с борщевиком Сосновского. Также аллергия на косметические средства может проявиться в виде крапивницы, угрей, фолликулита и потемнений отдельных участков кожи.
Отличить аллергический и неаллергический (вызванный раздражением) контактный дерматит довольно сложно. Реакция, вызванная косметикой, может проявиться как раздражающий контактный дерматит или как специфическая аллергия.
В случае раздражающего контактного дерматита признаки реакции появляются непосредственно на том участке тела, куда было нанесено косметическое средство и, как правило, не распространяется за его пределы. Интенсивность проявления реакции зависит от концентрации вещества-раздражителя.
Специфическая аллергическая реакция, она же – аллергический косметический дерматит, обычно возникает у людей с генетической предрасположенностью к аллергии. Кожные изменения могут распространяться и на другие участки тела. Интенсивность проявления реакции, как и в предыдущем случае, зависит от концентрации и количества используемой косметики.
Избегайте 26 заявленных аллергенов
Не все парфюмерные вещества одинаково аллергенны. Особый риск представляют 26 ингредиентов, добавляемых в косметические средства. Поэтому по требованию ЕС, если они содержатся в продукте, производители обязаны указывать это на этикетке.
Список декларируемых парфюмерных веществ:
- Амил циннамал;
- Циннамиловый, амилциннамиловый, анисовый, бензиловый спирты;
- Цитраль;
- Альфа-изометил-ионон;
- Эвгенол;
- Изоэвгенол;
- Гидроксицитронеллаль;
- Бензил салицилат, циннамат, бензоат;
- Циннамал;
- Кумарин;
- Гераниол;
- Гидроксиизогексил-3-циклогексен-карбоксальдегид;
- Фарнезол;
- Бутилфенил метилпропионал;
- Линалоол;
- Цитронеллол;
- Гексил коричный;
- Лимонен;
- Метил 2-октиноат;
- Экстракты Evernia Prunastri и Evernia Furfuracea (древесный мох).
Однако следует сказать, что кроме этих веществ существуют и другие с такими же свойствами. Как упоминалось ранее, существует более 3000 ароматов, и ученые еще не изучили их все досконально.
Гипоаллергенная косметика
Люди, которым знакома проблема аллергии на косметические средства, в дальнейшем часто покупают продукты из гипоаллергенной группы. На самом ли деле они защищают от аллергии?
Если на косметическом средстве указано, что оно гипоаллергенно, это говорит только о том, что в ходе испытаний было установлено, что этот продукт аллергические реакции вызывает намного реже, чем аналогичный из обычной серии.
Тем не менее, покупателям необходимо понимать и то, что в большинстве случаев за надписями «гипоаллергенный», «натуральный», «чистый», «органический», не стоит ничего, помимо маркетингового хода. А настоящие лабораторные испытания, подтверждающие гипоаллергенность средств, проводят далеко не все производители.
Анализ на различные виды аллергии в GMS Clinic
Если Вы отметили у себя, или у кого-то из членов семьи возможные симптомы аллергии, обратитесь в GMS Clinic для прохождения тестов и дальнейшей лабораторной диагностики. В зависимости от проявленных симптомов, специалисты подберут наиболее информативные анализы, которые смогут определить тип аллергии и причину развития иммунного ответа.
После получения результатов специалисты GMS Clinic смогут подобрать наиболее оптимальную диету, лекарственную поддержку иммунитета и дадут рекомендации, как избежать повторного проявления аллергической реакции.
Мы знаем, как быстро справиться с заболеванием и уже долгое время помогаем своим пациентам возвращаться к нормальной жизни без аллергии. Если Вам надоело постоянное проявление симптомов, приезжайте в GMS Clinic, мы знаем, как помочь.
Лечение гиперосмии
Терапевтическая тактика при обостренном обонянии, которое сопровождается дискомфортом, зависит от причинного фактора. Так, при гиперосмии у мужчин и женщин вследствие острого ринита или синусита проводится противовоспалительная и иммуномодулирующая терапия. Если же присоединяется бактериальная инфекция, то показан прием антибиотиков.
Случаи гиперосмии, которые обусловлены наличием полипов и диффузного разрастания слизистой, требуют хирургического вмешательства. В современной отоларингологии операции проводятся малоинвазивным эндоскопическим способом. Это щадящие методики оперирования с коротким восстановительным периодом.
Каждый клинический случай, который сопровождается гиперосмией, требует персонифицированного подхода. В «ЛОР клинике плюс 1» отоларингологи тщательно обследуют пациента, выявляют причину развившихся обонятельных нарушений и подбирают индивидуальную программу коррекции. Чтобы жить полноценной жизнью и наслаждаться ароматами, записывайтесь на прием к отоларингологу «ЛОР клиники плюс 1» в удобное время!

































