Диета при панкреатите у детей
У родителей часто возникает вопрос, какая диета при панкреатите требуется заболевшему ребенку? Рацион питания, который способствует улучшению состояния малыша, мало отличается от меню взрослого. Но есть свои особенности, которые нужно учитывать при кормлении детей.
Правила питания детей:
- еду и питье давать теплым, больше кормить измельченными блюдами, например, пюре;
- рацион питания должен содержать все компоненты, необходимые для нормального роста и развития;
- даже после снятия острого состояния необходимо обязательно придерживаться ограничений в питании;
- запретить детям пить газированные напитки;
- блюда фастфуда.
Если больному ребенку не исполнилось и 3 лет, то рекомендуется пищу протирать, измельчать. Следует убрать из питания любые цитрусовые, свежевыжатые соки. Не следует давать детям ягоды с небольшими семенами, грубой оболочкой. Свежие овощи давать не нужно.

Ребенок старше 3 лет посещает детские учебные заведения, контактирует со сверстниками. В первую очередь необходимо позаботиться о питании в школе и детском саду. Для этого поговорить с медицинским работником, поставить в известность учителя, воспитателя.
Сложнее всего оградить ребенка от газировок, чипсов и прочей опасной еды. При посещении дней рождения и детских праздников, следует позаботиться о том, чтобы ребенок не нарушил диету. Малышу нужно объяснять необходимость для него ограничения питания.
Меню больного при раке поджелудочной железы
Самый правильный рацион тот, что составил хороший диетолог, с опытом в составлении диет для больных с раком поджелудочной железы, вместе с лечащим врачом, с учетом особенностей организма больного и с учетом индивидуального течения болезни.
Основываясь на этой схеме, больной может сам добавлять или иначе видоизменять рацион как ему угодно. Главное, чтобы больной не употреблял запрещенные продукты. В противном случае это может негативно повлиять на весь процесс выздоравливания организма.

Примерный рацион на неделю
Понедельник:
-
Первый прием пищи (1): Стакан киселя, без сахара и пара печеней, тоже без сахара, это могут быть галеты;
-
Второй прием пищи (2): Овсянка на воде и яблочный компот;
-
Обед (3): Котлета из рыбы на пару, овощной суп и немного рисовой каши. Компот сваренный из свежих яблок, без сахара;
-
Небольшой перекус (4): примерно 200 грамм творога (0% жира) и пару яблок;
-
Ужин (5): овощи с яйцами на пару и чай на травах;
-
Перед сном можно выпить стакан кефира и съесть немного печенья.
Вторник:
-
1 – несколько сырников на пару и отвар из шиповника;
-
2 – 100-150 грамм творога и чай из трав;
-
3 – отваренная нежирная рыба, картофель запеченный, куриный бульон и стакан киселя;
-
4 – салат из овощей, 150 грамм фруктового желе;
-
5 – отварная индейка, пюре из картошки на воде и любой компот.
Среда:
-
1 – кружка йогурта собственного производства с добавлением свежих ягод;
-
2 – каша рисовая с добавлением сухофруктов и стакан самодельного йогурта;
-
3 – крем-суп из овощей, плов с курицей в мультиварке и компот;
-
4 – каша из тыквы с сухофруктами и чай;
-
5 – запеченный кабачок с котлетами из рыбы на пару, кисель.
Четверг:
-
Завтрак – кисель с сухариками;
-
Перекус – отвар из шиповника и запеканка из творога на пару;
-
Обед – рыбная котлета на пару, отварная цветная капуста и суп-пюре из овощей;
-
Полдник – 1-3 зефира и кружка кефира;
-
Ужин – гречка с варёной курицей, рагу из овощей и кисель.
Пятница:
-
Завтрак – домашний йогурт;
-
Перекус – пюре из тыквы;
-
Обед – тефтели на пару с пюре из овощей и рыбный бульон;
-
Полдник – желе на основе фруктов с бананами;
-
Ужин – картошка на пару, рагу из овощей и компот.
Суббота:
-
Завтрак – кисель с сухариками;
-
Перекус – 150 грамм творога и кисель;
-
Обед – перец фаршированный куриной грудкой, без кожи на пару, хлеб со злаками и кисель;
-
Полдник – запеченные яблоки;
-
Ужин – рагу из овощей с тефтелями и компот.
Воскресенье:
-
Завтрак – йогурт с печеньем или сухариками;
-
Перекус – гречка с рагу из овощей;
-
Обед – овощной суп, рыба на пару и кефир;
-
Полдник – чай с молоком и 1-2 зефира;
-
Ужин – 150 грамм куриной грудки отварной, овощи, приготовленные на пару и компот.
Стоит отметить, что описанные в статье рекомендации подходят и для больных раком поджелудочной железы вместе с диабетом.
Мы привели примерный рацион питания при раке поджелудочной железы, который сформирован на рекомендациях врачей-онкологов и диетологов. Больше информации вы можете получить на консультации у доктора
Но важно понять основные принципы построения меню для больного. Ведь никто вам не будет составлять 10 вариантов рациона
Это целиком и полностью ложиться на ваши плечи. Вдумчивый подход к питанию при злокачественных новообразованиях – важный фактор результативности лечения.
Зачем соблюдать диету при панкреатите?
Острый приступ болезни – это серьёзный урон для здоровья железы. Только в единичных случаях орган полностью восстанавливается без каких-либо последствий. Как правило, такие расстройства не проходят бесследно, особенно если человек вновь злоупотребляет горячительными напитками или неправильно питается. Переход в хроническую форму – опасное состояние, полноценно вылечиться уже не удастся. В этом случае поражённая железа не способна вырабатывать нужный объём ферментов, требуется регулярный (не редко пожизненный) приём медикаментозных аналогов.
Диетическое питание при панкреатите обязательно. Основная цель – разгрузить больной орган, снизить гиперсекрецию, предотвратить повторное обострение. Из меню исключаются тяжелые для усвоения, долго переваривающиеся продукты, требующие повышенного продуцирования панкреатического сока. Рацион подбирается таким образом, чтобы обеспечить нормальную работу поджелудочной железы, максимальное восстановление повреждённых тканей.
Не маловажную роль играет соблюдение диеты в профилактике сахарного диабета. В железе есть особые участки, называемые островками Лангерганса, где продуцируется специфический гормон – инсулин. Если воспаление затронуло эти образования, то гормональная генерация снижается, что, в конечном счёте, может привести к развитию эндокринного заболевания. Неправильное питание, в этом случае, рассматривается как предрасполагающий фактор.
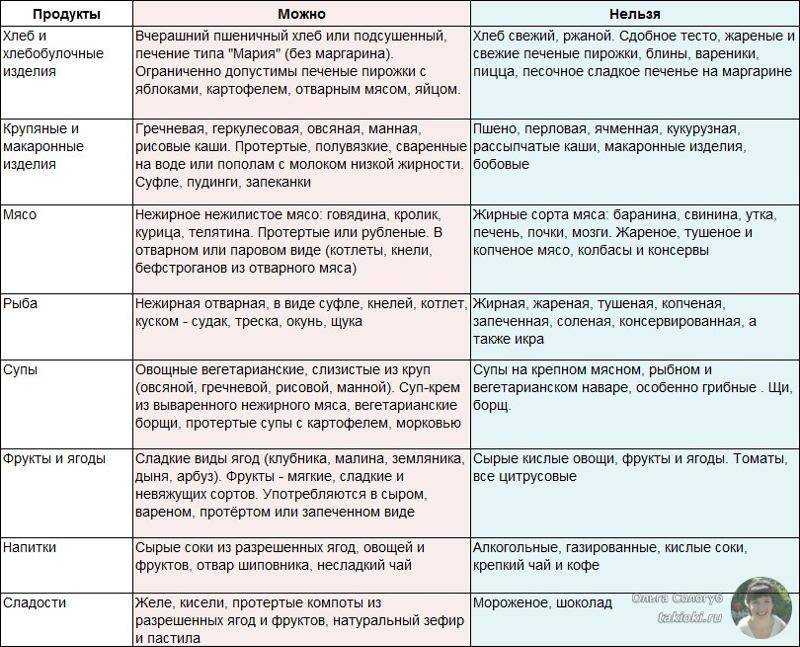
Полностью или частично ограниченные продукты
К сожалению, опасная болезнь диктует свои, неукоснительные правила, по которым пациенту придётся дальше жить. Прежде всего, это касается ежедневного рациона. Чтобы избежать в дальнейшем возможных рецидивов и ухудшения состояния, придётся навсегда отказаться от потребления некоторых продуктов. Конечно, это трудно принять, но цена неправильного питания при панкреатите – нередко, жизнь больного.
К соблюдению диеты не стоит относиться как к тяжёлому испытанию. Число того, что можно есть, не так уж мало, причём во всех разделах пищевого стола. К тому же при хорошем самочувствии пациента питание при панкреатите может расширяться за счёт введения продуктов, не включённых в основную диету (некоторых сезонных овощей, фруктов и др.). Их потребление необходимо строго ограничить, внимательно следя за реакцией организма. При возникновении любых, даже слабых симптомов, указывающих на возможный приступ, введенную в рацион новую пищу тот час же исключают.
В пищевом рационе больного отсутствуют продукты с повышенным содержанием жиров. В первую очередь, это касается мяса (свинины, баранины, утки, гуся, субпродуктов). Запрещены также любые мясные полуфабрикаты и колбасные изделия. Последние представляют особую потенциальную опасность, т.к. включают большое количество химических вкусовых добавок, раздражающе действующих на всю пищеварительную систему. Исключение составляют сосиски или ветчина из диетического мяса птицы, употребляющиеся иногда и в небольшом количестве.
Исключены сорта жирной морской, речной рыбы (сёмги, белуги, осетра, стерляди и пр.), а также икра, роллы, суши. Разрешено потребление блюд из рыбы умеренной жирности, морепродуктов (не чаще 2 раз в неделю).
Диетическое меню не содержит овощей с грубой клетчаткой, высокой кислотностью: капусты белокачанной, редьки, брюквы, редиса, репы, шпината, щавеля, кукурузы, спаржи, баклажанов. Не стоит подавать к столу квашенные, маринованные, солёные овощи, имбирь, маслины, яства, приготовленные с чесноком, луком. Продукты необходимо термически обрабатывать перед едой, нельзя есть их сырыми
С осторожностью можно использовать в рационе томаты сладких сортов при отсутствии признаков воспаления поджелудочной железы.
Фрукты и ягоды содержат большое количество кислот, вызывающих повышенную секрецию панкреатической жидкости. Поэтому их употребление нежелательно, особенно в реабилитационный период после приступа. Запрещены цитрусовые, хурма, дыня, свежие ягоды, выжимки из них. Ограниченно разрешены сухофрукты.
Исключено потребление грибов и бобовых. Эти продукты являются источником большого количества растительного белка, что способствует активации работы поджелудочной железы. К тому же возможны нежелательные расстройства со стороны других органов ЖКТ: повышенного газообразования, запоров, что особенно проблематично для людей с панкреатитом.
Под запретом трудно перевариваемые кушанья из круп: пшенной, ячневой, гороховой, перловой. Консистенция готовой крупы должна быть полужидкой, вязкой, не рекомендуется есть её в рассыпчатом виде.
Жирное молоко, а также производные из него (творог, кефир, сметана) крайне нежелательны. Под запретом твёрдые, солёные, острые сыры, сырные продукты.
При приготовлении еды нельзя использовать никакие пряности, подавать к столу фабричные соусы: майонез, кетчуп, горчицу и др. Категорически запрещена готовка методом жарки. Жареная пища (в том числе и пассировка овощей для супов) насыщена множеством канцерогенов и других вредных веществ, угнетающе действующих на работу всего пищеварительного тракта. Регулярное потребление такой еды может спровоцировать новый приступ. Тоже самое относится к любым копчёностям, мясным или рыбным консервам. Нельзя припускать рыбу в небольшом количестве воды, т.к. при этом высвобождаются экстрактивные вещества, требующие усиленного продуцирования панкреатического сока.
Запрещается есть свежий хлеб, хлебобулочные и сдобные изделия. Такая пища – источник большого числа углеводов, способствующих активности больного органа, усиленного выброса инсулина. В сочетании с кулинарными жирами (маргарином и пр.) это серьёзная нагрузка, которая недопустима при панкреатите. Поэтому нельзя также кушать торты, пирожные, мороженое, шоколад, мёд.
|
Категорически запрещен любой алкоголь, а также крепкий кофе, газированные напитки, какао, зелёный чай. |
Какие продукты разрешены?
В рацион человека, страдающего хроническим панкреатитом, могут входить продукты и блюда, перечисленные в таблице:
|
Хлеб |
Подсушенный или вчерашний пшеничный хлеб. Редко — несдобное, галетное печенье |
|
Крупы |
Гречневая, манная крупа, овсяные и пшеничные хлопья, рис. Пшенная и ячневая крупа при хорошей переносимости. Перловую можно использовать в приготовлении блюд время от времени, она переваривается тяжелее |
|
Овощи |
Вареные и приготовленные на пару кабачки, морковь, цветная капуста, горошек, свекла, картофель. Свежие огурцы. Томаты допускаются в небольшом количестве при стойком улучшении состояния |
|
Фрукты |
Запеченные фрукты, а также фрукты в составе компотов, киселей, муссов и желе, пастила. Яблоки и сухофрукты подходят лучше всего |
|
Мясо, птица |
Нежирные сорта мяса и птицы с удаленными жировыми прослойками. Их варят или готовят на пару. При стойком улучшении допускается запекание в кулинарном рукаве без маринадов |
|
Рыба |
Нежирные сорта рыбы (судак, треска, минтай, щука, хек и др.), приготовление на пару или отваривание |
|
Яйца |
Паровые и запеченные омлеты |
|
Молочные продукты |
Нежирные молочные продукты: творог, ацидофилин, простокваша, кефир. Молоко в качестве добавки к кашам, напиткам, суфле, а также для приготовления омлетов. Нежирные сорта сыра как дополнение к блюдам |
|
Напитки |
Некрепкий чай, допускается добавление лимона. Неконцентрированные компоты, минеральная вода, настой шиповника |
Что запрещено?
|
Соки |
Любой фруктовый сок. Напиток содержит кислоты, которые раздражают желудок |
|
Фрукты, ягоды |
Цитрусовые и другие кислые фрукты и ягоды, яблоки без термической обработки |
|
Овощные и мясные консервы |
Исключают из рациона все овощные консервы, маринады, соленья. Они раздражают слизистые оболочки. Также запрещены мясные консервы, колбасные изделия |
|
Овощи |
Репа, редька, редис, шпинат, щавель содержат щавелевую кислоту и эфирные масла, которые оказывают раздражающее действие |
|
Бобовые, грибы |
Содержат растительный белок, который может усиливать активность поджелудочной железы. Бобовые стимулируют повышение газообразования в кишечнике, из-за чего боль может усиливаться |
|
Хлеб |
Свежий хлеб, сдоба — источники быстроусвояемых углеводов, которые провоцируют выброс большого количества инсулина. Это дает нагрузку на поджелудочную железу |
|
Жареные блюда |
Жарка сопровождается образованием акриламидов, нитрозаминов и других вредных веществ, относящихся к канцерогенам. Они увеличивают нагрузку на поджелудочную железу и стимулируют выработку ферментов. Кроме того, при жарке жирность продукта повышается |
|
Соусы |
Любые готовые соусы, кетчуп, майонез стимулируют работу поджелудочной железы |
|
Снеки |
В состав готовых чипсов, сухариков, печенья и прочих снеков входят химические соединения, которые раздражают пищеварительную систему. Во многих из них много жиров низкого качества |
Почему при панкреатите нужна диета
Две основные функции поджелудочной железы – это выработка пищеварительных ферментов (амилаза, липаза и протеаза) и производство гормонов, регулирующих уровень глюкозы в крови (инсулин, глюкагон и другие гормоны). Эндокринный сбой (выработка гормонов), как правило, ведёт к сахарному диабету первого или второго типа. При нарушении экзокринной функции, – способности синтезировать ферменты – у человека ухудшается пищеварение и усвоение питательных веществ.
Это объясняет, почему больным панкреатитом – воспалением поджелудочной железы – обязательно нужно соблюдать рекомендации по питанию. С одной стороны, необходимо снизить потребность в ферментах и таким образом снять нагрузку с органа. С другой, большой объём пищи, особенно тяжелой, просто не переварится и это вызовет ряд неприятных симптомов (боль в животе, вздутие, метеоризм, диарея).
В первую очередь, ограничивают жиры. Продукты, богатые жирами (масло, сыр, сливки, сало), у некоторых людей вызывают болевой синдром. Есть также мнение, что жиросодержащие продукты могут спровоцировать приступ острого панкреатита.
Как питаться при хроническом панкреатите
Питание при этом заболевании должно помогать нормализовать функционирование больного органа. Следует прислушиваться к советам Диеты №5.
Советы по питанию при хроническом панкреатите:
- еда и жидкости, поступающие в организм должны быть теплыми;
- в течение дня планируйте не менее 5 приемов пищи;
- избегать переедания;
- не делать больших перерывов между приемами пищи;
- уменьшить количество сахара;
- убрать свежий хлеб.
Все блюда, которые готовятся с помощью обжаривания, категорически запрещены.
Для формирования правильного питания, следует знать перечень продуктов, которые помогут выздороветь или ухудшить здоровье.
Таблица разрешенных и запрещенных продуктов:
|
продукты |
|
|
разрешенные |
|
|
запрещенные |
|
При возникновении вопросов, рекомендуется обсудить использование тех или иных продуктов с лечащим врачом.
Как питаться при остром панкреатите
Острый панкреатит – опасный недуг, поэтому необходимы комплексные меры для улучшения состояния. Нужно помнить, что требования диеты обязательны, иначе такое состояние может привести к хирургическому вмешательству.
Допустимо употребление только жидкости. В это время можно пить не крепкий чай, готовить отвары из плодов шиповника, минералка подходит без газа.
Следующий этап — диета №5. Пища имеет низкую калорийность, запрещены соль, жир, которые способны спровоцировать новый приступ. Все блюда готовить жидкими. Подсаливать можно совсем немного.
Лучше всего при составлении меню, держать перед главами список полезных и вредных продуктов.
|
виды продуктов |
разрешено |
запрещено |
|
хлеб |
сухарики 50 г; |
|
|
супы |
|
|
|
мясные блюда |
|
|
|
яйца |
|
яйца вкрутую; |
|
жидкости |
|
сладкие газированные; |
|
рыба |
рыба нежирная; |
рыба жирная; |
|
крупы |
|
|
|
сладости |
|
кондитерские изделия; |
|
молочные продукты |
|
|
|
фрукты |
яблоки, приготовленные в духовке; |
остальные фрукты, ягоды; |
|
овощи |
|
|
Рекомендуем посмотреть видео о правилах питания при панкреатите:
Если не придерживаться строгих правил питания, то улучшения состояния больного не наступит.
Основные правила питания при панкреатите
Диета обязательна для тех, кто болен панкреатитом, иначе никакие лекарства не помогут.

Специалисты выработали правила, их нужно соблюдать:
- если болезнь носит острый характер, то следует диету начинать с голодания, оно длится от 2 до 4 дней;
- кушать нужно часто, в одно и то же время;
- порции должны быть небольшими;
- не допускать переедания;
- уменьшить количество кондитерских изделий;
- блюда должны включать протертые продукты, не вызывающие раздражение слизистой;
- ежедневная норма жира не более 80 г;
- уменьшить количество соли до 10 г;
- сократить до минимума потребление сахара.
На основании этих правил формируется ежедневное меню.
Что такое панкреатит и какие у него симптомы?
Панкреатит — это воспалительное заболевание поджелудочной железы. Основными причинами воспаления в поджелудочной железе являются злоупотребление алкогольными напитками, острые отравления и инфекции.
Различают острый и хронический панкреатит. Признаки острого панкреатита:
- сильные боли в животе опоясывающего характера;
- тошнота и рвота;
- запор;
- повышение температуры тела;
- выраженная общая слабость и интоксикация.
При остром панкреатите происходит выброс ферментов поджелудочной железы. Происходит самопереваривание ткани поджелудочной железы, которое усиливает воспаление и вызывает интоксикацию.
При хроническом панкреатите развивается недостаток ферментов поджелудочной железы и замедляется переваривание пищи. Симптомы хронического панкреатита:
- тупая боль в левом подреберье;
- тяжесть в животе, усиливающаяся после приема жирной пищи;
- понос с появлением в кале непереваренной пищи.
Профилактикой, диагностикой и лечением панкреатита занимаются гастроэнтерологи и хирурги. Для диагностики воспаления поджелудочной железы врач может назначить анализы крови и кала, ультразвуковое исследование (УЗИ) органов брюшной полости и гастроскопию.
Примерный рацион
 Соблюдая указанное питание вы сможете облегчить течение недугов
Соблюдая указанное питание вы сможете облегчить течение недугов
Диета предусматривает дробное питание 5-6 раз в день маленькими порциями. Это облегчает переваривание пищи и снижает нагрузку на железы внутренней секреции. Основой рациона должны стать супы и каши: полужидкая отварная пища легко усваивается. Варить их лучше без мяса. Молочные супы на основе вермишели не следует заправлять маслом.
Мясо и овощи желательно готовить в духовке или на пару. Можно тушить их без масла. Небольшое количество растительного масла разрешено добавлять в салаты, чтобы разнообразить их вкус и удовлетворить потребность организма в ненасыщенных жирах.
Примерный рацион для больного, на который следует ориентироваться при составлении собственного меню:
- Завтрак: овсяная каша, стакан травяного чая, яблоко;
- Ланч: стакан кефира или кусочек нежирного сыра;
- Обед: овощное рагу или суп-пюре, запеченная красная рыба;
- Полдник: фруктовый салат или йогурт;
- Ужин: творог, салат из свежих овощей.
В течение недели заменяйте по вкусу указанные продукты теми, которые приведены ранее в таблице под грифом «можно». При этом должны сохраняться правила и принципы, перечисленные выше. Также можете воспользоваться вкусными рецептами, которые рассмотрим далее.
Комментарии диетологов
Лечение панкреатита при помощи диеты направлено, прежде всего, на максимальную разгрузку поражённой железы
Важно прекратить избыточную выработку ферментативного секрета. Однако, по мнению диетологов, время от времени нужно обеспечивать органам пищеварения полный покой
В этот период поражённый орган наиболее всего предрасположен к регенерации, т.к. функционально «спит».
Для этого проводят лечебное голодание (полный отказ от еды). Чаще всего такой режим соблюдается в течение суток, но может быть увеличен при хорошем самочувствии пациента и под наблюдением врача. Длительное воздержание от пищи (более 7 дней) требует нахождения в стационаре.
Более щадящий вариант – разгрузочные дни. Диетологи рекомендуют устраивать их не реже 1 раза в неделю. Из линейки разрешённых блюд выбирается одно, например, каша или овощное пюре. Его готовят в таком количестве, чтобы можно было разделить на несколько приёмов пищи. Другие продукты не потребляют.
Плюсы диеты
 Помните, что без консультации доктора не стоит применять на себе любую, даже лечебную, диету
Помните, что без консультации доктора не стоит применять на себе любую, даже лечебную, диету
Можно с уверенностью сказать, что это отличный способ улучшить работу внутренних органов и избежать обострений. Обострение панкреатита может привести к панкреонекрозу: отмиранию клеток железы, которое опасно не только для здоровья, но и для жизни пациента, а обострение холецистита часто заканчивается операцией по удалению желчного пузыря.
Неприятные симптомы этих заболеваний на фоне неправильного питания проявляются особенно ярко. Метеоризм, жидкий стул, несварение желудка, вздутие живота, тошнота и рвота, боли в правом и левом подреберье — все это сопровождает нарушения работы поджелудочной железы и печени.
Это обычно начинает мучить больного после употребления жирной, жареной, копченой, содержащей большое количество быстрых углеводов пищи. При соблюдении диеты работа пищеварительного тракта налаживается, улучшается общее состояние организма.
Диета №5 и №5п по Певзнеру — вот пример сбалансированного и полезного рациона для больных холециститом и панкреатитом. Правила питания и список разрешенных и запрещенных продуктов в них практически аналогичны.
Ответы на вопросы
Как вести себя на праздники?
При заболеваниях желчного пузыря и поджелудочной железы спиртное противопоказано. Алкоголь отрицательно влияет на железы внутренней секреции, и при наличии хронических воспалительных заболеваний, даже в стадии ремиссии, способен вызвать обострение. Поэтому во время праздничного застолья лучше отдать предпочтение безалкогольным напиткам и отказаться от спиртного полностью.
То же самое относится и к запрещенным продуктам: жирной, жареной, копченой пище, обильно заправленным майонезом салатам, сдобной выпечке. Однократное нарушение диеты не всегда приводит к обострению, однако не стоит рисковать — стоит остановиться на праздничных блюдах, которые гарантированно не принесут вреда. Это отварное мясо, овощные салаты, фрукты, легкие сладости.
 Понятно, что на таких мероприятиях соблазн слишком велик, но старайтесь себя ограничивать
Понятно, что на таких мероприятиях соблазн слишком велик, но старайтесь себя ограничивать
Как долго соблюдать ограничения в еде?
После перенесенного в острой форме панкреатита или холецистита или обострения хронической формы заболевания строгое соблюдение диеты необходимо на протяжении 10-12 месяцев. Но лучше всего сделать правила диеты правилами нового постоянного рациона. Так как она не предусматривает строгих и трудноосуществимых ограничений и позволяет получить с пищей все необходимое организму, при этом сводя к минимуму содержание вредных даже здоровым людям веществ, то это повлияет на общее состояние больного исключительно положительным образом.
Для лечения вам могут пригодиться следующие упражнения:
Заключение
Подводя итоги, нужно сказать следующее:
- Холецистит и панкреатит очень часто встречаются одновременно, так как их обычно провоцирует неправильное питание;
- Холецистит с желчнокаменной болезнью способен привести к развитию панкреатита;
- Оба заболевания требуют одинаковых ограничений в рационе, поэтому диета №5 и №5п — лучший выбор для больного;
- Послабления в рационе способны привести к обострению, особенно если одновременно употреблять запрещенные продукты и алкогольные напитки;
- Придерживаться диеты следует не менее года, а лучше сделать ее своим постоянным рационом.
Стоит прочесть такие статьи:
- Ознакомиться с правилами питания при гепатите С можно на следующей странице
- Что такое хронический бескаменный холецистит: причины и симптомы
- Чтобы узнать, что нельзя кушать при обострении холецистита, перейдите сюда
- На странице https://pe4en.net/bolezni-zhelchnogo-puzyrya/chto-takoe-giperbilirubinemiya Вы можете ознакомиться с клинической картиной такого заболевания, как доброкачественная гипербилирубинемия
Автор статьи: Минов Алексей Леонидович
Гепатолог, Гастроэнтеролог, Проктолог
Алексей занимается врачебной деятельностью с 1996 года. Проводит терапию всех заболеваний печени, желчного пузыря и желудочно-кишечного тракта в целом. Среди них: гепатит, панкреатит, язва двенадцатиперстной кишки, колит.
Комментарии для сайта Cackle