Консервативное лечение локтевого медиального эпикондилита
В случаях, когда сухожилие воспаляется, консервативное лечение медиального эпикондилита локтевого сустава обычно эффективно в течение четырех-шести недель с момента появления симптоматики. Тогда лечение ограничивается 1-им месяцем. Но если воспаление носит хронический характер и пациент долгое время не предпринимал попытки к лечению, то полное восстановление может занять до шести месяцев.
Суть консервативного лечения локтя гольфиста сводится к сохранению коллагена от дальнейшего разрушения. Цель состоит в том, чтобы помочь сухожилию восстановиться.
НПВП (Нестероидные противовоспалительные препараты):
Если проблема вызвана воспалением, для начала назначаются нестероидные противовоспалительные препараты. Они многим известны: «Нимесил», «Найз», «Кеторол», «Нурофен» и др.
Принимать препарат любой из препаратов по 1 таблетке 2 раза в день, обязательно после еды, но не более 5 дней, т.к. препараты пагубно влияют на слизистую оболочку желудка. Препараты противопоказаны пациентам с язвенной болезнью желудка или 12-перстной кишки.
При неэффективности данной терапии назначаются стероидные препараты.
Инъекции стероидными противовоспалительными препаратами.
Стероидные препараты принудительно уменьшают воспаление в очаге. Иногда две или три инъекции выполняются в течение недели, если однократное введение не увенчались успехом. Инъекции стероидов во многом эффективны, но несут некоторые риски. В случае многократного частого введения снижается прочность сухожилий (коллагеновых волокон), вплоть до разрыва. Самый распространенный и эффективный препарат при лечении медиального эпикондилита – «Дипроспан»
Выполняется блокада Дипроспаном.
Иммобилизация: Ортез на локтевой сустав
Ударно-волновая терапия
В экстракорпоральной ударно-волновой терапии используют аппарат производящий ударные волны, которые проникают через кожу в зону воспаления (на болезненную область) надмыщелка. Основное его положительное воздействие – это улучшение микроциркуляции. За счет этого воспаленные ткани быстрее заживают и восстанавливаются. Как правило выполняется 4-6 процедур. Частота выполнения -1 раз в неделю. Это время нужно, чтобы организм самостоятельно начал справляться с воспалением, после того как УВТ «подтолкнула» его улучшением кровоснабжения.
Основное противопоказание для УВТ:
— Онкологические заболевания
— Гнойное воспаление в зоне терапии
Лечение
Терапия варьируется в зависимости от формы патологии, ее стадии. Также учитываются сопутствующие болезни опорно-двигательного аппарата. Часто к врачу на прием больной отправляется только при хронизации болезни. В начале болезни лечение заключается только в том, чтобы ограничить деятельность, которая является причиной. Тогда восстановить поврежденные мышцы и сухожилия сустава восстанавливаются сами собой.
Чтобы облегчить боль, нужно обездвижить пораженную руку. Накладывают шину или фиксирующую повязку, что позволяет предупредить натяжение сухожилий и зафиксировать сустав. На сегодня в большинстве случаев применяют специальный бандаж или налокотник. Носить повязку нужно максимум 30 дней, в зависимости от того, насколько сильна боль. Лечение делится на консервативное и хирургическое.
При консервативном лечении применяют наружные средства. Это мази с нестероидными противовоспалительными веществами и препараты для охлаждения места, которое болит. Нестероидные противовоспалительные медикаменты применяются для снятия боли и воспаления:
- Ортофен
- Ибупрофен
- Индометацин
- Кеторолак
Применяют и физиотерапию, например, электрофорез локтевого сустава с анальгетиками и анестетиками. Другие методы лечения эпикондилита локтя:
- магнитотерапия
- рефлексотерапия
- лазеротерапия
- криотерапия
Что касается медикаментов, врачом назначаются мази и таблетки с обезболивающим и противовоспалительными эффектом. При острых формах воспаления назначается блокада, то есть внутримышечная инъекция обезболивающего препарат в эпицентр боли. Блокада проводится только один раз, и то, если мази не принесли облегчения пациенту. Если же и после этого боль не прошла, для лечения применяют ударно-волновую терапию.
Ударно-волновая терапия помогает при воспалении суставов. В организме запускаются естественные процессы по восстановлению поврежденных мышц, сухожилий и тканей при помощи звуковых импульсов. Если выздоровление не наступает и после этого, операции не избежать. В ходе хирургического вмешательства иссекают мышцы-разгибатели и удаляют часть сухожилий, которые воспалились. Для проведения операции ткани нужно проколоть или разрезать, после чего следует период восстановления, рука сразу не вернет былую функциональность.
Профилактика
Первичная (предупреждение возникновения заболевания) и вторичная (предупреждение обострений) профилактика предусматривает соблюдение режима труда и отдыха. Необходимо не допускать однотипных движений, осуществляемых с нагрузкой на сустав.
Большое внимание, учитывая значительную распространенность патологии у спортсменов, необходимо уделять корректному выбору инвентаря и соблюдению спортивных тренировочных методик. При обострении рекомендовано уменьшение нагрузки, применение эластичного бинта или ортеза, кинезио тейпов
Профилактическое проведение лечебной физической культуры, своевременное предупреждение и лечение остеохондроза шейно-грудного отдела позвоночника.
3.Симптомы и диагностика
Основным клиническим проявлением выступает четко локализованный, слабо или умеренно выраженный болевой синдром, связанный с определенными нагрузками или пальпацией. В острой фазе боли могут быть довольно интенсивными, нередко иррадиируют по ходу сухожилий в плечо. Состояние покоя обычно приносит облегчение.
Некоторые больные отмечают скованность и «одеревенелость» мышц плеча и/или предплечья, ограничение подвижности в суставе. Типичным признаком является сложность или невозможность удержания предметов на весу в пальцах или на ладони.
В целом, симптоматика «локтя тениссиста» и «локтя гольфиста» имеет существенные отличия, однако и тот, и другой синдром без труда распознается специалистами.
Исходя из сказанного, при осмотре применяют давно известные динамические и статические пробы (тест кофейной чашки, тест доения, тест сжатой кисти и др.), пальпируют проблемный участок, собирают анамнез и жалобы.
В большинстве случаев эпикондилит надежно и достоверно диагностируется клинически, без каких-либо инструментальных исследований. Однако в случае дифференциально-диагностических сомнений обязательно применяется рентгенография, МРТ, лабораторные анализы, изредка биопсия, артроскопия и др.
Особенности лечения
Иногда воспаление снимают, путем назначения нестероидных противовоспалительных средств и после применения ортезов. Лечебные методы предусматривают использование инъекций аутологичной крови. Вдобавок болезнь лечат, используя УВТ, ионофорез и фонофорез с медикаментами.
Помимо того, в лечебную программу входят меры, приводящие к поэтапному росту мышечной силы и гибкости. Так получится за короткое время вернуть трудоспособность, появится шанс дальше заниматься спортом
В ходе реабилитационного периода важно предотвратить всякие биомеханические нарушения, повлекшие за собой начальную травматизацию
Консервативная терапия часто дает результат
Важно обследовать болезнь с помощью МРТ или УЗИ. Данные исследования считаются нужными для определения кальцинатов
Также можно выявить, насколько повреждены сухожилия, есть ли костные разрастания.
Диагностирование следует проводить при латеральном эпикондилите в случаях перелома, остеоартроза локтевого сустава.
При наличии сомнений насчет медиального эпикондилита, можно исключить риск развития:
медиальный остеоартроз;
повреждение медиальной связки;
поражение локтевого нерва.
Однако существуют случаи, когда эти патологии проявляются вместе с воспалением предплечья в одно время.
Противопоказания
У лечебных процедур довольно широкий перечень противопоказаний. Во время их проведения нарушается целостность не только эпидермиса, но и расположенных под ним соединительнотканных структур, в том числе синовиальной оболочки. Существует вероятность проникновения патогенных микроорганизмов, повреждения нервов, что становится причиной развития тяжелейших осложнений. Поэтому, несмотря на клиническую эффективность медикаментозных блокад локтевого сустава, в некоторых случаях их пациентам не назначают:
- лечение патологий у детей до 12 лет;
- неустойчивое психоэмоциональное состояние, психические расстройства, в том числе непонимание происходящего;
- присутствие в системном кровотоке большого количества алкоголя или наркотических веществ, искажающих действие препаратов;
- менингит, энцефалит, поражающие центральную нервную систему;
- острые респираторные, кишечные, урогенитальные инфекции;
- остеоартроз 4 рентгенологической стадии с выраженной деформацией локтевого сустава;
- нарушения свертываемости крови, в том числе из-за курсового приема антикоагулянтов.
Лечебные процедуры противопоказаны пациентам, если в месте введения есть открытые раневые поверхности, трещины, порезы, ссадины. Для блокад не используются препараты при наличии у больного гиперчувствительности к их вспомогательным или активным ингредиентам. Для глюкокортикостероидов и НПВС характерны выраженные побочные системные проявления. Они оказывают нефротоксическое, гепатотоксическое действие, нарушают функционирование ЖКТ. Относительные противопоказания лечебных блокад — тяжелые патологии печени, почек, мочевого пузыря, эрозивные и гиперацидные гастриты.
Диагностика эпикондилита локтя
Врач собирает анамнез и делает физикальное обследование. Нужно уточнить характер боли, травмы, полученные на работе и при занятиях спортом и пр. Далее делают функциональные и двигательные тесты для подтверждения болевых ощущений в области локтя. Чтобы уточнить диагноз и отличить эпикондилит от других патологий, назначаются дополнительные методы исследования.
Рентгенография нужна для постановки окончательного диагноза. Снимок показывает повреждения надмыщелка плеча или отложений солей кальция в области внутреннего надмыщелка при наличии таковых. Иногда назначают МРТ для диагностики. Магнитно-резонансная томография дает возможность визуализировать состояние срезов мягких тканей и костей. Становится понятно, насколько далеко зашло поражение, и в какой форме оно проходит.
Ультразвуковое исследование (УЗИ) дает возможность обнаружить признаки дегенерации соединительной ткани сухожилий. Также этим методом визуализируют состояние мягких тканей и надмыщелка плеча. Функциональные пробы на подвижность сустава очень важны для окончательной диагностики. При артрозе или артрите боль более сильная, что нужно учитывать при дифференциальной диагностике. Попытки максимально развернуть кисть по или против часовой стрелки без предварительного фиксирования сустава вызывают боль. И она становится сильнее, когда конечность возвращаешь в изначальную позицию. Почти всегда это говорит о эпикондилите локтя, или же о повреждении локтевых сухожилий.
Виды лечебных процедур
В терапии воспалительных или дегенеративно-дистрофических патологий локтевого сустава практикуется введение препаратов в синовиальную полость. После диагностирования повреждений мышц, связочно-сухожильного аппарата применяется блокада околосуставных тканей (периартикулярная). Выбор способа введения растворов зависит от заболевания. Периартикулярные блокады бывают односторонними и двухсторонними. В первом случае осуществляется только одна инъекция, поэтому такая методика считается самой щадящей. Двухсторонняя блокада более травматична, так как препарат вводится во внешнюю и внутреннюю область локтевого сустава. Лечебные процедуры также классифицируются в зависимости от цели их применения:
-
обезболивающие. Проводятся при острых, пронизывающих болях, возникающих после травмирования локтя или обострения хронических патологий. Обычно назначаются пациентам при неэффективности парентерального введения нестероидных противовоспалительных препаратов. Для обезболивающих блокад применяются местные анестетики (Новокаин, Тримекаин), снижающие выраженность болевого синдрома в течение нескольких минут. Возможно их сочетание с раствором адреналина, усиливающим и пролонгирующим действие анестетиков;
-
противовоспалительные. Используются для купирования острого воспалительного процесса, сопровождающего тендинит, периартрит, тендовагинит, эпикондилит, бурсит. Применяются глюкокортикостероиды (Дипроспан, Триамцинолон) — синтетические аналоги гормонов, вырабатываемых надпочечниками. Препараты комплексно воздействуют на локтевой сустав, проявляя одновременно анальгетическую, противовоспалительную, антиэкссудативную активность;
-
стимулирующие трофику (процессы клеточного питания). Процедуры проводятся для патогенетического лечения дегенеративно-дистрофических патологий. Целью блокады становится стимуляция обмена веществ и восстановление поврежденных гиалиновых хрящей. Наиболее часто применяются хондропротекторы с активными ингредиентами глюкозамином и (или) хондроитином. При недостатке синовиальной жидкости в полость сустава вводятся препараты с гиалуроновой кислотой (Синвиск).
Лекарственная блокада может быть однокомпонентной, например, введение сульфата хондроитина. Применяются многокомпонентные растворы, состоящие из препаратов различных фармакологических групп. Самая эффективная и часто назначаемая — блокада с анестетиком и глюкокортикостероидом.
Препараты вводятся однократно, обычно для устранения острой боли в локте, возникающей при травмировании локтя. В терапии артрозов или артритов практикуется курсовое применение блокад. Лекарственные средства вводятся ежедневно, через сутки, 1-2 раза в неделю. Некоторые препараты гиалуроновой кислоты используются 1 раз в 6 месяцев. Врачи стремятся сократить кратность инъекций, особенно при применении гормональных средств, снижающих костную массу. Для этого используются пролонгирующие лекарства, например, гидрохлорид адреналина. Предпочтение отдается специальным лекарственным формам — депо-препаратам. Активные ингредиенты высвобождаются постепенно, длительное время обеспечивая их максимальную терапевтическую концентрацию в полости локтевого сустава.
Латеральный эпикондилит локтевого сустава
Этой болезни подвержены в основном профессиональные теннисисты. Объясняется это тем, что движения в теннисе имеют разгибательный характер, активно работает кисть и предплечье. Потому напрягаются мышцы и сухожилия разгибателей, держащиеся за латеральный надмыщелок плечевой кости.
Заболевание развивается не только по причине воспаления, иногда причина кроется в поражении тканей сухожилий, то есть в тендините. Ткани изнашиваются, а последствием становятся дегенеративные изменения сухожилий. Повышенные нагрузки на сухожилия и мышцы предплечья, постоянно повторяющиеся движения кисти являются основными причинами латерального эпикондилита локтя.
Типичные симптомы: боли в зоне наружного надмыщелка плечевой кости. Болевое ощущение проходит по предплечью, становится сильнее, когда берешь в руку что-то или разгибаешь кисть. Иногда боль проявляется ночью, когда пациент засыпает, потому днем он плохо себя чувствует. Латеральное воспаление локтя провоцирует небольшой отек, поднимается температура. Эти признаки говорят о воспалении.
Чтобы поставить правильный диагноз, доктор собирает анамнез и подробно расспрашивает пациента о характере болей, их длительности и интенсивности. Для подтверждения диагноза локтевой сустав тщательно осматривают и проводят ряд функциональных тестов. По результатам проведенных исследований ставят окончательный диагноз, подбирают эффективное лечение. Чаще всего подход к лечению комплексный. Нужны специальные восстановительные упражнения и прием лекарств.
Причины
Причины эпикондилита локтя так или иначе связаны с активной деятельностью локтевой мышечной системы. Болезнь развивается в большинстве случаев на одной руке, которая наиболее активна. Воспаление может быть:
- сухожильное
- мышечное
- сухожильно-надкостничное
- надмыщелковое
Неудачное движение рукой может спровоцировать патологию. Такое бывает, когда спортсмен резко поднял тяжесть или сделал бросок (при метании копья, например). В первые секунды возникает резкая боль, но она быстро проходит. Спустя 2-4 часа появляются отек и воспаление. Одноразовые нагрузки на руки также могут спровоцировать рассматриваемую болезнь. Это бывает у армрестлеров, работников, которые часто работают с отверткой. Хроническая нагрузка на сухожилия с большой вероятностью спровоцирует эпикондилит локтя. Сначала воспаляются сухожилия, а потом и мышечная ткань.
В группе риска люди таких профессий:
- спортсмены
- маляры
- швеи
- массажисты
- каменщики
- люди пожилого возраста
Спровоцировать болезнь может остеохондроз позвоночника. Хотя прямая связь между этими двумя заболеваниями не доказана. Было выяснено, что оперативное вмешательство при остеохондрозе устраняет локтевую боль.
ЛАТЕРАЛЬНЫЙ ЭПИКОНДИЛИТ ИЛИ «ЛОКОТЬ ТЕННИСИСТА»
Латеральный эпикондилит (ЛЭ) или «Локоть теннисиста» — хроническое воспалительно-дегенеративное заболевание, поражающее сухожилия мышц латеральной стороны предплечья, чаще всего поражается кроткий лучевой разгибатель кисти.
ЛЭ относят к травмам чрезмерного использования. Такое состояние может привести к гиалиновой дегенерации начала сухожилия разгибателя предплечья. Чрезмерное использование мышц и сухожилий предплечья и плеча, часто повторяющиеся сокращения и физическая работа руками – все перечисленное вместе может создать слишком большую нагрузку на сухожилия локтя. В результате в структуре тканей возникают повреждения, что в свою очередь ведет к появлению боли над латеральным надмыщелком. Чаще всего боль локализуется спереди и дистальнее от латерального надмыщелка.
Группа риска развития заболевания — спортсмены. Факторы риска – ручной труд, домашняя работа и другие занятия, в которых присутствует разгибание запястья, пронация и супинация предплечья.
Латеральный эпикондилит встречается в пять раз чаще медиального. Он поражает 1-3% населения, в основном людей в возрасте 35-50 лет.
При возникновении этого заболевания можно наблюдать следующие симптомы: боль и жжение в области латерального надмыщелка (костный выступ в области локтевого сустава), иррадиация боли в предплечье и запястье, снижение силы мышц предплечья, задействованных при разгибании кисти и пальцев, частое появление боли без видимых причин.
Диагноз ставится на основании клинической картины, анамнестических данных, клинических тестов, УЗИ диагностики.
Дифференциальную диагностику проводят со следующими заболеваниями:
— нейропатия лучевого нерва,
— артрит локтевого сустава,
— шейная радикулопатия,
— травмы связок латеральных,
— коллатеральных,
— бурсит,
— медиальный эпикондилит
Основной задачей лечения латерального эпикондилита является снижение боли и контроль воспаления. В острый период для снятия боли применяют НПВС и компрессы со льдом, также допустимы инъекции с кортикостероидными препаратами. Далее назначается курс консервативной терапии, который включает в себя: физические упражнения, мобилизации с движением, УВТ терапия, модификация образа жизни пациента с учетом его спортивных и профессиональных активностей. В случае неэффективности консервативного лечения (не менее чем через 6 месяцев) в редких случаях проводится хирургическая операция.
Tags:
- латеральный эпикондилит
- локоть теннисиста
- реабилитация
Категории
РЕАБИЛИТАЦИЯ/REHAB
Блокады с Дипроспаном
Дипроспан (бетаметазон) — самый часто используемый препарат для лечебных блокад. Его терапевтическое действие проявляется в течение часа и в зависимости от применяемой дозы сохраняется на протяжении нескольких дней или недель. Препарат предназначен для введения в суставную полость, воспаленные связки, сухожилия. Рекомендуемые дозы — от 4 до 8 мг. Количество суспензии для однократного введения определяет лечащий врач. Он учитывает стадию патологии, степень поражения тканей, наличие хронических заболеваний в анамнезе, возраст и вес пациента. Суспензия разводится новокаином или лидокаином непосредственно перед процедурой. Как она проводится:
- кожу над суставом обрабатывают спиртовым раствором йода;
- при необходимости область прокола обезболивается местными анестетиками;
- больного просят согнуть руку в локте под прямым углом, а затем врач вводит раствор Дипроспана с анестетиком в область на границе надмыщелка и отростка локтевой кости;
- после извлечения иглы место прокола вновь обрабатывается антисептиками.
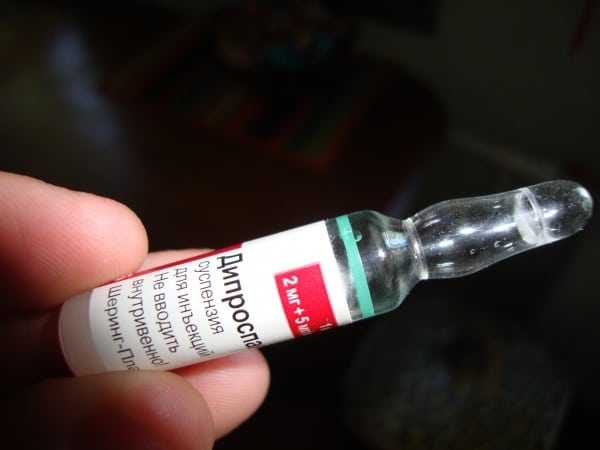 Ампула с лекарством.
Ампула с лекарством.
Продолжительность процедуры составляет около получаса. Еще через несколько минут начинает снижаться интенсивность болезненных ощущений. Уменьшается отечность и покраснение кожи, устраняется тугоподвижность. Блокада локтевого сустава Дипроспаном используется при диагностировании любой воспалительной или дегенеративно-дистрофической патологии, не осложненной бактериальной инфекцией.
Противопоказания к применению — остеоартроз без признаков синовита, нестабильность сустава, асептический некроз эпифизов костей. Дипроспаном категорически запрещено проводить лечение во время беременности и лактации. Абсолютными противопоказаниями также становятся глаукома, артериальная гипертония, сахарный диабет, гипотиреоз, недавно перенесенный инфаркт миокарда, язвы желудка и двенадцатиперстной кишки.
Медиальный эпикондилит локтя
Болезнь известна как «локоть гольфиста». Происходит поражение мышц и сухожилий локтя. Причины могут заключаться в травмах локтя, постоянной работе с применением ручных инструментов, в занятиях определенными видами спорта. Патологический процесс затрагивает внутреннюю кость локтя, то есть медиальный надмыщелок. Мышцы, отвечающие за сгибание конечностей, сопряжены с сухожилиями, которые могут испытывать большие нагрузки при профессиональной или спортивной деятельности. Даже небольшое воспаление влечет за собой болевые ощущения и отечность.
Спустя 3-4 дня после травмы начинают проявляться симптомы. Болит надмыщелок, боль идет по предплечью. Сила хвата становится меньше. Нельзя до конца сжать кисть в кулак. Причина может заключаться не только в тех факторах, что названы выше. Клетки фибропласты могут влиять на коллаген, а он теряет свою силу, становится хрупким и разрушается, потому возникают рубцы в тканях сухожилий. Ткани, на которых сформировались рубцы, становятся менее прочными. Потому восстановление структуры сухожилий локтя полностью невозможно.
Лечение эпикондилита локтя таблетками
Лечение таблетками относится к консервативным методам. С помощью аптечных препаратов можно остановить разрушение тканей сустава и снять болевые ощущения. Если боль сильная, для ее устранения принимают Анальгин, Кетанов или Ренальган. Помимо таблеток для лечения болевого синдрома отлично подойдут мази с обезболивающим и противовоспалительным эффектом.
Чтобы снять острую боль или вылечить рецидив болезни, применяют Диклофенак и Ибупрофен. С этими же целями применяют однократные инъекции с глюкокортикостероидами или обезболивающими средствами, что актуально при острой форме воспаления.
Блокады при эпикондилите
Эпикондилит локтевого сустава — дегенеративно-воспалительная патология тканей, развивающаяся в местах прикрепления сухожилий к внутреннему и наружному надмыщелкам плечевой кости. Заболевание бывает латеральным с четко локализованной болью по наружной поверхности локтя и медиальным, при котором болезненные ощущения возникают на внутренней области сочленения. Блокада при эпикондилите локтевого сустава применяется как при остром, так и хроническом воспалении локтя.
После обработки кожи антисептиками врач вводит иглу до ее соприкосновения с костью, а затем сдвигает на пару миллиметров назад. Для одной блокады используется около 6 мл лекарственного раствора. Если применяются глюкокортикостероиды, то спустя 10 дней процедуру повторяют. После периартикулярного введения любого препарата необходима иммобилизация локтевого сустава. Для фиксации используются полужесткие ортезы или эластичные бандажи.
Более сложным считается проведение блокады при медиальном эпикондилите, ведь возле одноименного надмыщелка расположен локтевой нерв. Процедура осуществляется хирургом-ортопедом под рентгеноскопическим контролем.
Врожденная coxa vara: что это?
Врожденная coxa vara — очень редкое ортопедическое заболевание, уступающее по частоте другой патологии, но по своим последствиям относящееся к наиболее тяжелым нозологиям.
2022-11-29 06:33:48
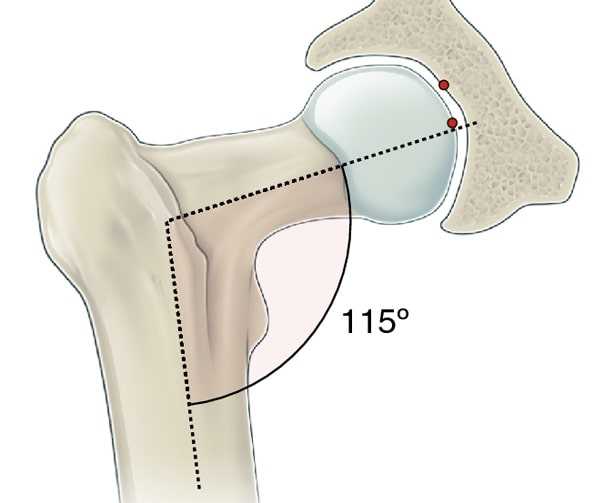
Врожденная coxa vara — очень редкое ортопедическое заболевание, уступающее по частоте другой патологии, но по своим последствиям относящееся к наиболее тяжелым нозологиям.
Нормальный угол между шейкой и проксимальным отделом бедренной кости составляет приблизительно 150 градусов при рождении и уменьшается до 120-130 градусов в зрелом возрасте. Внешняя или внутренняя ротация бедра или антеверсия бедренной кости могут повлиять на измерение.
- Функциональная (приобретенная) coxa vara возникает при заболеваниях, приводящих к укорочению шейки бедра, например, при травме, инфекции или эпифизарном остеонекрозе.
- Истинная coxa vara возникает как врожденная аномалия, вызванная размягчением костей (например, рахит, несовершенный остеогенез, фиброзная дисплазия) или аномальным ростом (например, врожденная спондилоэпифизарная дисплазия, спондилоэпиметафизарная дисплазия, клидокраниальная дисплазия). Врожденная coxa vara сочетается с врожденной короткой бедренной костью.
Если ребенок с врожденной варусной деформацией шейки бедренной кости осматривается ортопедом или хирургом, то в лучшем случае, в силу незнания данной патологии и в результате небольшого набора клинико-рентгенологических критериев, такой ребенок будет отнесен в группу больных с врожденным вывихом бедра.
В более поздних стадиях заболевания диагностика не представляет больших трудностей. С ростом ребенка coxa vara появляется хромотой (односторонняя деформация) или косолапостью (двусторонняя деформация).
Поскольку рано начатое лечение варусной деформации шейки бедра, принципиально отличное от лечения при врожденном вывихе, имеет важное прогностическое значение
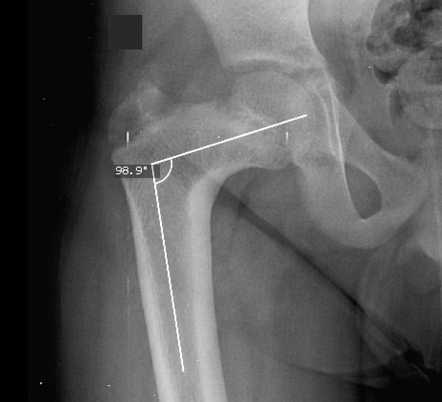
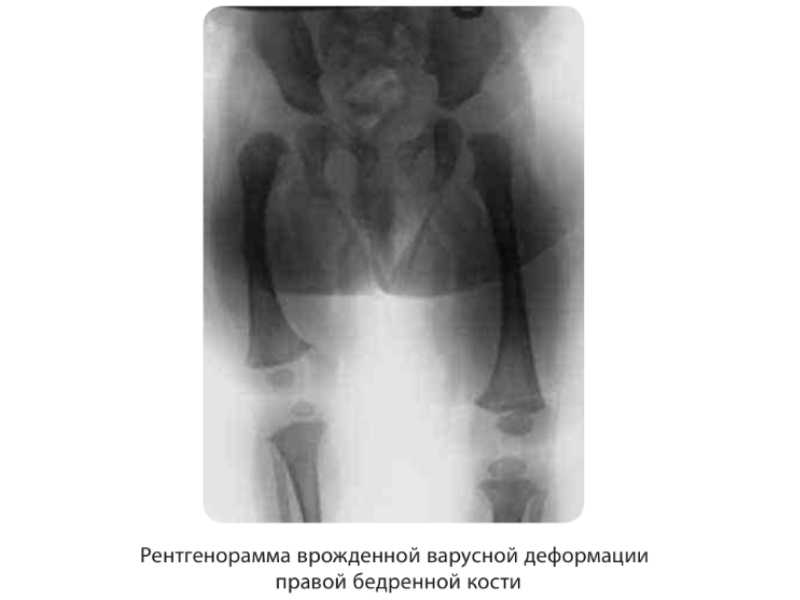
В связи с тем, что дифференциальная диагностика врожденного вывиха бедренной кости и врожденной варусной деформацией шейки бедренной кости у новорожденных и детей первых месяцев жизни до настоящего времени не решена, изучение этой проблемы является актуальной задачей.
Окончательно нерешенной у детей периода новорожденности и первых месяцев жизни является проблема дифференциальной диагностики истинно диспластической патологии в тазобедренных суставах и вторично развивающихся неврологических синдромов в результате полученной родовой травмы, перинатальной энцефалопатии.
В клинической картине этих заболеваний преобладают схожие симптомы, что всегда должно направить врача сначала по пути исключения ортопедической патологии, а уже потом неврологической, поскольку применяемые при лечении диспластических заболеваний методы иммобилизации в случае неврологических расстройств приведут к функциональному поражению нижней конечности.
ЭТАП I (до 4 недель)
Цели на этом этапе:
- Уменьшить боль и отек
- Уменьшите нагрузку на медиальный надмыщелок и предплечье.
- Восстановление безболезненной амплитуды движений до пассивной амплитуды движений между сгибанием запястья на 90° и разгибанием на 80° с остановкой при комфортном растяжении
- Сведите к минимуму чрезмерные нагрузку на локоть, фиксируя запястье днем
- Активный отдых
Организм регенерирует соединительную ткань в основном в результате воспалительной реакции, состоящей из трех основных фаз (воспаление, пролиферация и ремоделирование), которая начинается с высвобождения медиаторов воспаления и заканчивается ремоделированием репарированной ткани.
Часто требуется временное прекращение той активности, которая привела к развитию эпикондилита, однако полная иммобилизация (гипс) или бездействие не рекомендуются из-за возможности атрофии мышц и скованности локтевого сустава в будущем.
Обязательное прикладываение льда в течение 20 минут 3-4 раза в день должно быть противовоспалительным лечением первой линии.
Пероральные нестероидные противовоспалительные препараты (НПВП) могут быть полезны для обезболивания; однако, поскольку медиальный эпикондилит является дегенеративным, а не воспалительным процессом, польза НПВП является спорной.
Методы физиотерапии, такие как ультразвук, электростимуляция и ионофорез, могут быть полезны для облегчения боли.
Противодействующая фиксация ортезом может быть полезна при болях в повседневной жизни, а также при возвращении к занятиям спортом.
Сообщалось о компрессионных нейропатиях переднего межкостного нерва и заднего межкостного нерва при использовании этих скоб; поэтому пациенты должны быть осведомлены о рисках, и должны быть даны инструкции по правильному применению.
Техники, используемые в консервативной терапии:
- Мобилизация суставов II степени при боли или мобилизация суставов III степени в области запястья, запястья (улучшает сгибание/разгибание запястья) и проксимальных или дистальных лучевых/локтевых суставов (пронация/супинация предплечья) при наличии ограничений
- Мобилизация с движением (MWM из концепции Маллиган) при ограничениях и/или боли при сгибании и/или разгибании запястья, а также в локтевом суставе
- Функциональный массаж плеча и предплечья, а также специальные и индивидуальные упражнения помогут стимулировать регенерацию и снизить чрезмерное образование спаек.
- Функциональный массаж — это биомеханическая техника мягких тканей, сочетающая в себе традиционный массаж и растяжку.
- Также эффективно добавлять нейродинамические упражнения на верхний регион. Мобилизация срединного, локтевого, лучевого нерва
- Кинезиотейпирование для ингибирования сгибателей запястья с фасциальной коррекцией и/или коррекцией пространства для декомпрессии тканей вокруг медиального надмыщелка
- Физиотерапия (импульский ультразвук, лазер, и др.)
- Стрейчинг сгибателей и разгибателей
Другие упражнения:
- Изометрия запястья и прогрессивные упражнения с сопротивлением по переносимости
- Захват и пронация-супинация с силовым стержнем и/или рулоном полотенца
- Пронация-супинация с весом
- Эргометр для верхней части тела для стимулирования амплитуды движения верхней части тела
- Изометрия плеча: внешнее вращение, внутреннее вращение, разгибание и отведение
Активация основных мышц:
- Мышцы сгибателей запястья: лучевой сгибатель запястья и круглый пронатор, иногда вовлекаются локтевой сгибатель запястья и поверхностный сгибатель пальцев.
- Мышцы разгибателей запястья, потому что и сгибатели, и разгибатели запястья играют роль в стабилизации запястья во время контактной игры.
- Бицепс и трицепс
Сенсомоторные упражнения, пример.

Критерии перехода к следующему этапу:
- Полная, безболезненная активная и пассивная амплитуда запястья
- Боль при пальпации медиального надмыщелка уменьшилась на 50%
- Устранение отека: измерение обхвата предплечья по сравнению со здоровой стороной
































