Проявления
Овариальные кисты небольших размеров протекают бессимптомно и нередко являются случайной находкой на гинекологическом осмотре или УЗИ. Клиническая картина во многом зависит от происхождения образования, но имеется ряд общих признаков при его значительных размерах:
- Болевой синдром. Как правило, боли обусловлены осложнением овариальной кисты (разрыв, перекрут ножки, нагноение). Кисты больших размеров обуславливают возникновение болей внизу живота, справа или слева (в зависимости от локализации) постоянным давлением на близлежащие органы. Такие боли постоянные, ноющие или тянущие, могут отдавать в ногу и/или поясницу. Отмечается усиление болей и возникновение тошноты и рвоты после физических нагрузок, полового акта, подъема тяжестей.
- Увеличение живота, изменение его формы. Большие кисты яичника ведут к увеличению живота за счет их значительных объемов, нередко наблюдается асимметрия живота (например, при кисте правого яичника живот увеличен справа). Также живот может увеличиваться за счет асцита (скопление жидкости в абдоминальной полости).
- Синдром сдавления соседних органов/сосудов. Растущее овариальное образование сдавливает мочевой пузырь, что проявляется дизурическими нарушениями: учащение мочеиспускания, болезненность, трудности при опорожнении мочевого пузыря. Давление на прямую и сигмовидную кишку провоцирует запоры и боли, отдающие в задний проход. Сдавление кровеносных сосудов в полости таза ведет к застою крови в венах нижних конечностей и таза и развитию их варикозного расширения.
- Расстройства менструального цикла. Возникают при гормонально-активных кистах яичника. Отмечается нерегулярность, обильность и длительность менструаций, возможно возникновение ациклических маточных кровотечений. При формировании фолликулярной кисты яичника появляются кровянистые выделения в середине цикла, что связано с несостоявшейся овуляцией, при лютеиновой кисте – задержка менструаций. Киста, секретирующая андрогены ведет к огрубению голоса, гирсутизму (рост волос на теле/лице по мужскому типу), увеличению клитора, снижению либидо.
Влагалищные выделения при овариальной кисте остаются неизменными, либо уменьшатся или увеличивается их объем в зависимости от происхождения образования и его гормональной активности. Повышение температуры тела характерно только при развитии осложнений, график базальной температуры однофазный, без характерных пиков повышения и снижения показателей. Жжение во влагалище и появление гноевидных выделений с неприятным запахом свидетельствует о вагините. Нагрубание молочных желез и прочие признаки предменструального синдрома имеет место при кисте желтого тела.
Киста яичника и беременность
Функциональные кисты яичников, как правило, имеют небольшие размеры и не препятствуют наступлению беременности. В процессе гестации происходит гормональная перестройка организма, что часто ведет к самопроизвольному рассасыванию новообразования. При наличии овариальных кист значительного объема рекомендуется избавиться от патологии на этапе планирования беременности ввиду высокого риска развития осложнений (чаще выполняется эндоскопическое удаление образования). Планировать зачатие следует не ранее чем через полгода после операции. В ряде случаев гормонально-активные кисты даже небольших размеров препятствуют наступлению беременности, поэтому лечение включает их удаление с последующей гормонотерапией. После удаления одного из яичников с кистой возможно развитие бесплодия, в данном случае прибегают к методу ЭКО. Беременность после излеченной овариальной кисты протекает без особенностей, но требует тщательного наблюдения.
В случае наступления беременности и одновременного обнаружения овариального новообразования больших размеров женщину ведут как угрожаемую по невынашиванию и развитию осложнений кисты (растущая матка может вызвать перекрут ножки кисты или ее разрыв). Ведение беременности включает назначение профилактических курсов сохраняющей терапии и УЗИ чаще, чем 3 раза за гестацию (контроль возможного роста образования). Плановое удаление кисты откладывается на послеродовый период. При росте образования, перекруте его ножки или разрыве проводится операция независимо от срока гестации. Наличие кисты не влияет на развитие плода, но родоразрешать беременных с больших новообразованиями яичников некоторые акушеры предпочитают кесаревым сечением с одновременным иссечением кисты.
Наблюдение за фолликулярным ростом
В случае если менструальный цикл в норме составляет тридцать дней, уже на десятый день можно будет определить доминирующий фолликул. При первой процедуре УЗИ размеры доминантного фолликула достигают 12-13 сантиметров, и как раз в это время диагностом определяется количество доминантных фолликулов. Чаще всего зреет один, но встречаются случаи с одновременным созреванием нескольких фолликулов, что может привести к многоплодной беременности.
Второе посещение УЗИ-диагностики назначается через три дня. Диагност повторно проводит осмотр и подтверждает рост доминантного фолликула, размеры которого уже должны быть в пределах 18 миллиметров.
Третье посещение УЗИ должно в норме показать пиковое состояние фолликула – до 25 миллиметров в диаметре. В комплексе с нормальным гормональным фоном женщины является показателем, что в скором времени капсула прорвется и зрелая яйцеклетка готова к оплодотворению
Важно понимать, что яйцеклетка жизнеспособна всего лишь одни сутки
У каждой женщины организм особенный, и скорость развития фолликула у каждой разный, следовательно, может понадобиться более трех прохождений УЗИ-исследований. Фолликулометрия может назначаться к прохождению не один месяц, для того чтобы определиться с рамками созревания яйцеклетки.
Плохо растут фолликулы
Недоразвитость структурных компонентов яичников является одной из основных причин женского бесплодия. При отсутствии доминантного фолликула в кровь не поступают лютеинизирующие гормоны, стимулирующее наступление овуляции. К основным причиной недостаточного развития половых клеток относятся:
- патологии гипоталамуса;
- нарушение генеративной функции яичников;
- злоупотребление противозачаточными средствами;
- последствия инфекции в малых половых органах;
- патологии щитовидной железы;
- эндокринные нарушения;
- депрессия и эмоциональная нестабильность;
- образование опухолей в гипофизе.
Адекватная гормональная терапия позволяет восстановить менструальный цикл и процесс созревания ооцитов. При неэффективности консервативного лечения назначается каутеризация яичников, которая заключается в хирургическом удалении недоразвитых клеток из половых желез.
Другие последствия мультифолликулярности
Синдром МФЯ, спровоцированный гормональными нарушениями или патологиями гипофиза, грозит не только бесплодием. В число последствий и осложнений, возникающих вследствие подобного состояния, входят:
- повышенный риск развития рака матки – из-за ухудшения функции придатков на слизистой оболочке эндометрия образуются атипичные клетки;
- скачки артериального давления, ухудшение кровоснабжения сердечной мышцы;
- нарушение толерантности к глюкозе, повышение уровня сахара в крови;
- расстройства метаболизма и связанные с ними заболевания – ожирение, подагра, снижение иммунитета.
Медлить с лечением при подобных патологиях нельзя. Болезненные симптомы и нарушения со временем усугубляются и вызывают серьезные осложнения. О патологическом синдроме МФЯ свидетельствуют нарушения менструального цикла, частое образование фолликулярных кист и бесплодие.
УЗИ с разными датчиками
Фолликулометрия совершается посредством ультразвукового исследования. В процессе может быть использовано разное по типу оборудование: трансабдоминальное или вагинальное. Иногда требуется применение обоих инструментов. Процесс подготовки к таким исследованиям отличается.
Особенности фолликулометрии с разными датчиками:
- Применение трансабдоминального датчика. Исследование производится через поверхность живота. Так как врачу нужен будет доступ от лобка к грудине, следует надеть подходящую одежду. На всякий случай стоит взять с собой полотенце и пачку салфеток. Полотенце нужно, чтобы постелить его на кушетку, а салфетками удобно вытереть гель. Перед процедурой нужно выпить достаточное количество воды для наполнения мочевого пузыря. Это примерно 0,5 литра в течение часа.
- Использование вагинального датчика. Инструмент помещают непосредственно во влагалище женщины, поэтому могут появиться неприятные ощущения. Перед УЗИ нужно помыть внешние половые органы и пописать. Для фолликулометрии с вагинальным датчиком требуется специальный одноразовый презерватив для УЗИ или обычный, но гладкий. Также стоит взять полотенце.
В подготовке к фолликулометрии нет ничего особенного. За несколько дней до первого исследования стоит отказаться от продуктов, которые способствуют газообразованию (бобовые, черный хлеб, капуста, напитки с газом, алкоголь). При вздутии петель кишечника сложно провести диагностику.
Стимуляция овуляции
Стимуляция овуляции осуществляется в виде приема гормональных препаратов. Через несколько дней от начала стимуляции необходимо провести фолликулометрию. В дальнейшем УЗИ повторяют раз в несколько дней до полного созревания фолликула.
В день достижения фолликулом необходимых размеров пациентке вкалывают ХГЧ препараты (гормональные средства с активным хорионическим гонадотропином человека). Дозировку определяет врач. Инъекция активизирует овуляцию, предотвращает фолликулярные кисты и уменьшение фолликула.
Овуляция наступает через сутки-полтора после инъекции. Факт выхода яйцеклетки подтверждают фолликулометрией. При положительном результате назначают дополнительную терапию, которую продлевают до начала беременности или менструации. Отменить прием препаратом может только врач: резкое прекращение может навредить беременности, если не подтвердить ее отсутствие анализом крови на ХГЧ или УЗИ.
Мультифолликулярность и беременность
Состояние, когда в яичниках вырабатывается большое количество структурных элементов, не всегда препятствует наступлению беременности. Ключевой фактор зачатия – наличие доминантного фолликула, из которого в определенное время выйдет яйцеклетка. Если другие факторы, способные повлиять на овуляцию, отсутствуют, у женщины с МФЯ есть все шансы забеременеть.
Исключение составляют случаи, когда мультифолликулярность вызвана серьезным гормональным дисбалансом – они бывают причиной бесплодия. Даже если зачатие при подобном нарушении наступит, существует большой риск самопроизвольного прерывания беременности – при формировании большого количества уровень эстрогенов повышается, что приводит к проблемам с вынашиванием. По этой причине женщинам с подтвержденным диагнозом МФЯ во время беременности необходим особый контроль.
Мультифолликулярные яичники не относятся к факторам, повышающим вероятность многоплодной беременности. Она наступает в нескольких случаях – при генетической склонности или после гормональной терапии. Многоплодная беременность наступает и при спонтанном выходе нескольких яйцеклеток – подобное явление время от времени наблюдается у каждой женщины, но спровоцировать его без соответствующей терапии невозможно.
Что же делать, если по результатам обследования констатировано снижение фолликулярного резерва яичников?
В этом случае для достижеия беременности необходимо обратиться к врачу репродуктологу. Получить беременность у женщин позднего репродуктивного возраста или со сниженным фолликулярным резервом можно с помощью лечения методом ЭКО.
При выборе клиники ЭКО при этом факторе бесплодия очень важно обратить внимание на качество эмбриологической службы, ведь от ее работы зависит львиная доля успеха
Также важным является такой, казалось бы, на первый взгляд не слишком существенный момент, как режим работы клиники. Если у Вас снижен фолликулярный запас, оптимально выбрать для лечения клинику, работающую без выходных. Именно такой режим позволяет производить своевременный забор клеток, даже если их мало, всего 1-2, без риска допустить их овуляцию.
Также сейчас широко применяются новые эффективные методики получения большего количества ооцитов в циклах ЭКО у пациенток с низким фолликулярным резервом. Например, так называемая «двойная стимуляция» яичников, суть которой заключается в том, что в течение одного цикла ЭКО собирается двойной «урожай» клеток. Повышение количества клеток увеличивает шансы на наступление беременности, ведь так получается большее количество эмбрионов, из которых можно с большей вероятностью выбрать перспективные эмбрионы на перенос.
Когда падает овариальный резерв
Это происходит с 20 лет, и особенно значительное снижение количества яйцеклеток наблюдается с 30 лет. Но не стоит забывать, что это индивидуальный вопрос. Тезис о том, что после 30 лет репродуктивная способность женщины резко падает, недавно был подорван американским психологом Жанной Твенге. Она утверждает, что эти данные взяты из устаревшей статистики, основанной на опросах совершенно другого, в плане психического развития, населения.
Сегодня женщины дольше физически активны, меньше курят и пользуются гораздо более современными медицинскими препаратами и технологиями. Они даже выглядят моложе! Твенге родила троих детей в возрасте старше 35 лет и поэтому считает, что между потенциалом рождаемости 20-летней и более зрелой женщины разница мала.
Это подтверждается исследованиями 2004 года, проведенными под руководством Дэвида Дансона. У 770 европейских женщин проанализировали шансы забеременеть. Из участников в возрасте 27–34 лет 86% забеременели в течение года, а в возрастной группе 35–39 лет — 82%. По словам Жанны, это является доказательством того, что фертильность не падает так резко после тридцати лет, как предполагалось ранее. По мнению ученых, гораздо большей проблемой при беременности являются эндометриоз и закупорка фаллопиевых труб.
Фолликулы при эко
На вероятность зачатия влияет количество антральных фолликулов в женских половых железах. При отсутствии патологий их число составляет в среднем 16-26 штук. В таком случае вероятность успешного созревания доминантного фолликула практически равна 100%.
Повышенное содержание ооцитов в яичниках часто свидетельствует о развитии поликистоза. Гинекологическая патология в 65% случаев диагностируется у пациенток, страдающих бесплодием. При поликистозе фаза овуляции отсутствует, поэтому женщина не может забеременеть.
Если в яичниках находится не более 6 недозревших фолликулов, вероятность овуляции снижается до 5%. В данном случае зачатие естественным путем практически невозможно, поэтому женщинам рекомендуют пройти экстракорпоральное оплодотворение (ЭКО).
Какая диагностика нужна после менопаузы
Для того чтобы не пропустить происходящие в органах репродуктивной системы патологические процессы женщине следует минимум раз в год проходить плановый медосмотр у гинеколога. Врачи советуют делать его чаще – раз в полгода. Доктор проведет гинекологический осмотр и направит даму на УЗИ органов малого таза.
Данное исследование позволяет оценить состояние яичников и матки. Специалист определит размер и структуру органов, а также оценит соответствие нормальным для конкретного возраста параметрам. Если на органах появилось новообразование, то при помощи данного исследования можно точно определить его местонахождение и размер.
Следует знать, что в некоторых случаях даже у совершенно здоровой женщины определить состояние яичников после наступления климактерия на УЗИ практически невозможно. Из-за отсутствия фолликулов они не просматриваются даже при наполненном мочевом пузыре. Даме предложат пройти процедуру трансвагинального УЗИ, которое является более точным исследованием.
Женщина, всегда при желании сможет найти время для посещения гинеколога. Регулярное проведение УЗИ во время климактерического периода позволит обнаружить возникновение патологии на самых ранних этапах, несмотря на естественное уменьшение органов. Когда яичник аномально увеличен, то даму направят на консультацию к онкологу.
Если новообразование будет выявлено на начальном этапе развития, то будет легче провести его лечение. Большинство онкологов придерживаются мнения, что после диагностирования у женщины менопаузы любую кисту или опухоль на яичнике следует удалять. Размер новообразования при этом не имеет существенного значения. Такая позиция связана с высоким риском перерождения доброкачественного новообразования в злокачественное на фоне длительного низкого уровня эстрогенов.
Расшифровка результатов
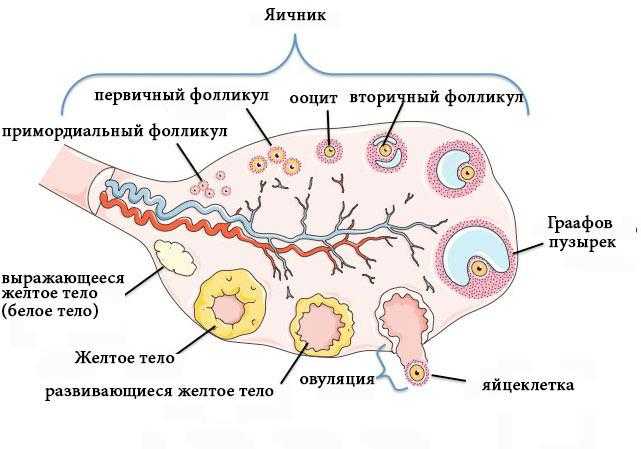
Сразу после проведения УЗИ врач приступает к расшифровке его результатов. В норме фолликул должен выглядеть как везикулярное эхонегативное образование. Как правило, первое УЗИ показывает наличие у пациентки нескольких маленьких фолликулов. Нормальный рост фолликула составляет 2-3 миллиметра в день. Перед входом в яйцеклетку размер фолликула должен равняться 1,8-2,3 см. Когда исчезает везикулярная структура фолликула, появляется кистозное образование и свободная жидкость в пространстве за маткой, диагностируется факт овуляции. В этом случае можно сделать вывод о том, что репродуктивная система женщины готова к зачатию. Когда овуляция отсутствует, врачу предстоит разобраться в возможных причинах данного отклонения:
- Заращение фолликула (атрезия) – внезапное прекращение роста доминантного фолликула после достижения размера 1,8 см с дальнейшим уменьшением достигнуто размера.
- Персистенция – нормальное развитие фолликула, но при этом отсутствие факта его разрыва и выхода из него яйцеклетки. В такой ситуации чаще всего диагностируют гормональный сбой, то есть отсутствие факта выброса гормона прогестерона.
- Киста фолликула. Данное состояние является следствием персистенции. Рост фолликула не останавливается, в нём происходит скопление жидкости. Киста фолликула диагностируется, когда его размер выходит за рамки 2,5 см.
- Лютеинизация – преждевременное формирование жёлтого тела в яичнике.
УЗИ может показать и полное отсутствие факта формирования фолликула. Такое состояние называют ановуляция, при которой наступление беременности невозможно.
Как выглядит фолликулярная киста на УЗИ?
Фолликулярная киста на УЗИ выглядит как небольшая опухоль с жидким компонентом, которая образуется в тканях яичника, но не имеет собственной гистологической капсулы. Важный вопрос: «Как отличить фолликул от кисты на УЗИ?» Здесь всё зависит от индивидуальных особенностей организма пациентки. Необходимо оценить структуру фолликула, его размер. При размере фолликула 27-28 мм и более может диагностироваться киста, но при этом динамическое наблюдение – фолликулометрию – нужно продолжать. Отличить фолликул от кисты на УЗИ, как показывает практика, бывает довольно сложно. Необходимо обращаться к опытным диагностам, работающим с современным, многофункциональным УЗ-оборудованием.
Профилактика синдрома МФЯ
Для предотвращения развития мультифолликулярности врачи рекомендуют проводить профилактику патологий, способных вызвать нарушения репродуктивной функции.
- Следить за массой тела. С набором и снижением веса сталкивается каждая женщина, но поправляться и худеть нужно без вреда для здоровья. Ожирение, как и резкая потеря массы (более 1 кг в неделю) вызывает серьезные проблемы со здоровьем.
- Заниматься спортом. Физическая активность обязательна для женского здоровья, но нагрузки следует повышать постепенно и не перетруждаться.
- Научиться справляться со стрессами. Репродуктивная система реагирует на психоэмоциональное состояние человека, и длительные стрессы, сопровождающиеся недосыпанием и нерегулярным питанием, негативно влияют на деятельность половой системы.
- Не злоупотреблять гормональными препаратами. Подбирать оральные контрацептивы и другие гормональные средства должен врач. Самостоятельный, неконтролируемый прием лекарств вызывает дисбаланс гормонов.
- Вести здоровый образ жизни. Курение и злоупотребление спиртными напитками снижает фертильность у женщин и мужчин.
- Прислушиваться к сигналам организма. Регулярные задержки менструаций, изменения длительности менструального цикла, болезненные ощущения внизу живота – тревожные признаки, которые требуют немедленной консультации гинеколога.
Даже при отсутствии нарушений менструального цикла и болезненных симптомов женщины детородного возраста должны проходить профилактические осмотры у гинеколога раз в год. Некоторые патологии, включая мультифолликулярность, протекают бессимптомно, и выявляются только на УЗИ.
Мультифолликулярные яичники выявляются у многих женщин, но при наличии сопутствующих заболеваний вызывают серьезные осложнения или бесплодие. Самостоятельно отличить норму от патологии невозможно – для постановки правильного диагноза необходимо обратиться к врачу и пройти исследование.
Используемые источники
- Статья про яичники на Википедии
- Зенкина В.Г. Значение апоптоза в яичниках при развитии некоторых заболеваний репродуктивной системы // Фундаментальные исследования. — 2011.
- В. И. Грищенко, И. Н. Щербина. Эктопия шейки матки: этиология, патогенез, диагностика и лечение Международный медицинский журнал (Харьков). — 2003.
- Azziz R. Diagnosis of Polycystic Ovarian Syndrome: The Rotterdam Criteria Are Premature (англ.) // Journal of Clinical Endocrinology & Metabolism
Что такое фолликулометрия
Фолликулометрия – это метод ультразвуковой диагностики, позволяющий проконтролировать изменения, которые происходят в женских половых органах в течение одного или нескольких менструальных циклов. На сегодняшний день он является самым точным способом определения периода овуляции, что позволяет увеличить шансы успешного оплодотворения яйцеклетки и наступления беременности. Многие пары смогли добиться желаемого результата благодаря этому методу. Помимо этого, фолликулометрия активно используется в гинекологии для выявления расстройств половой системы, для оценки эндометрия (внутренней оболочки матки) и яичников, определения различных патологических состояний.
Диагностика
 При выявлении множественных фолликулов при УЗИ женских половых органов необходимо обратиться к гинекологу. Диагностика причин мультифолликулярных яичников начинается с беседы, в процессе которой врач выясняет:
При выявлении множественных фолликулов при УЗИ женских половых органов необходимо обратиться к гинекологу. Диагностика причин мультифолликулярных яичников начинается с беседы, в процессе которой врач выясняет:
- возраст женщины;
- акушерский анамнез (беременности, роды, аборты);
- продолжительность цикла;
- характер менструаций;
- особенности сексуальной жизни;
- наличие жалоб.
Анализируя полученную информацию, врач определяет вероятность патологического происхождения дисфункции и выбирает тактику дальнейшего ведения пациентки.
Если при УЗИ выявлены другие структурные нарушения (диаметр фолликулов более 12 мм, повышение плотности гонад или утолщение оболочки), а данные анамнеза указывают на возможную патологию, женщине назначают дополнительное обследование. Диагностика включает лабораторные (общий анализ крови, анализы на гормоны, биохимические тесты на уровень глюкозы, липопротеидов) и инструментальные процедуры (УЗИ надпочечников, щитовидной железы, фолликулометрию, МРТ турецкого седла и пр.)
Восстановление овуляции
По результатам фолликулометрии доктор делает вывод о функциональности яичников. При диагностике ановуляторного состояния необходима медицинская коррекция для восстановления овуляции. Схему лечения составляют индивидуально в зависимости от диагноза и сопутствующих болезней. Пациентке назначают лекарства таких групп:
- Гормональные препараты – для нормализации выработки прогестерона, лютеина и других гормонов. Это стимулирует овуляцию;
- Антибиотики и противовоспалительные – при диагностики половых инфекций;
- Успокоительные препараты – стресс и психологическое напряжение негативно влияют на репродуктивное здоровье женщины. Поэтому лечение ановуляции должно проходит в спокойной обстановке;
- Витамины и иммуностимуляторы – укрепляют иммунитет и нормализуют обменные процессы.
В период лечения женщина должна соблюдать диету и отказаться от вредных привычек. Полезны для женского здоровья физиопроцедуры – лазер, электрофорез, УВЧ.
Что такое резерв яичников
Яичниковый резерв — это репродуктивный потенциал яичников — количество фолликулов, которые способны расти и превращаться в зрелую яйцеклетку.
Девочка рождается с определенным резервом яичников, который составляет около 1-2 млн. первичных клеток, которые в конечном итоге образуют ооциты. С каждым днем, а затем с каждым месячным циклом количество ооцитов только уменьшается.
Так в период полового созревания у девушки их остается уже 300-500 тысяч. Затем большинство оставшихся ооцитов рассасываются и в итоге остаются только 400-500 шт.
Оставшиеся ооциты созревают под влиянием гормонального баланса. В каждом менструальном цикле один из них овулирует. Поэтому чем больше женщине лет, тем меньше шансов на зачатие.
Не так давно, 30-40 лет назад, большинство женщин рожали детей, когда им было всего восемнадцать-двадцать лет. Сегодня дело обстоит иначе. После окончания учебы женщина идет на работу, затем ориентируется на карьерный рост. Рождение детей становится второстепенной проблемой: «У меня еще есть для этого время», «Еще не готова, подумаю о малыше позже», — говорят современные бизнес-вумен.
Для многих стало нормой создавать семью в возрасте тридцати лет, и только через несколько лет возникают мысли о беременности. Для многих пар это может быть слишком поздно — биологические часы тикают, и время не щадит никого…
Итог
Дамы, у которых наступил климактерий, должны понимать, что прекращение менструальной функции, не приводит к отсутствию проблем в репродуктивной системе, а скорее наоборот, требует к ней повышенного внимания. Работа яичников с наступлением менопаузы прекращается, но они подвержены развитию патологий и раковых опухолей.
Проведение постоянных медосмотров поможет обнаружить только появившуюся опухоль, и не допустить её рост до последней стадии болезни, когда лечение не всегда даёт положительный результат. Желаем вам крепкого здоровья!
А что вы знаете об изменении яичников во время климактерического периода?
































