Взаимосвязь холестерина с сердечно-сосудистыми заболеваниями
В течение полувека высокий уровень общего холестерина (ОХ) или холестерина липопротеидов низкой плотности (ЛПНП) считался основной причиной атеросклероза и сердечно-сосудистых заболеваний (ССЗ), и лечение статинами широко пропагандировалось для профилактики сердечно-сосудистых заболеваний.
Однако все больше людей понимают, что эти механизмы более сложны и что лечение статинами, особенно при использовании их в качестве первичной профилактики, имеет сомнительную пользу.
В 2018 году в специализированном журнале «Expert Review of Clinical Pharmacology» было опубликовано по-настоящему революционное исследование 15 ученых из разных стран мира, которые поставили под сомнение связь между высоким уровнем холестерина и риском развития сердечно-сосудистых заболеваний.
Гипотеза о том, что высокий общий холестерин (ОХ) вызывает сердечно-сосудистые заболевания (ССЗ), была выдвинута в 1960-х годах авторами Фрамингемского исследования сердца.
Однако в своем 30-летнем последующем исследовании, опубликованном в 1987 году, авторы сообщили, что «при каждом снижении ОХ на 1 мг/дл в год наблюдалось одиннадцатипроцентное увеличение коронарной и общей смертности».
В течение нескольких лет, последовавших за отчетом Фрамингемского исследования сердца, многочисленные исследования показали, что высокий ОХ не связан с будущим риском развития ССЗ.
Например, австрийское исследование 2004 года, включающее 67 413 мужчин и 82 237 женщин, которые наблюдались в течение многих лет, показало, что ОХ слабо ассоциируется со смертностью от ишемической болезни сердца у мужчин, за исключением тех, кто находится в возрасте от 50 до 64 лет.
Также не было обнаружено никакой связи между ОХ и смертностью, вызванной другими ССЗ, за исключением того, что низкий ОХ был обратно связан со смертностью от ССЗ у женщин старше 60 лет.
Сегодня общее мнение состоит в том, что общий холестерин не является наиболее полезным или точным предиктором ССЗ, и интерес все больше сосредотачивается на холестерине липопротеидов низкой плотности (ЛПНП).
Если высокий уровень «плохого» холестерина (ЛПНП) является виновником сердечно-сосудистых заболеваний, то этот показатель у пациентов с ССЗ должен быть выше нормы.
Однако в крупном американском исследовании, включавшем почти 140 000 пациентов с острым инфарктом миокарда, уровень ЛПНП на момент поступления в больницу был фактически ниже нормы.
В другом исследовании с тем же выводом авторы решили еще сильнее снизить уровень ЛПНП у пациентов, но при последующем наблюдении через три года общая смертность среди пациентов с «плохим» холестерином ниже 105 мг/дл (2 ммоль/л) была в два раза выше, чем у пациентов с более высоким уровнем ЛПНП.
Было высказано предположение, что обратная причинная связь объясняет обратную связь между смертностью и уровнем ЛПНП; например, что рак и инфекции могут снизить показатели «плохого» холестерина.
Однако более вероятным объяснением, по мнению авторов приводимого исследования, является то, что сердечно-сосудистые заболевания могут быть вызваны инфекциями и что ЛПНП непосредственно инактивирует почти все виды микроорганизмов и их токсичные продукты.
С этим выводом согласуется наблюдение о том, что здоровые люди с низким уровнем «плохого» холестерина имеют повышенный риск как инфекционных заболеваний, так и рака. Последнее возможно потому, что микроорганизмы были связаны почти с 20% всех типов рака.
Причины, искажающие результат
Существуют факторы, вследствие которых итоги проведённого анализа могут быть ошибочными. Такое может быть:
- При неправильном выборе антикоагулянта.
- Если человек не подготовился к анализу.
- Если лаборант несвоевременно отправил кровь в лабораторию.
- Если специалист использовал слишком тонкую иглу.
- Если в комнате, где проводится анализ, не выполнены условия температурного режима. Для получения верных результатов исследование должно проводиться в прохладном помещении (18-25 градусов). При более высоких значениях температуры воздуха СОЭ увеличивается, а при более низких – снижается.
Если был не соблюден хотя бы один фактор, анализ следует сдать повторно, чтобы добиться правильного результата исследования.
Теперь вы знаете, что означает тот или иной результат анализа, и как расшифровывается аббревиатура СОЭ. У мужчин норма этого показателя меняется в зависимости от возраста: чем старше человек, тем выше допустимые значения. Если обнаруживаются отклонения от нормальной величины, то это говорит о наличии какого-то заболевания. Чтобы итоги анализа были правдивы, человек должен правильно подготовиться к процедуре лабораторного исследования.
Дополнительные анализы при отклонении от нормы
Для достоверного выяснения причины изменения показателя СОЭ в крови у мужчин врач назначает дополнительное исследование, которое может включать такие методики диагностики:
- Определение количества лейкоцитов, повышение которых указывает на воспалительный процесс.
- Подсчет лейкоцитарной формулы – подсчет различных видов лейкоцитов по отношению к их общему количеству, в зависимости от изменений соотношения врач делает заключение о характере и происхождении воспалительного процесса.
- Определение белков острой фазы для выявления аутоиммунного процесса.
- Исследование кислотно-основного состояния крови.
- Определение активности специфических антител маркеров развития онкологического процесса.
- Пункция красного костного мозга с микроскопическим исследованием и подсчетом различных клеток.
Норма СОЭ в крови у мужчин по возрасту: таблица
У взрослых мужчин, не имеющих проблем со здоровьем, норма СОЭ представлена в таблице.
| Возраст мужчины | Усредненные минимальные значения нормы в мм/час | Усредненные максимальные значения нормы в мм/час |
| 15-20 лет | 1 | 11 |
| 30-50 лет | 2 | 16 |
| До 60 | 5 | 14 |
| Старше 60 | 20 | 36 |
Если СОЭ у мужчин в норме, это свидетельство отсутствия серьезного воспаления в организме. Но этот показатель – не основа для диагноза, требуются дополнительные методики обследования с учетом общего количества белых кровяных телец, сдвигов лейкоцитарной формулы, С-реактивного белка. СОЭ зависит и от количества-качества эритроцитов.
У мужчин есть несколько степеней отклонения СОЭ от нормы:
- первая – несущественная разница в результатах ОАК, возможно даже ложноположительная, что предполагает пересдачу теста;
- вторая – превышение нормы на 20 единиц и более, что говорит о начальной стадии воспаления инфекционной природы или связанного с общими сбоями в работе организма, требует контроля;
- третья – СОЭ достигает 60 мм/час, что предупреждает о развитии некроза и генерализации воспаления, лечение нужно незамедлительно;
- четвертая – СОЭ больше 60, что бывает при сложном генезе заболевания, в том числе – злокачественного характера.
Как отрегулироваться уровень СОЭ?
Для того чтобы кровь пришла в порядок, необходимо начать вести здоровый образ жизни, чаще бывать на улице и заняться для начала гимнастикой или зарядкой. Нельзя утверждать, что уровень СОЭ в норме у мужчин до 50 лет.
Скорость оседания красных телец может начать колебаться и незначительно отличаться от показателей здорового человека по различным причинам, не связанным с наличием заболевания. Людям пожилого возраста рекомендуется регулярно сдавать кровь на анализ и пересмотреть свой рацион.
Отмечено, что у вегетарианцев и людей, которые отдают предпочтение только растительным продуктам, уровень СОЭ намного повышается. Это может не свидетельствовать о наличии болезни, но делает организм уязвимым. Хороший результат для нормализации этого показателя дает регулярное употребление свеклы, лимона, чеснока, увеличение в рационе белковой пищи, применение различных БАД и прием витаминов.
Все это нужно начать использовать после сдачи общего анализа крови и консультации с врачом. Только специалист сможет оценить всю картину и понять, можно ли улучшить состояние без медицинского вмешательства и использования препаратов. Если СОЭ отлично от нормы, то после сдачи дополнительных анализов будет назначен комплекс процедур, которые необходимо провести самостоятельно или в условиях стационара.
С-реактивный белок
Точным критерием, определяющим уровень воспалительного процесса, считается С-реактивный белок (СРБ). Определение в плазме – важный критерий диагностики при артрите.
Синовиальная жидкость реагирует повышением белка на воспалительный процесс. В крови здоровых людей количество не выше 0,002 г/л.
При аутоиммунных процессах в организме концентрация повышается до 10 мг/л и выше. Поднимается уровень С-реактивного белка при обострении анкилозирующего спондилоартрита.
С- реактивный белок – белок быстрой фазы, производящийся в печени. Стимулирует имунный ответ организма на вторжение воспалительного агента.
Спустя несколько часов после проникновения в ткани болезнетворного агента в печени усиленно синтезируется этот белок. Спустя сутки концентрация белка в плазме возрастает в десятки раз. Если лечение назначено правильно, С-реактивный белок быстро снижается до нормальных показателей.
Проверка на С-реактивный белок
Положительной стороной этого лабораторного критерия служит то, что он позволяет провести дифференциальную диагностику вирусной, бактериальной инфекции. При вирусной инфекции показатели белка повышаются незначительно. Если патологический процесс приобрёл хроническое течение, постепенно содержание этого маркера в крови пациента сводится к нулю, теряет диагностическую актуальность.
Если патология суставов вызвана бактериальной инфекцией, содержание увеличивается в геометрической прогрессии. Расшифровка лабораторного показателя требует внимания у пожилых людей, страдающих хроническими заболеваниями.
Ложное повышение нормы и его причины
Существует ряд причин, влияющий на результаты анализа СОЭ и искажающее их, что может осложнить диагностику заболевания при его наличии в организме. Это может произойти по следующим причинам:
- несвоевременная отправка материала на анализ;
- неправильный подбор антикоагулянта;
- использование слишком тонкой иглы при заборе крови.
Возможными причинами снижения показателей также могут стать некоторые лекарственные препараты. К ним относятся аспирин и болеутоляющие средства, в которых активные вещества относятся к салицилатам. Компоненты этих лекарств делают эритроциты очень легкими, это становится причиной замедленного оседания.
Расшифровка данных
Вынести окончательный диагноз непросто. Иногда о ревматоидном артрите пациенты узнают спустя 5-7 лет, когда лечение уже малоэффективно и болезнь стала хронической. Поэтому расшифровка полученных анализов крови при артрите требует точности, понимания общей картины заболевания и взаимосвязи различных данных.
Ревматоидный артрит и степень его развития характеризуют по уровню отклонения показателей от нормы. Чем больше разница в показателях – тем тяжелее форма заболевания. Клиническое подтверждение у пациента 4 любых маркеров на протяжении 6 месяцев является медицинским освидетельствованием диагноза ревматоидный артрит.
Общий анализ крови
Общий анализ крови при артрите коленного сустава отражает общие признаки воспаления.
У здорового человека уровень гемоглобина варьирует от 120 до 150 граммов на литр. При ревматоидном артрите хронический воспалительный процесс приводит к постепенному истощению синтеза эритроцитов, развитию анемии. Степень тяжести анемии в случае подтверждённого диагноза при ревматоидном артрите пропорциональна интенсивности воспалительного процесса.
Анализ крови из пальца
Разновидности анемии, встречающиеся при хроническом артрите:
- Нормохромная анемия – характеризуется сохранённым цветовым показателем при снижении количества эритроцитов в единице объёма крови.
- Гипохромная анемия – цветовой показатель снижен, снижается количество эритроцитов.
- Нормоцитарная анемия – характеризуется сохранением диаметра эритроцитов.
- Микроцитарная анемия – уменьшение диаметра красных кровяных клеток.
Анемия при ревматоидном артрите носит умеренный не выраженный характер.
Другим показателем, характеризующим наличие воспалительного процесса, считается повышение количества лейкоцитов в единице объёма крови.
Норма для здорового взрослого человека – количество лейкоцитов от 4 до 9 *10. Лейкоцитоз при артритах бывает от умеренного до остро выраженного.
Скорость оседания эритроцитов (СОЭ) – показатель наличия воспаления в человеческом организме. Показатель определяет скорость, с которой красные клетки крови оседают на дно лабораторной пробирки. Скорость зависит от плотности белка плазмы, которая связана с наличием в плазме белков –медиаторов воспаления. Белковые фрагменты в это время адсорбируются на стенках эритроцитов, делая их тяжелее, заставляя быстрее оседать. У здорового человека показатель не превышает 10-15 миллиметров в час.
СОЭ не узкоспецифична для какого либо типа заболевания, общий признак присутствия неспецифического воспалительного процесса. При артрозе уровень СОЭ остаётся нормальным, служит критерием для дифференцировки.
Чтобы общий анализ крови показал достоверные результаты, стоит знать правила сдачи. Делается это утром на голодный желудок. За несколько дней стоит отказаться от употребления продуктов, богатых животными жирами. Накануне стоит ограничить физическую активность. Тем, кто пришёл в клиническую лабораторию самостоятельно, стоит присесть, передохнуть, прежде чем сдать общий анализ крови.
Изменения в крови при подагрическом артрите
Характерным для патологии является поражение мелких суставов стопы, реже коленного сустава.
Характерным признаком подагрического воспаления является повышение уровня мочевой кислоты. В норме у мужчин биохимический показатель не превышает 460 мкМ/л, для женщин ниже – 330 мкМ/л.
Существует категория здоровых людей, у которых уровень мочевой кислоты в плазме повышен, при этом они не страдают подагрой. Отмечен ряд случаев протекания клинической картины воспаления коленного сустава при нормальных лабораторных показателях. Стоит дополнительно провести исследование количества мочевой кислоты в суточной моче.
Биохимические показатели при подагре определяются повышением следующих составляющих:
- Гаптоглобин – белок, основным предназначением которого является связывание свободного гемоглобина. У здорового человека концентрация не выходит за пределы 450 – 1600 мг на 1 литр крови
- Серомукоид – сложная фракция плазменных белков, имеющих в химическом составе углеводные цепочки. Норма по этому показателю не должна превышать 1,6 ммоль на литр.
При подагрическом воспалении определяются общий неспецифический показатель – повышение СОЭ, изменение количества фибрина.
Ревматоидный артрит – сложно диагностируемое заболевание, в рамках диагностики которого назначают множество анализов для определения формы болезни. В статье подробно расписаны все самые эффективные анализы.
Антинуклеарные антитела
Этот серологический показатель часто определяется при лабораторной диагностике ревматологических заболеваний суставов, особенно коленного. Актуален при первичной постановке диагноза. Метод диагностики незаменим в качестве скринингового для исключения системных заболеваний соединительной ткани с преимущественным поражением суставов.
При проведении исследования применяется методика непрямой иммунофлюоресценции. Оценивается интенсивность окрашивания клеточных ядер.
Методом выявляют наличие иммуноглобулинов различных классов, чувствителен метод к иммуноглобулинам классов G. Антитела, относящиеся к группе А, М определяются методом сложнее. Анализ антинуклеарных антител считают достоверным при разведении 1к 20, более низкие разведения показывают ложноположительную реакцию.
Биохимический анализ на антинуклеарные антитела не является специфичным для заболеваний суставов, должен применяться в комплексе, назначаются лабораторные, инструментальные исследования.
Окрашивание ядер флуоресцентным красителем может быть четырёх основных видов.
- Диффузный, гомогенный тип. Наблюдается свечение всего ядра клетки.
- Окрашивание в виде отдельных пятен обусловлено наличием специфических групп антител.
- Окрашивание по периферии в виде яркого светящегося ободка, окружающего наружную часть ядерной структуры. Окрашивание вызывают антитела в ДНК, состоящей из двух цепочек.
- Свечение ядрышек. Окрашивание при заболеваниях суставов встречается редко.
Что означает показатель СОЭ
Для начала дадим краткую справку. Это поможет лучше разобраться в ситуации.
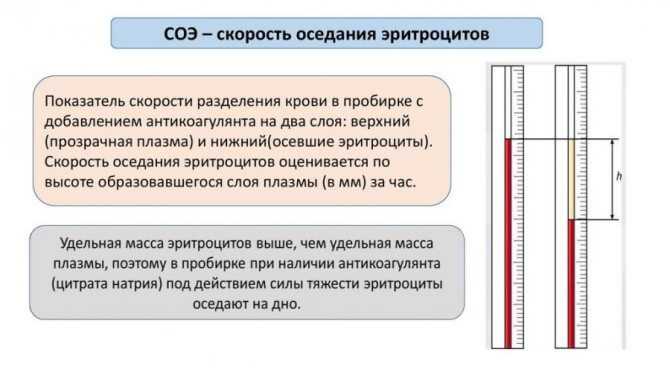
Скорость оседания эритроцитов представляет собой особый лабораторный показатель.
Он получен в ходе многолетних эмпирических исследований. Наблюдений за поведением крови в искусственных и естественных условиях.
Эритроциты, красные кровяные тельца жидкой соединительной ткани имеют большую плотность по сравнению с показателем плазмы, в которой они и циркулируют. Потому форменные структуры оседают на дно. Но с разной скоростью.
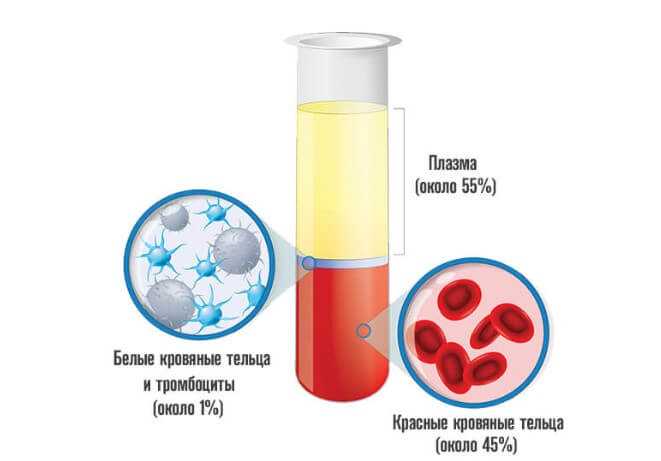
В норме, у женщин среднего возраста СОЭ составляет около 10 мм в час. Плюс-минус. Есть тенденция к повышению лабораторного значения на 0.8 каждые 5 лет.
Потому чем старше пациентка, тем больше скорость оседания эритроцитов. Подробнее о нормах СОЭ у женщин по возрастам читайте в этой статье.
Как только начинается тот или иной патологический процесс, плотность клеток увеличивается. Связано ли это с размерами или же с изменениями внутренней структуры, нужно выяснять. По этой причине форменные элементы оседают на дно пробирки быстрее.
Есть и так называемое ложное повышение СОЭ. Причина этому явлению — изменение структуры, вязкости, количества плазмы. Виной всему может быть банальное обезвоживание.
Что же касается патологических факторов, тут возможны такие варианты:
- Инфекционные процессы. От банальной простуды до туберкулеза, СПИДа. Чего угодно.Аутоиммунные состояния. Воспаления неспетической природы. Опять же список возможных диагнозов идет на десятки.
- Онкология. Раковые опухоли. Любой локализации и независимо от размера, формы, структуры.
- Есть и редкие факторы развития расстройства: от гормонального дисбаланса до метаболических нарушений.
Это очень обобщенная картина. У женщин причин становления проблемы, в среднем, больше. Связана подобная особенность с конституцией тела, гормональным уровнем и фоном, циклическими явлениями в организме.
Теперь перейдем к рассмотрению непосредственных виновников патологического процесса.
Как определяют СОЭ?
Если взять кровь с антикоагулянтом и дать ей постоять, то через какой-то промежуток времени можно заметить, что красные клетки крови опустились вниз, а сверху осталась желтоватая прозрачная жидкость (плазма). Какое расстояние пройдут эритроциты за один час – и есть скорость оседания эритроцитов (СОЭ). Этот показатель широко используют в лабораторной диагностике, который зависит от радиуса эритроцита, его плотности и вязкости плазмы. Формула расчета – лихо закрученный сюжет, который вряд ли заинтересует читателя, тем более что на деле все намного проще и, пожалуй, сам пациент сможет воспроизвести порядок действий.
Лаборант берет кровь из пальца в специальную стеклянную трубочку, называемую капилляром, помещает ее на предметное стекло, а затем набирает опять в капилляр и ставит в штатив Панченкова, чтобы через час зафиксировать результат. Столбик плазмы, следующий за осевшими эритроцитами и будет скоростью их оседания, она измеряется в миллиметрах в час (мм/час). Этот старый метод называется СОЭ по Панченкову и по сей день применяется большинством лабораторий на постсоветском пространстве.

Более широко распространено на планете определение данного показателя по Вестергрену, первоначальный вариант которого очень мало отличался от нашего традиционного анализа. Современные автоматизированные модификации определения СОЭ по Вестергрену считаются более точными и позволяют получить результат в течение получаса.
Как подготовиться
Длительность анализа не превышает 5-10 минут. Как правило, процедура сопровождается незначительной болезненностью и дискомфортом в области прокола, но неприятные ощущения проходят очень быстро. Если необходима капиллярная кровь, то прежде, чем проколоть третий или четвёртый палец левой руки, кожа в этом месте обрабатывается спиртовым ватным шариком. После этого, при помощи специального медицинского лезвия, осуществляется небольшой надрез на подушечке пальца (его глубина не превышает 3 миллиметров). Полученная капля крови утилизируемая стерильной салфеткой, посла чего лаборант проступаете к сбору биоматериала. Собрав нужное количество, раневая поверхность смазывается антисептиком, а на место проколах прикладывается ватка со спиртом.
Если анализ предусматривает взятие биоматериала из вены, то предплечье пациента стягивается медицинским жгутом или ремешком, после чего он должен немного поработать кулаком (сжать и разжать) для лучшего сосудистого наполнения. Место предполагаемого прокола обрабатывается спиртовой салфеткой, после чего в выбранный сосуд вводится игла, к которой подсоединяется пробирка для накопления выпущенной крови. Набрав достаточное количество биоматериала, игла извлекается, а к ране прикладывается ватка со спиртом.
Для подсчета СОЭ в биологический материал помещается антикоагулянт, не допускающий свертывание. Затем она отправляется в вертикально расположенную ёмкость на 60 минут. Так как удельный вес эритроцитов превышает вес плазмы, сила тяжести спускают их на дно ёмкости. Из-за этого в пробирке образуется 2 видимых слоя: верхний (бесцветная плазма) и нижний (эритроцитарные скопления). Затем лаборант осуществляет замер верхнего слоя. Показатель, соответствующий отметке между эритроцитами и плазменной зоной на пробирочной шкале — это СОЭ (указывается в мм/ч).
Сегодня применяется 2 основных способа выявления СОЭ:
- Метод Панченкова. Капилляр разделяется ровно на сто отделений, позже в него добавляется 5% цитрат натрия до уровня «Р». Затем капилляр наполняется биоматериалом до буквы «К». Полученная смесь смешивается и устанавливается вертикально. Оценивание проводится спустя 60 минут.
- Метод Вестергрена. Здесь используется венозная кровь, перемешиваемая с цитратом натрия 3,8% в отношении 4:1. Допускается её смешение с трилот Б с последующим добавлением цитрата натрия или физ раствора в количестве 4:1. Исследование осуществляется в пробирках, оснащённых шкалой в 200 мм. Результат оценивается через 60 минут. Эта методика используется повсеместно, а ее принципиальной отличительной чертой является тип применяемых пробирок и мерной шкалы.
Несмотря на совпадение результатов этих способов, метод Вестергрена славится большей чувствительностью к превышению показателя СОЭ, в связи с чем он считается высокоточным и информативным.
Показания для сдачи анализа
Кровь является одним из самых информативных ресурсов человеческого организма. Отправив ее на лабораторное исследование можно с высокой точностью диагностировать подавляющее большинство заболеваний. Клинический анализ содержит множество показателей, каждый из которых отражает определенный процесс и функцию, служит важным диагностическим критерием. Однако несмотря на изобилие обследований, самым распространённым и востребованным в клинике МедАрт служит общий анализ крови СОЭ.
Это полностью природное явление, которое возникает в результате воздействия силы тяжести. Эритроциты могут слипаться между собой, формируя целые колонии, оседающие на дне сильно быстрее отдельных элементов. Это объясняется большей массой, что может говорить о наличии проблемы.
Повышенная СОЭ требует обследования
Главным фактором, ускоряющим СОЭ, по праву считают изменение физико-химических свойств и состава крови: сдвиг белкового А/Г (альбуминово-глобулинового) коэффициента в сторону снижения, повышение водородного показателя (рН), активное насыщение красных кровяных телец (эритроцитов) гемоглобином. Плазменные белки, которые осуществляют процесс оседания эритроцитов, получили название агломеринов

Увеличение уровня глобулиновой фракции, фибриногена, холестерина, повышение агрегационных способностей красных клеток крови, происходит при многих патологических состояниях, которые и считают причинами высокой СОЭ в общем анализе крови:
- Острые и хронические воспалительные процессы инфекционного происхождения (пневмония, ревматизм, сифилис, туберкулез, сепсис). По данному лабораторному тесту можно судить о стадии болезни, затихании процесса, эффективности терапии. Синтез белков «острой фазы» в остром периоде и усиленная продукция иммуноглобулинов в разгар «военных действий» значительно повышают агрегационные способности эритроцитов и образование ими монетных столбиков. Следует отметить, что бактериальные инфекции дают более высокие цифры по сравнению с вирусными поражениями.
- Коллагенозы (ревматоидный полиартрит).
- Поражения сердца (инфаркт миокарда – повреждение сердечной мышцы, воспаление, синтез белков «острой фазы», в том числе, фибриногена, повышение агрегации красных клеток крови, образование монетных столбиков – повышение СОЭ).
- Болезни печени (гепатиты), поджелудочной железы (деструктивный панкреатит), кишечника (болезнь Крона, язвенный колит), почек (нефротический синдром).
- Эндокринная патология (сахарный диабет, тиреотоксикоз).
- Гематологические заболевания (анемии, лимфогранулематоз, миеломная болезнь).
- Травмирование органов и тканей (хирургические операции, ранения и переломы костей) – любое повреждение повышает способность эритроцитов к агрегации.
- Отравления свинцом или мышьяком.
- Состояния, сопровождаемые выраженной интоксикацией.
- Злокачественные новообразования. Конечно, вряд ли тест может претендовать на роль главного диагностического признака при онкологии, однако его повышение так или иначе создаст много вопросов, на которые придется найти ответ.
- Моноклональные гаммапатии (макроглобулинемия Вальденстрема, иммунопролиферативные процессы).
- Высокий уровень холестерина (гиперхолестеринемия).
- Воздействие некоторых лекарственных средств (морфий, декстран, витамин Д, метилдофа).
Однако в разные периоды одного процесса или при различных патологических состояниях СОЭ изменяется не одинаково:
- Очень резкое повышение СОЭ до 60-80 мм/час характерно для миеломы, лимфосаркомы и других опухолей.
- Туберкулез на начальных этапах скорость оседания эритроцитов не меняет, но если его не остановить или присоединится осложнение, то показатель быстро поползет вверх.
- В остром периоде инфекции СОЭ начнет повышаться только со 2-3 дня, но может не снижаться довольно долго, например, при крупозной пневмонии – кризис миновал, болезнь отступает, а СОЭ держится.
- Вряд ли способен помочь данный лабораторный тест и в первые сутки острого аппендицита, поскольку будет находиться в нормальных пределах.
- Активный ревматизм может долго протекать с повышением СОЭ, но без пугающих цифр, однако ее снижение должно насторожить в плане развития сердечной недостаточности (сгущение крови, ацидоз).
- Обычно при затихании инфекционного процесса первыми в норму приходит общее количество лейкоцитов (эозинофилы и лимфоциты остаются, чтобы закончить реакцию), СОЭ несколько запаздывает и снижается позже.
Дополнительные обследования
СОЭ — неспецифичный маркер. Он указывает на патологический процесс. А вот на какой — это вопрос отдельный. Нужны вспомогательные мероприятия, чтобы все стало понятно.
- Устный опрос пациентки.
- Сбор анамнеза. В рамках изучения происхождения патологического процесса.
- Анализ крови биохимический, на гормоны.
- Серологические тесты, бактериологические посевы, ПЦР, ИФА. Комплекс мероприятий для изучения инфекционной составляющей.
МРТ, КТ. С контрастным усилением. Чтобы исключить опухолевые процессы. - Консультация гинеколога.
Задача решается относительно просто. Нужно всего несколько дней работы. Перечень методик подбирает врач.
Повышение СОЭ у женщин — это результат течения воспалительных, иммунных, онкологических и прочих процессов
Важно вовремя найти причину и начать лечение. От этого почти всегда зависит прогноз расстройства, его исход


































