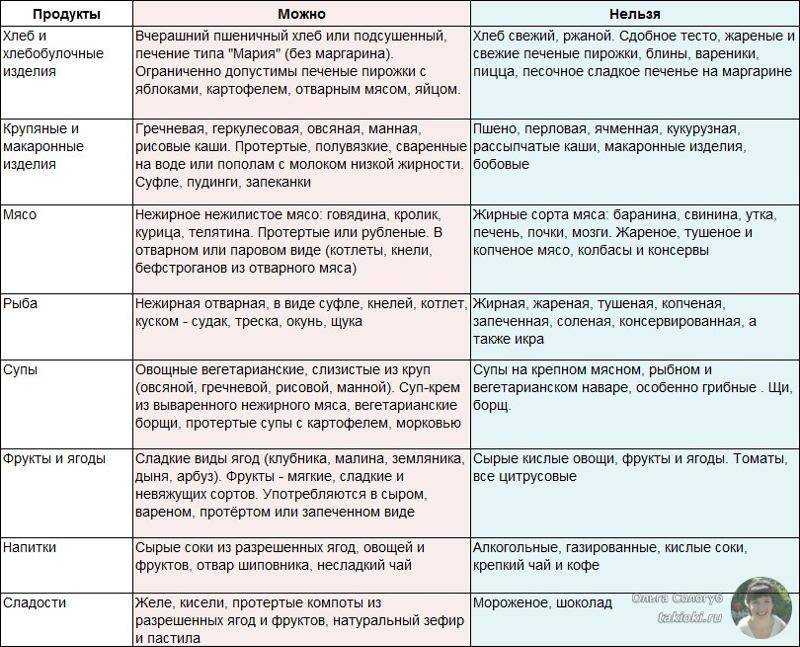
Почему при панкреатите нужна диета
Две основные функции поджелудочной железы – это выработка пищеварительных ферментов (амилаза, липаза и протеаза) и производство гормонов, регулирующих уровень глюкозы в крови (инсулин, глюкагон и другие гормоны). Эндокринный сбой (выработка гормонов), как правило, ведёт к сахарному диабету первого или второго типа. При нарушении экзокринной функции, – способности синтезировать ферменты – у человека ухудшается пищеварение и усвоение питательных веществ.
Это объясняет, почему больным панкреатитом – воспалением поджелудочной железы – обязательно нужно соблюдать рекомендации по питанию. С одной стороны, необходимо снизить потребность в ферментах и таким образом снять нагрузку с органа. С другой, большой объём пищи, особенно тяжелой, просто не переварится и это вызовет ряд неприятных симптомов (боль в животе, вздутие, метеоризм, диарея).
В первую очередь, ограничивают жиры. Продукты, богатые жирами (масло, сыр, сливки, сало), у некоторых людей вызывают болевой синдром. Есть также мнение, что жиросодержащие продукты могут спровоцировать приступ острого панкреатита.
Рецепты
Первые блюда
Суп вегетарианский с кабачками
Репчатый лук и морковь нарезать и припустить в сотейнике с водой, с добавлением масла. Долить воды и добавить картофель, варить 15 мин.
За 5 минут до готовности картофель опустить в суп, добавить нарезанные кабачки, посолить и довести до готовности. Перед подачей посыпать зеленью и по желанию заправить сметаной.
Суп овсяный с цветной капустой
Морковь и лук порезать обычным способом для супа, припустить в воде с растительным маслом. Добавить воды до нужного объема, положить нарезанный картофель. Проварить 15 минут, опустить цветную капусту, разобранную на соцветия, и овсяные хлопья. Варить в течение 5 минут. Подавать с рубленой зеленью.
Вторые блюда
Куриные тефтели с картофельным пюре
Рис промыть и сварить. В готовый куриный фарш из филе кур добавить яйцо, рис, немного пассированного лука, посолить. Тщательно вымесить, сформировать тефтели и запечь в форме со сметанным соусом.
Кнели рыбные с молочным соусом
Филе рыбы взбить в блендере. Добавить мякиш пшеничного хлеба, размоченный в молоке, или манную крупу. Все смешать и вновь взбить. Постепенно ввести немного сливок и взбитый белок, посолить.
Из кнельной массы двумя столовыми ложками сформировать кнели, уложить их на противень и запечь. Можно приготовить на пару. Подавать с молочным соусом.
Десерты
Лапшевник с творогом
Лапшу отварить, добавить протертый творог, сахар, яйцо и вымесить. Выложить в подходящую форму и запечь в духовке до образования негрубой корочки. Подавать со сметаной.
Сырники с морковью и курагой
Морковь натереть на терке и притушить с добавлением воды и сливочного масла. Мелко нарезать курагу, добавить протертый творог, ввести яйцо, сметану, муку, курагу и морковь.
Из творожно-морковной массы сформировать сырники и запечь их в духовке.
Диета при хроническом панкреатите
При появлении признаков обострения хронического панкреатита необходимо записаться на консультацию гастроэнтеролога. Наряду с ферментными и обезболивающими препаратами, при обострении панкреатита врач обязательно назначит диету.
Диета при хроническом панкреатите допускает употребление всех видов и групп продуктов, но только в максимально обезжиренном виде. Согласно классификации лечебных диет по Певзнеру, при хроническом панкреатите необходимо соблюдать стол 5а. Правила питания при хроническом панкреатите:
- дробное питание 5-6 раз в день;
- здоровые способы приготовления пищи (варка, тушение);
- полный отказ от алкогольных напитков;
- употребление в пищу продуктов средней температуры (отказ от холодных и слишком горячих блюд);
- исключение из рациона питания жиров.
Повреждение эндокринных клеток поджелудочной железы при хроническом панкреатите может привести к развитию сахарного диабета второго типа. Диета при сахарном диабете заключается в ограничении простых (быстро перевариваемых) углеводов (сахара, мучных и макаронных изделий, сладостей, меда). Фрукты с наибольшим содержанием сахара (хурму, виноград) при панкреатите с сахарным диабетом также необходимо ограничивать.
Киста поджелудочной
Киста представляет собой полое образование, внутри которого содержится серозная жидкость. Формироваться она может на различных участках поджелудочной, и основной причиной ее возникновения является травматическое или воспалительное повреждение слизистых органа.
Кистозные формирования поджелудочной железы часто протекают бессимптомно
Киста может вырастать до больших размеров и лопаться, что приведет к излиянию ее содержимого в брюшную полость и спровоцирует развитие перитонита, который также чреват внезапным летальным исходом. Поэтому затягивать с лечением кисты поджелудочной нельзя, а распознать ее наличие можно по следующим признакам:
- тупые боли, которые носят непостоянный характер и локализуются либо в правом подреберье, либо в левом, в зависимости от того, на какой части органа сформировалась киста, если образование имеет большие размеры, то боли приобретают постоянный характер и становятся выраженными,
- учащение стула, обесцвечивание кала,
- тошнота,
- снижение аппетита,
- резкое снижение веса,
- вздутие живота.
Если киста имеет большие размеры, то ее можно обнаружить и путем пальпации. Она имеет округленную форму и плотную оболочку, неподвижна. При нагноении образования у больного открывается рвота и отмечается повышение температуры тела.
Лечение кисты поджелудочной железы осуществляется только хирургическим путем. Но если она имеет маленькие размеры и никак не беспокоит пациента, операцию могут отложить на некоторый срок и просто осуществлять постоянный контроль над опухолью.
Особенности диетического питания
Диета при панкреатите и гастрите составляется индивидуально, при участии врача гастроэнтеролога и пациента. К числу разрешённых продуктов в период лечения этих болезней относятся:
- нежирное мясо
- сухое печенье
- Нежирное мясо и рыба.
- Сухое печенье.
- Творог средней жирности.
- Супы, приготовленные исключительно на овощном бульоне.
- Паровые омлеты, не содержащие в себе желтка.
- Отвар из плодов шиповника.
- Сливочное и растительное масло — 30 и 20 граммов в сутки.
- Молоко, молочные каши.
Готовить пищу для больного необходимо особым образом, подвергая каждый разрешённый продукт только щадящей термической обработке.
Овощи и нежирное мясо следует отваривать, запекать или готовить на пару. Консистенция блюд должна быть мягкой, чтобы слизистые оболочки желудка лишний раз не раздражались. При гастрите с повышенной кислотностью диета должна включать в себя как можно меньше кисломолочных продуктов и фруктов, вызывающих повышение уровня кислотности.
Питание при гастрите с
Стоит разнообразить питание за счёт говядины, мяса кролика, курицы. Диета при гастрите и холецистите будет примерно такой же, но индивидуальные нюансы стоит выяснять во врачебном кабинете.
Осложнения острого панкреатита
Хотя большая часть людей с острым панкреатитом выздоравливает без последствий, при тяжелом течении заболевания могут развиваться серьезные осложнения.
Псевдокисты поджелудочной железы
Псевдокисты — это пузыри (полости) с жидкостью, которые формируются в поджелудочной железе. Это распространенное осложнение острого панкреатита, которое развивается приблизительно у 1 из 20 больных. Псевдокисты обычно развиваются спустя 4 недели после начала болезни. Во многих случаях они не вызывают проявлений и являются случайной находкой во время обследования (например, компьютерной томографии). Однако, у некоторых людей псевдокисты вызывают вздутие и тупую боль в животе, нарушение пищеварения.
Псевдокисты маленького размера, не причиняющие беспокойства, как правило, не требуют лечения. Обычно они проходят самостоятельно. Медицинское вмешательство необходимо в тех случаях, когда псевдокисты вызывают дискомфорт или сильно увеличиваются. Крупные псевдокисты подвержены риску разрыва, что может осложнится кровотечением или присоединением инфекции.
Лечение псевдокисты заключается в удалении жидкости из ее полости с помощью иглы (дренирование). Операция может быть проведена через кожу или во время эндоскопии. В последнем случае, через рот и полость глотки к поджелудочной железе подводят тонкую гибкую трубку — эндоскоп, а сквозь него вводят специальные микроинструменты, которыми удаляют жидкость из псевдокисты.
-
Хронический панкреатит
При повторных эпизодах острого панкреатита возможно развитие хронического повреждения тканей поджелудочной железы. Хронический панкреатит — это длительно протекающее заболевание, которое оказывает серьезное влияние на качество жизни.
Инфицированный панкреонекроз
Инфицированный панкреонекрозвозникает в одном случае из трех при тяжелом течении острого панкреатита. Выраженное воспаление в железе приводит к нарушению ее кровоснабжения. В результате развивается некроз — гибель тканей поджелудочной железы.
Мертвые ткани чрезвычайно уязвимы для бактериальной инфекции. При инфекционном некрозе поджелудочной железы развивается заражение крови — сепсис. Бактерии разносятся с кровью по организму, вызывая полиорганную недостаточность (отказ жизненно важных органов). Такое состояние нельзя оставлять без лечения, иначе это может привести к смерти.
Инфицированный панкреонекроз обычно развивается спустя 2-6 недель от начала острого панкреатита. Заподозрить данное состояние можно при усилении болей в животе и повышению температуры тела. Для уничтожения инфекции назначаются антибиотики в виде инъекций (уколов). Кроме того, необходимо удалить мертвые ткани, чтобы избежать повторного заражения. В некоторых случая возможно удаление мертвых тканей через тонкую трубку, так называемый катетер, введенный сквозь кожу.
В качестве альтернативного метода, применяется лапароскопический доступ (малоинвазивное вмешательство), при котором через небольшой разрез на коже вводится эндоскоп, с помощью которого удаляют мертвую ткань. Не всегда возможно использовать лапароскопический доступ, так как участки некроза поджелудочной железы могут оказаться в труднодоступном месте, например, у людей, страдающих ожирением. В таких случаях производится разрез на животе, чтобы полностью удалить мертвые ткани железы.
Инфицированный некроз является крайне серьезным осложнением. Несмотря на современные высокие стандарты оказания медицинской помощи, приблизительно каждый пятый случай панкреонекроза заканчивается смертью от недостаточности жизненно важных органов.
Синдром системной воспалительной реакции (ССВР)
Другим распространенным осложнением острого панкреатита является синдром системной воспалительной реакции (ССВР), который развивается в 1 из 10 случаев тяжелого панкреатита. При ССВР воспаление с поджелудочной железы распространяется на весь организм и может привести к нарушению функции одного или нескольких органов. ССВР развивается в течение первой недели от начала симптомов, чаще в течение первых суток.
Симптомы ССВР включают:
- подъем температуры выше 38°C или ее снижение ниже 36°C;
- повышение частоты сердечных сокращений (более 90 ударов в минуту);
- учащение дыхания (более 20 в минуту).
Примерное меню при обострении панкреатита на неделю
Тест: на определение риска сахарного диабета 2 типа
Присоединяйтесь к нашей группе Telegram и узнавай о новых тестах первым! Перейти в Telegram
Если заболевание обостряется, составляется индивидуальный рацион, обеспечивающий полный функциональный покой воспаленной железе. В первые три дня больному назначается голод и покой:
- разрешается питье,
- пациенту ничего нельзя делать — соблюдается постельный режим.
Полностью воздерживаться от еды рекомендуется до того времени, пока не купируется болевой синдром. Пить можно:
- щелочную минеральную воду комнатной температуры,
- слабый отвар из шиповника,
- некрепкий сладкий чай.
Если же состояние больного некритичное, рекомендуется небольшое количество еды – диета № 5П, протертый вариант – кашицеобразной консистенции или в виде пюре. Вечером рекомендуется выпивать стакан обезжиренного кефира. Это позволяет поправиться больному в короткие сроки — любой признак болезни при соблюдении диеты постепенно проходит, наступает стадия ремиссии.
Набор блюд напоминает столы № 1а и 1б — тип питания, используемый при язвенной болезни, когда болит желудок и есть проявления диспепсии. Отличие — в меньшем использовании молока и ограничении яиц. Все блюда употребляются без соли.
Первый день
- 1 завтрак — полпорции супа слизистой консистенции, половина стакана минеральной воды,
- 2 завтрак — запеченное яблоко, очищенное от кожуры,
- обед — картофель в виде несоленого пюре, без масла (половина порции), простокваша,
- ужин — пюреобразная каша из риса, слабозаваренный чай,
- перед сном — вода, сухарик.
Второй день
- 1 завтрак — омлет из белков (не больше 2), чай из ромашки,
- 2 завтрак — банан,
- обед — суп из овощей, сделанный в пароварке,
- ужин – вода, галета,
- перед сном – обезжиренный кефир.
Третий день
- 1 завтрак — овсянка с добавлением изюма, шиповниковый чай,
- 2 завтрак — кисель,
- обед — отварная рыба, кабачки, вчерашний хлеб, компот,
- ужин — паровая котлета, перетертая морковь, некрепкий чай,
- перед сном — фруктовое желе.
Четвертый день
С четвертого дня состояние начинает стабилизироваться, диетический стол постепенно расширяется.
- 1 завтрак — омлет из двух белков, слизистая овсянка без масла, теплый слабый несладкий чай,
- 2 завтрак — творог, нежирный кефир,
- обед — суп из гречки, говяжье рагу, чай,
- ужин — морковное пюре, куриная котлета на пару, отвар из шиповника,
- перед сном — нежирный кефир.
Пятый день
- 1 завтрак — жидкая каша из манной крупы, чай,
- 2 завтрак — желе из яблок, стакан минеральной воды без газа,
- обед — суп из овсянки, пюре из картофеля, паровая рыбная котлета, некрепкий чай,
- ужин — протертая разваренная гречневая каша на воде без масла, творожное суфле,
- перед сном — кисель.
Шестой день
- 1 завтрак — картофельное пюре, ломтик черствого хлеба или сухарик, чай,
- 2 завтрак — белковый омлет, кисель,
- обед — отварные протертые овощи с перемолотым мясом, компот,
- ужин — запеканка из нежирного творога, чай,
- перед сном — кефир.
Седьмой день
- 1 завтрак — каша из риса на воде, тщательно протертая, отварная свекла, чай из шиповника,
- 2 завтрак — желе из ягод,
- обед — слизистый суп из овсяных хлопьев, мясное суфле с пюре из моркови, чай,
- ужин — творог нежирный, галеты,
- перед сном — вода, сухарик.
Питание больного при затухании симптомов
Когда воспаление начинает стихать, и болезнь переходит в стадию ремиссии, меню расширяется, включаются новые продукты. В этот период назначается протертый вариант диеты № 5Б. Она применяется для предотвращения рецидивов и прогрессирования болезни, для коррекции возникающих погрешностей в питании. Для снижения функциональной нагрузки на железу в приготовлении блюд, соответствующих столу № 5Б, применяется обработка:
- химическая,
- механическая,
- термическая.
Механическое действие продуктов зависит от нескольких показателей:
- степени измельчения,
- консистенции пищи,
- употребляемого однократного объема порции,
- характера обработки пищи (варка, приготовление на пару, тушение).
Химическое воздействие оценивается качеством еды: категорически запрещены экстрактивные вещества и эфирные масла. Это самые сильные раздражители органов пищеварения, вызывают выработку большого количества желудочного и панкреатического сока.
Термический фактор оказывает наименьшее воздействие при температуре употребляемых блюд, приближенной к температуре тела.
При полном исчезновении болей и других патологических признаков заболевания назначается не протёртый стол № 5Б. При стойкой ремиссии жесткое механическое щажение не проводится.
При уменьшении симптомов болезни принципы питания остаются прежними — качественные и количественные ограничения в еде.
Высокое количество белка, но уменьшение жира и простых углеводов:
- белок — 100–120 грамм в сутки, при выраженном снижении веса больного — 130 грамм в сутки,
- жиры — 70 грамм в сутки (нижняя граница допустимой нормы), из них 20% – должны быть растительные,
- углеводы — 350–400 г, ограничение простых углеводов до 30 грамм в сутки.
Общая калорийность — 2500 ккал. Количество необходимой жидкости — 1500 мл в сутки. Ограничено количество соли до 6–8 грамм в сутки.
На протяжении 2 недель после обострения блюда необходимо отваривать или готовить на пару, измельчать или протирать. Мясо рекомендуется отваривать порциями по 100 г, сливая первый бульон. При этом уходят до 65% экстрактивных веществ.
Из круп предпочтительнее рис, гречка, овсянка (хлопья). После проваривания их перетирают до полувязкого состояния.
Разрешаются:
- яйцо всмятку 1 раз в день или белковый омлет,
- отварные овощи в перетертом виде, небольшое количество свежих при нормальной переносимости,
- печеные яблоки, желе, варенье на ксилите,
- сливочное масло до 20 г в день и рафинированное подсолнечное до 5–15 мл – вводить рекомендуется постепенно, начиная с минимального количества.
По-прежнему нельзя:
- маринованные и жареные блюда, копчености, острые приправы,
- рассыпчатые каши,
- ржаной и белый свежевыпеченный хлеб, сдобу,
- супы на крепких мясных бульонах,
- кофе, мороженое, мед, шоколад, варенье, сок из винограда.
Диетическое питание имеет хороший отзыв от пациентов: удается значительно сократить список и дозы принимаемых медикаментов и улучшить общее состояние.
Панкреатит – заболевание с тенденцией к рецидивированию и прогрессированию. Поэтому соблюдение диеты в стадии обострения — актуальный вопрос и необходимая часть лечения. Частое нарушение установленных правил здорового питания приводит к увеличению внешнесекреторной недостаточности и необходимости находиться на диете постоянно.