Меню на неделю
|
День недели |
Завтрак |
Второй завтрак |
Обед |
Полдник |
Ужин |
Перед сном |
|
Пн |
Разваренная гречневая каша, стакан настоя шиповника |
Свежий творог, чай |
Суп из картофеля и моркови, вареная курица, тушеные кабачки и морковь, минеральная вода |
Чай, галетное печенье |
Рыбные кнели без масла, картофельное пюре, чай |
Стакан простокваши |
|
Вт |
Омлет белковый паровой, кусочек хлеба, чай |
Творожное суфле, компот |
Вегетарианский протертый суп из разрешенных овощей с добавлением сметаны, мясные паровые котлеты и морковное пюре, чай |
Банан, чай |
Паровые куриные котлеты, цветная капуста, отвар шиповника |
Стакан кефира |
|
Ср |
Манная каша, сваренная на разбавленном водой молоке, кусочек хлеба, чай |
Мясное суфле, чай |
Суп свекольный на вторичном бульоне, кнели отварные рыбные, картофельное пюре, компот |
Кисель, галетное печенье |
Отварная крольчатина, овощное пюре, компот с сухофруктами протертый |
Стакан нежирного йогурта без сахара |
|
Чт |
Овсяная молочная каша, бутерброд из подсушенного хлеба с небольшим количеством сливочного масла, чай |
Запеченное яблоко с медом, настой шиповника |
Овощной суп, заправленный сметаной, отварная крольчатина, рис, чай |
Творожное суфле, компот |
Отварная рыба, картофельное пюре, компот |
Стакан кефира |
|
Пт |
Рисовая протертая молочная каша, кусочек сыра, чай |
Подслащенный творог, компот |
Суп на вторичном курином бульоне с гречневой крупой, паровые рыбные котлеты, отварной протертый рис, чай с лимоном |
Запеченное яблоко, чай |
Творожно-мясные кнели, картофельное пюре, отвар шиповника |
Стакан простокваши |
|
Сб |
Пшенная каша, кусочек нежирного сыра, чай с лимоном |
Паровой омлет, чай |
Суп из кабачков, моркови и цветной капусты с добавлением сметаны, отварная говядина, морковное пюре, чай |
Свежий творог, чай с лимоном |
Рыбное суфле, протертый отварной рис, компот |
Стакан кефира |
|
Вс |
Геркулесовая каша на молоке, чай с лимоном |
Запеченный омлет, настой шиповника |
Суп-пюре из цветной капусты, паровые котлеты из индейки, картофельное пюре, чай |
Паровой омлет, чай |
Отварная говядина, приготовленные на пару морковь и картофель, настой шиповника |
Стакан нежирного йогурта без сахара |
Понедельник
| Завтрак | Разваренная гречневая каша, стакан настоя шиповника |
| Второй завтрак | Свежий творог, чай |
| Обед | Суп из картофеля и моркови, вареная курица, тушеные кабачки и морковь, минеральная вода |
| Полдник | Чай, галетное печенье |
| Ужин | Рыбные кнели без масла, картофельное пюре, чай |
| Перед сном | Стакан простокваши |
Вторник
| Завтрак | Омлет белковый паровой, кусочек хлеба, чай |
| Второй завтрак | Творожное суфле, компот |
| Обед | Вегетарианский протертый суп из разрешенных овощей с добавлением сметаны, мясные паровые котлеты и морковное пюре, чай |
| Полдник | Банан, чай |
| Ужин | Паровые куриные котлеты, цветная капуста, отвар шиповника |
| Перед сном | Стакан кефира |
Среда
| Завтрак | Манная каша, сваренная на разбавленном водой молоке, кусочек хлеба, чай |
| Второй завтрак | Мясное суфле, чай |
| Обед | Суп свекольный на вторичном бульоне, кнели отварные рыбные, картофельное пюре, компот |
| Полдник | Кисель, галетное печенье |
| Ужин | Отварная крольчатина, овощное пюре, компот с сухофруктами протертый |
| Перед сном | Стакан нежирного йогурта без сахара |
Четверг
| Завтрак | Овсяная молочная каша, бутерброд из подсушенного хлеба с небольшим количеством сливочного масла, чай |
| Второй завтрак | Запеченное яблоко с медом, настой шиповника |
| Обед | Овощной суп, заправленный сметаной, отварная крольчатина, рис, чай |
| Полдник | Творожное суфле, компот |
| Ужин | Отварная рыба, картофельное пюре, компот |
| Перед сном | Стакан кефира |
Пятница
| Завтрак | Рисовая протертая молочная каша, кусочек сыра, чай |
| Второй завтрак | Подслащенный творог, компот |
| Обед | Суп на вторичном курином бульоне с гречневой крупой, паровые рыбные котлеты, отварной протертый рис, чай с лимоном |
| Полдник | Запеченное яблоко, чай |
| Ужин | Творожно-мясные кнели, картофельное пюре, отвар шиповника |
| Перед сном | Стакан простокваши |
Суббота
| Завтрак | Пшенная каша, кусочек нежирного сыра, чай с лимоном |
| Второй завтрак | Паровой омлет, чай |
| Обед | Суп из кабачков, моркови и цветной капусты с добавлением сметаны, отварная говядина, морковное пюре, чай |
| Полдник | Свежий творог, чай с лимоном |
| Ужин | Рыбное суфле, протертый отварной рис, компот |
| Перед сном | Стакан кефира |
Воскресенье
| Завтрак | Геркулесовая каша на молоке, чай с лимоном |
| Второй завтрак | Запеченный омлет, настой шиповника |
| Обед | Суп-пюре из цветной капусты, паровые котлеты из индейки, картофельное пюре, чай |
| Полдник | Паровой омлет, чай |
| Ужин | Отварная говядина, приготовленные на пару морковь и картофель, настой шиповника |
| Перед сном | Стакан нежирного йогурта без сахара |
Зачем соблюдать диету?
Поджелудочная железа является важнейшим органом, участвующим в процессе пищеварения, так как она отвечает за секрецию пищеварительный ферменты, таких как пепсин, химотрипсин, липаза и амилаза. Именно при помощи них происходит переваривание жиров, белков и углеводов. Поэтому диета при воспалении поджелудочной железы решает следующие задачи:
- уменьшает нагрузку на воспаленную железу;
- обеспечивает организм сбалансированным питанием, способным удовлетворить все имеющиеся потребности и восполнить дефициты;
- уменьшает риск повторного обострения болезни. Если придерживаться правильного питания при панкреатите и соблюдать диету в постоянном режиме, то устраняются причины рецидивов;
- уменьшает риск возникновения сахарного диабета как часто встречающегося последствия панкреатита.
- Применение специальной диеты и эффективной терапии способно значительно улучшить прогноз и качество жизни человека, страдающего панкреатитом.
Во избежание путаницы отдельно необходимо упомянуть о таком жизнеугрожающем состоянии, как острый панкреатит, при котором возникает острое воспаление поджелудочной железы. И в случае несвоевременного лечения может развиться панкреонекроз (необратимая «гибель» тканей поджелудочной железы). Лечение острого панкреатита проводится строго в стационарных условиях!
Основные причины развития острого панкреатита — это:
- злоупотребление алкоголем и другими токсическими веществами;
- желчекаменная болезнь;
- неконтролируемый прием некоторых лекарственных средств;
- травмы и аномалии поджелудочной железы.
Диета при остром панкреатите должна соответствовать принципу «холод, голод и покой», то есть применяется непродолжительное лечебное голодание на протяжении двух-трех суток. Этот период пациент находится в стационарных условиях. Затем при улучшении состояния поэтапно начинается расширение рациона, до постепенного перехода на оптимальное сбалансированное питание.
Что такое диета №5
Диетолог М.Певзнер разработал и апробировал специальную диету, которая помогает лечить больных панкреатитом. Десятилетиями Диета №5 эффективно помогает в борьбе с недугом.
В течение дня больной должен получать обычное количество белков, углеводов. Во время диеты резко сокращается количество блюд, содержащих жир. При этом соли становится меньше, в течение дня в организм не должно поступать больше 10 г.
В период лечения следующие продукты запрещены:
- бобовые;
- с содержанием алкоголя;
- сдоба;
- мясо, птица, рыбы с большим процентом жира;
- приправы;
- шоколад.
Жареные блюда все запрещены. Хлеб только сухой, никакой свежей сдобы. В день допустимо только одно яйцо.
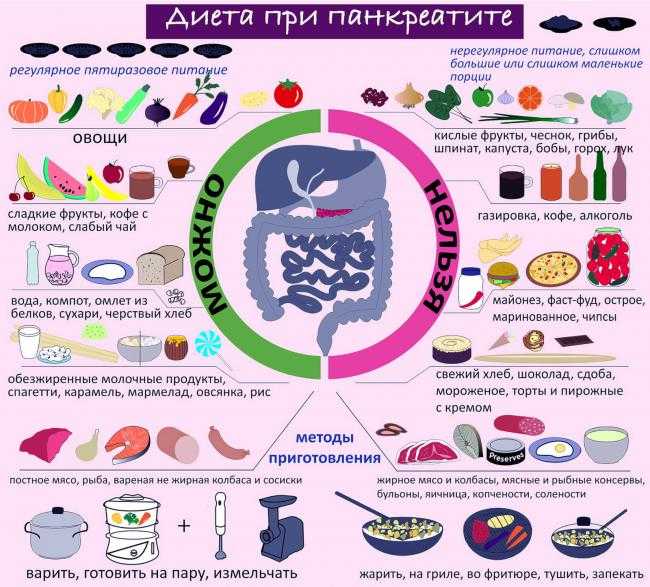
Диета №5 рекомендует включать в меню такие продукты:
- фрукты, с низким содержанием кислоты;
- суфле, пудинги, запеканки;
- чай заваривать некрепкий;
- соки;
- из шиповника готовить отвар;
- больше моркови, свеклы.
Диета, разработанная М.Певзнером, помогает многим, она освобождает от нагрузки больные органы.
Меню при панкреатите
День 1.
- Завтрак. Делаем омлет из белка, укладываем его на подсушенный хлебный тост, добавляем половинку авокадо. Запиваем все яблочным компотом.
- Перекус. Запеченное яблоко.
- Обед. На первое – тыквенный суп с сельдереем и 1 ложкой нежирной сметаны. На второе – паровая котлетка из индейки.
- Перекус. Запеченная свекла.
- Ужин. Филе нежирное рыбы, приготовленное на пару. Гарнир – отварные овощи.
- Перекус. Стакан кефира.
Маленький советдиета с панкреатитом будет не такой скучной, если подключить фантазию и стильно украсить блюда. Используйте микрогрин, листья салата и другую зелень. Хвастайтесь своими блюдами в соцсетях – так вы будете мотивировать других питаться правильно.
День 2.
- Завтрак. Разваренная овсяная каша. Легкий травяной чай.
- Перекус. 150 г нежирного творога.
- Обед. Паровые телячьи фрикадельки с гарниром из запеченных кабачков.
- Перекус. Стакан фруктового киселя.
- Ужин. Творожная запеканка.
Маленький совет: заведите дневник питания, вписывайте туда все, что было съедено за день, учитывая граммы и калории. Добавляйте к каждому дню свои ощущения – болел ли живот, была ли тяжесть и т д. Тогда вы сможете понять, как работает диета для больных хроническим панкреатитом в динамике.
День 3.
- Завтрак. Бутерброды из сухих галет и нежирного сыра. Запить отваром шиповника.
- Перекус. Баночка фруктового пюре из детского питания.
- Обед. На первое – суп-пюре из цветной капусты. На второе – куриные фрикадельки с брокколи.
- Перекус. Винегрет без соленого огурца, заправленный оливковым маслом.
- Ужин. Рыбные тефтели и картофельное пюре.
- Перекус. Творожный пудинг.
Тем, чьей нормой жизни становится диета, хронический панкреатит не мешает комфортно жить. При этом многим удается сбросить лишний вес, почувствовать легкость и прилив сил. Сохраните себе разрешенные продукты и меню, чтобы не потерять!
Общая характеристика диетического стола № 5П (II)
Диета № 5П (II) характеризуется повышенным содержанием белков при умеренном ограничении легкоусваиваемых углеводов и соли. Диета умеренно щадящая, предусматривает ограничение экстрактивных веществ и грубой клетчатки. Пищу готовят на пару, в отварном виде, запекают, тушат. Всю пищу желательно измельчать, протирать при необходимости. Диета № 5П (II) предусматривает дробный режим приема пищи 5–6 раз в день строго небольшими порциями. Диета назначается на 2–3 месяца после диеты № 5П (I). При ухудшении состояния пациента на диете № 5П (II) необходимо вернуться к предыдущему столу.
Что такое Диета 5п?
Диета 5п представляет собой систему питания, специально разработанную для пациентов, у которых диагностированы воспалительные процессы в поджелудочной железе и желчном пузыре. Основные ее принципы направлены на снижение нагрузки на органы пищеварения, улучшение функционального состояния ЖКТ и предотвращение раздражающего воздействия пищи на слизистые оболочки. Диета 5п является обязательной частью терапии панкреатита на всех стадиях патологии.
Принципы диеты:
- По истечении периода лечебного голодания начинают постепенно вводить слизистые супы, каши, кисели.при обострении рекомендовано лечебное голодание (в течение нескольких дней запрещена любая пища, можно употреблять щелочные минеральные воды);
- при возвращении к полноценному питанию в меню должно содержаться повышенное количество белка;
- включение новых продуктов и блюд в рацион осуществляется постепенно и с минимальных порций;
- все продукты из меню должны хорошо усваиваться и перевариваться (грубая клетчатка, пищевые волокна могут спровоцировать дополнительную нагрузку на поджелудочную железу);
- суточная норма сахара не должна превышать 30 г, соли — 8 г;
- дробное питание подразумевает употребление пищи каждые 2-3 часа (переедание и голодание должны быть исключены, кроме лечебного голодания в период ).
Методы диагностики панкреатита
Наибольшую трудность вызывает диагностика хронического панкреатита.
Хронический панкреатит часто развивается как самостоятельное заболевание, а не как осложнение острого панкреатита. При этом лечение хронического панкреатита лучше начинать на ранней стадии, не доводя дело до острых приступов.
Для своевременного выявления и диагностики хронического панкреатита необходимо ежегодно проходить профилактическое обследование, а также обращаться к врачу-гастроэнтерологу при первых подозрениях на заболевание.
Для диагностики панкреатита могут использоваться следующие диагностические методы:
Общий анализ крови
Общий анализ крови при панкреатите выявляет повышение лейкоцитов (в десятки раз), значительное повышение СОЭ.
Биохимический анализ крови
При панкреатите основным показателем биохимического анализа является панкреатическая амилаза (её уровень при заболевании возрастает в десятки раз). Также ожидаемо повышение других ферментов поджелудочной железы, глюкозы и холестерина.
Биохимический анализ мочи
В случае панкреатита следует ожидать повышение такого показателя биохимического анализа мочи, как дистаза (альфа-амилаза). Наиболее показателен анализ свежей мочи (в режиме CITO).
Исследование кала
При панкреатите проводится исследование кала (копрограмма). Исследование определяет степень непереваривания пищи, а также соотношение пищеварительных ферментов. Могут быть выявлены бактерии, размножившиеся в результате нарушения работы кишечника и скопления в нём остатков пищи.
УЗИ
УЗИ поджелудочной железы позволяет подтвердить диагноз (обнаружить воспалительный процесс в поджелудочной железе). С помощью УЗИ можно оценить размеры поджелудочной железы, состояние её ткани и протоков.
Рентгенография брюшной полости
Рентгенография позволяет обнаружить камни в поджелудочной железе и её протоках. В настоящее время более предпочтительным методом исследования является компьютерная томография органов брюшной полости.
МСКТ брюшной полости
Компьютерная томография брюшной полости позволяет выявить осложнения панкреатита – такие, как камни, кисты и опухоли (доброкачественные или злокачественные), поражения соседних органов.
Магнитно-резонансная томография (МРТ)
МРТ является наиболее информативным методом исследования поджелудочной железы при подозрении на панкреатит. Метод позволяет выявить хронический панкреатит на ранних стадиях, ещё до появления изменений в мягких тканях. С помощью МРТ возможна дифференциальная диагностика хронического и острого панкреатитов.
Гастроскопия
Гастроскопия при панкреатите даёт возможность оценить вовлечённость в патологический процесс желудка и двенадцатиперстной кишки. В некоторых случаях с помощью гастроскопии можно установить, что спровоцировало развитие острого воспаления.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Ответы на вопросы
Как вести себя на праздники?
При заболеваниях желчного пузыря и поджелудочной железы спиртное противопоказано. Алкоголь отрицательно влияет на железы внутренней секреции, и при наличии хронических воспалительных заболеваний, даже в стадии ремиссии, способен вызвать обострение. Поэтому во время праздничного застолья лучше отдать предпочтение безалкогольным напиткам и отказаться от спиртного полностью.
То же самое относится и к запрещенным продуктам: жирной, жареной, копченой пище, обильно заправленным майонезом салатам, сдобной выпечке. Однократное нарушение диеты не всегда приводит к обострению, однако не стоит рисковать — стоит остановиться на праздничных блюдах, которые гарантированно не принесут вреда. Это отварное мясо, овощные салаты, фрукты, легкие сладости.
Понятно, что на таких мероприятиях соблазн слишком велик, но старайтесь себя ограничивать
Как долго соблюдать ограничения в еде?
После перенесенного в острой форме панкреатита или холецистита или обострения хронической формы заболевания строгое соблюдение диеты необходимо на протяжении 10-12 месяцев. Но лучше всего сделать правила диеты правилами нового постоянного рациона. Так как она не предусматривает строгих и трудноосуществимых ограничений и позволяет получить с пищей все необходимое организму, при этом сводя к минимуму содержание вредных даже здоровым людям веществ, то это повлияет на общее состояние больного исключительно положительным образом.
Для лечения вам могут пригодиться следующие упражнения:
Стол номер 5б
В лечении хронического панкреатита на фоне медикаментозной терапии применяется диета №5б (или 5 п31). Этот вариант применяется у пациентов на стадии выздоровления после приступа острого панкреатита или в фазе ремиссии после обострения хронического. Список продуктов остается таким же, как для стола 5а. Подаваемые блюда должны быть теплыми и хорошо измельченными. Основные ограничения касаются жирной пищи и сахара, который заменяют сахарозаменителями, предпочтительно стевией.
Категорически запрещены: алкогольные и газированные напитки, кофеин, сладости, мучное (кроме пшеничного подсушенного хлеба), копчености, жареное, соленья, сырые фрукты и овощи. Молочную нежирную продукцию добавляют в блюда, творог допускается протертый (лучше кальцинированный).
Режим питания состоит из 6-7 приемов пищи, небольшими порциями. Больной должен съедать немного пищи каждые 3-3,5 часа. В день – примерно 1500 ккал. Все вареное, на пару или печеное без корки в теплом виде. Ограничивается соль (8 г в сутки).
Список продуктов
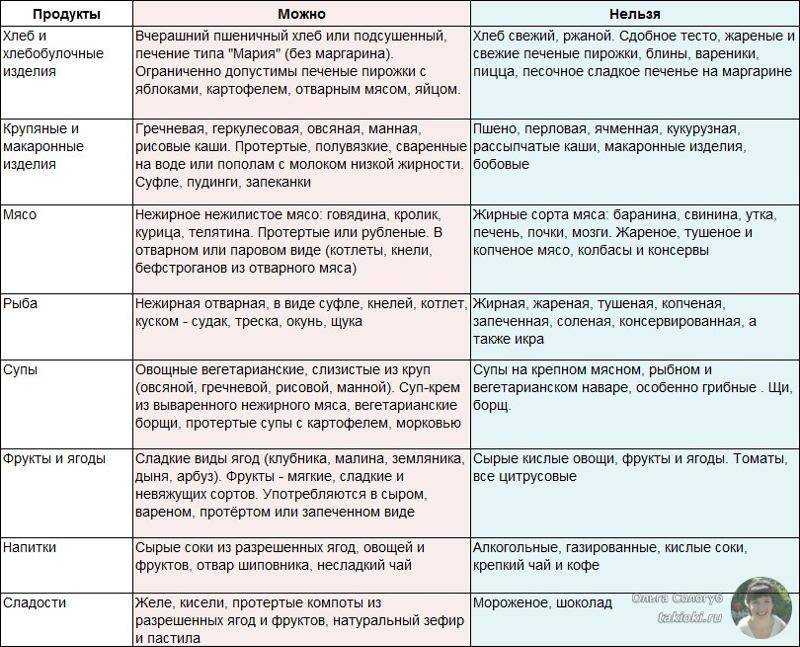
Приведем перечень разрешенной и запрещенной еды в следующей таблице:
| Можно | Нельзя |
|
|
Следует помнить, что избыток быстрых углеводов вредит поджелудочной железе, поэтому употреблять сладости лучше в небольших количествах. Некоторые овощи, такие как цветная капуста, кабачки, тыква, морковь, нужно отваривать и измельчать блендером для лучшего переваривания. Куриные яйца разрешены, но не более одного в день — желтки содержат много животных жиров. Лучше всего вообще не есть желтки, включая в рацион только белок яйца. Употребление соли следует ограничить до 10 грамм в сутки.
ВАЖНО: Многие продукты питания уже содержат в составе соль, и ее также надо учитывать в рамках суточной нормы
Химический состав и энергоценность диетического стола № 5П (II)
Белки: 110–120 г (в том числе до 50 г белков животного происхождения). Жиры: 80–90 г (в том числе 1/3 количества – растительные жиры). Углеводы: 250–350 г (в том числе до 40 г простых углеводов). Суточная калорийность: 2 100 – 2 700 ккал. Свободная жидкость: 1,5–2 л. Поваренная соль: 6–8 г. Витамины: ретинол (А) – 0,4 мг, бета-каротин – 13 мг, рибофлавин (В2) – 2,6 мг, тиамин (В1) – 1,3 мг, никотиновая кислота (В3) – 17 мг, аскорбиновая кислота (С) – 250 мг. Макроэлементы: натрий – 4 г, кальций – 1,3 г, магний – 0,5 г, фосфор – 1,9 г. Микроэлементы: железо – 35 мг. Оптимальная температура блюд: от 15 до 60 градусов Цельсия.
Примерное меню на неделю при панкреатите
Питание при панкреатите в острой фазе довольно скудное, но необходимое для снятия воспаления. Назначается 6-разовый режим приёма пищи:
-
Завтрак. Предпочтительны мягкие каши на воде, в отсутствие симптомов – на разведённом молоке. Можно дополнить трапезу кусочком подсушенного хлеба, смазанным сливочным маслом.
-
Второй завтрак. Как правило, включает пресный творог или сырники, кисель, фруктовое пюре.
-
Обед. В качестве первого блюда подают лёгкие бульоны, овощные супы. На второе – мясное или рыбное суфле, паровые котлеты с пюре из круп, овощей.
-
Полдник. По своему составу схож со вторым перекусом.
-
Ужин. Этот приём пищи желательно лёгкий, но с достаточным содержанием белков. Подойдут отварная рыба, мясной паштет с гарниром.
-
На ночь. Вместо еды – стакан обезжиренного кефира или простокваши.
В зависимости от состояния пациента ежедневное меню дополняется другими яствами из списка разрешённых продуктов.
Понедельник
-
Рисовая каша протертая, отвар шиповника.
-
Яблоко запеченное с курагой.
-
Куриный консоме с сухариками, рыбное суфле.
-
Кисель, галетное печенье.
-
Тефтели из индейки, пюре из тыквы и моркови.
-
Кефир.
Вторник
-
Гречневая каша, чай с молоком.
-
Нежирный творог (100г), яблочный мусс.
-
Овощной суп-пюре, паровые телячьи биточки.
-
Компот, кусочек мягкого слабосолёного сыра.
-
Судак отварной с картофелем.
-
Ряженка.
Среда
-
Каша овсяная на воде с сухофруктами.
-
Йогурт.
-
Рисовый суп с морковью, хлеб с сыром.
-
Фруктовый джем.
-
Творожная запеканка с грушами, пшеничные хлебцы.
-
Йогурт.
Четверг
-
Паровой омлет (белковый), бутерброд с маслом, чай.
-
Творожный пудинг.
-
Рыбный суп, суфле из крольчатины с морковным гарниром.
-
Кефир, фруктовое желе.
-
Паровая куриная котлета с пюре из цветной капусты.
-
Простокваша.
Пятница
-
Сырники на пару, напиток из шиповника.
-
Запечёное яблоко.
-
Тыквенный крем-суп, рулет из индейки с овощами.
-
Йогурт.
-
Отварная телятина, морковный пудинг.
-
Несладкий чай.
Суббота
-
Отварной яичный белок, кефир.
-
Фруктовое пюре, галеты.
-
Лапша домашняя на овощном бульоне, котлета из индейки.
-
Творог.
-
Макароны с зелёным горошком, компот.
-
Варенец.
Воскресенье
-
Манная каша с маслом.
-
Яблочный мусс.
-
Куриный бульон с картофельными клёцками, рыбные кнели.
-
Овощное пюре.
-
Индейка на пару с гарниром из кабачков и моркови.
-
Молоко (обезжиренное).
Подводя итоги
В данной статье мы вообще не касались темы «Модных диет» и других технологий диетического питания, не признанных медициной. Но существует еще немало лечебных диет, не описанных в статье, но они, как правило, либо являются аналогами приведенных здесь, либо назначаются в редких случаях. Вы можете услышать о безглютеновой, диабетической, низкопуриновой, панкреатической, низкосолевой, низкохолестериновой, зондовой, кетогенной, вегетарианской, средиземноморской диетах, DASH диете или редукционной диете. Все они назначаются в индивидуальном порядке лечащим врачом санатория или спа отеля, и вам в любом случае подробно о них расскажут. Соблюдайте режим, правильно питайтесь, следуйте рекомендациям врача и положительный эффект на заставит себя ждать. Sanatoriums.com шлет всем привет и желает крепкого здоровья!