Вероятность развития непредвиденных последствий
Лазерная коррекция родинок – один из самых безопасных способов избавиться от невуса, избежав осложнений и непредвиденных последствий. Луч направленного светового излучения буквально испаряет пигментированные клетки родинок, что визуально проявляется полным удалением эпидермального образования всего за несколько минут. Минимизация негативных последствий происходит в силу следующих объективных факторов.
- Лазерный луч действует строго направленно и избирательно, не травмируя здоровые кожные структуры, что позволяет использовать методику даже для удаления мельчайших невусов в области века и слизистых оболочек;
- Риск присоединения инфекции практически отсутствует, поскольку лазер проявляет мощный антибактериальный и противомикробный эффект, защищая раневую поверхность от заражения;
- Лазерная деструкция не сопровождается кровотечением или кровоточивостью, так как в процессе манипуляции все кровеносные капилляры, питающие тело родинки, подвергаются термической коагуляции;
- Лазер активирует регенеративные процессы в коже, что существенно ускоряет заживление раны;
- Методика малотравматична, что позволяет избежать образования соединительной ткани и всех негативных последствий, связанных с этим фактором.
Несмотря на безопасность метода, следует учитывать, что перед процедурой необходимо внимательно изучить список противопоказаний, так как последствия и осложнения лазерной коррекции чаще всего становятся результатом пренебрежения к этому перечню, который включает следующие состояния:
- Беременность;
- Острый инфекционный процесс;
- Онкология любой локализации;
- Воспаления в предполагаемой области воздействия лазера;
- Период менструации у женщин;
- Иммунодефицит;
- Обострение хронических патологий;
- Гипертермия.
Травмирование невусов
Еще одним фактором, который может спровоцировать начало малигнизации, является травматизация родинки. Причем травмироваться образование может как в течение длительного времени, например, при постоянном трении или сдавливании одеждой, так и в результате более серьезного внешнего воздействия, например, при порезе родинки.
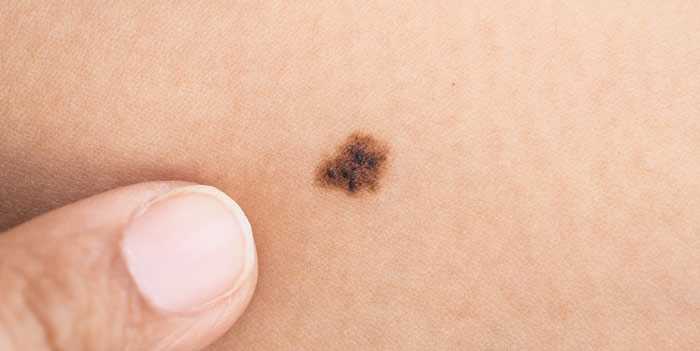
Если родинка была случайно повреждена, ее необходимо тщательно обработать дезинфицирующим раствором. В случае наличия кровотечения, его следует остановить с помощью стерильного бинта или марли. Травмированное образование в кратчайшие сроки должно быть осмотрено врачом с целью определения дальнейшего плана действий. Специалист может порекомендовать удалить оставшуюся часть родинки или в течение некоторого времени проходить плановые осмотры на предмет малигнизации.
Общая характеристика образований
Родинки – пигментные новообразования коричневого цвета. Они формируются по мере роста и развития человеческого тела. Дополнительные факторы появления невусов – гормональный фон, воздействие ультрафиолетового излучения, генетика. В основе каждой родинки содержится меланин – это сложный пигмент, который отвечает не только за цвет, но и защиту кожного покрова от солнечных лучей.
Большинство родинок на человеческом теле не представляют опасности. Главное – не травмировать их, использовать солнцезащитные фильтры и регулярно проводить самообследование. Но некоторые пигментные образования могут переродиться в меланому. Это злокачественная опухоль, которая развивается из клеток меланоцитов.
Для меланомы характерен быстрый темп роста (клетки интенсивно делятся и запускают метастазы по всему организму). Результат – поражение органов и систем, что приводит к необратимым последствиям и гибели.
Можно ли избежать меланомы? Да, достаточно проводить самообследование и посещать дерматолога, если одна из родинок вызывает подозрения. Единственный нюанс – удалить меланому при помощи лазера не удастся. Для этого применяют только хирургическое иссечение. Если вы заметили, что одна из родинок изменила оттенок, размер или структуру, незамедлительно обратитесь к дерматологу.
Разновидности невусов
Родинки имеются на теле каждого человека. Чаще всего они не несут никакой опасности. Если количество превышает 50 штук, желательно посетить врача. Такие пациенты находятся в зоне риска по развитию меланомы. Особо настораживать должны асимметричные образования с неровной поверхностью, которые имеют нестандартную окраску, больше 6 мм в диаметре, начали образовываться на теле уже во взрослом возрасте.
Врождённые
К категории относят образования, с которыми человек сразу появляется на свет. Врожденные невусы различаются по форме, цвету и размеру. В некоторых случаях родинка может занимать большую часть тела ребенка. Такие новообразования вызывают опасения, так как часто перерождаются в раковые опухоли.
Обычные
Категория обычных родинок состоит из образований, которые имеют симметричную форму, однородный цвет и гладкую поверхность. Чаще всего окраска коричневая или розоватая. На поверхности отсутствуют посторонние вкрапления. Также такие родинки могут иметь форму купола.
Атипичные
Родинки с нестандартным размером и внешним видом. Их на теле немного, в разы меньше, чем обычных родинок. Главная опасность таких новообразований при определенных факторах они могут переродиться в меланому. Еще одна особенность таких образований у них неравномерный цвет, края неровные, а сам невус асимметричный
Людям с атипичными родинками важно контролировать их количество на теле чем образований больше, тем выше риск меланомы. Требуется постоянное наблюдение со стороны лечащего врача и прохождение необходимых исследований
Голубые
Новообразования подразделяются на две категории могут появляться на теле уже в утробе матери или развиваться при жизни человека. Свое название получили за счет голубоватой окраски. Но к данной категории также относят невусы, цвет которых варьируется от светло-серого до черного. Чаще всего образования характерных для кожи монголоидов, у других рас они развиваются в крайних случаях.
Невусы Мишера
Образования коричневого цвета или телесного оттенка. Самое частое место появления родинок в области шеи и на лице. Поверхность твердая, куполообразная, но ровная, без посторонних включений. Часто на невусе растут волосы.
Невусы Унны
По внешнему виду похожи на родинки из предыдущего описания. К особенностям можно отнести внешний вид они напоминают малину. Цвет новообразования коричневый.
Невус Мейерсона
Определить проблему несложно вокруг такой родинки начинает развиваться и распространяться сыпь с красными папулами. У некоторых пациентов экзема в области не регистрируется. Еще одна особенность невусы Мейерсона преимущественно развиваются в мужчин в возрасте старше 30 лет. Женщины этой проблеме подвержены гораздо реже.
Невусы хало
Получили свое название за счет одноименного атмосферного явления. Вокруг родинки начинает появляться и развиваться бледное белесое кольцо. До конца жизни такое образование не задерживается, даже если с ним ничего не делать. Сначала кольцо меняет свой цвет на розовый, а потом пропадает. В некоторых случаях вокруг новообразования на протяжении жизни пациента могут появляться новые хало.
Шпиц невусы
Родинки чуть приподняты над кожей и имеют куполообразную форму. Само образование розоватого оттенка, оно относится к приобретенным и появляется на коже у пациентов в молодом возрасте. Окраска может быть другой. Поверхность невуса часто повреждается и начинает кровоточить. В итоге такие родинки врачи часто путают со злокачественными, направляя пациента на гистологическое обследование.
Невусы Рида
Цвет у образований варьируется, они могут быть черные или темно-коричневые (ближе к черному оттенку). В основном развиваются у женщин. Особенность новообразования оно очень быстро увеличивается в размере, из-за чего вызывает опасение у врачей. На деле такие родинки преимущественно неопасны и редко перерастают в раковые.
Агминированные
Представляют собой сразу несколько родинок, которые сконцентрированы на небольшом участке кожи. Особенность образования все невусы не одинаковые между собой. Некоторые могут быть больше, некоторые меньше. Также среди плоских образований могут появляться куполообразные и пр.
Выше перечислены только основные виды родинок. На самом деле таких новообразований на коже огромное количество. Чтобы определить, к какому именно виду принадлежит та или иная родинка на теле у пациента, обратившегося за медицинской помощью, врачи проводят дерматоскопию.
«В прошлом году у нас было 850 новых случаев меланом, из них только 30% развились из родинок»
— К какому именно специалисту нужно идти?
— В первую очередь надо идти к дерматологу. Но проконсультировать может врач любой специальности, даже стоматолог, если вы спросите его по поводу родинки на лице. То, что пациент расскажет и что врач увидит, позволит ему подсказать, что делать дальше.
К онкологам уже идут с подозрительными образованиями, когда есть высокая вероятность, что это меланома. В прошлом году у нас было 850 новых случаев меланом, из них только 30% развились из родинок.
— Знаю, что в Германии даже семейные врачи обращают внимание на родинки пациентов и в случае чего отправляют их на дополнительное обследование. За все мои 29 лет ни один врач ни разу ничего не сказал мне про родинки…. — У нас на кафедре читают лекции по меланоме и раку кожи, по другим опухолям не только для онкологов
У нас есть все специальности: и терапевты, и травматологи, и челюстно-лицевые хирурги. Другое дело, насколько на приеме врач будет на это обращать внимание. Еще зависит, сколько человек к нему пришло на прием. Если к нему сидит 50 человек с травмой, а чтобы полностью хорошо осмотреть кожные покровы, нужно минут 10, то где их найти?
— У нас на кафедре читают лекции по меланоме и раку кожи, по другим опухолям не только для онкологов. У нас есть все специальности: и терапевты, и травматологи, и челюстно-лицевые хирурги
Другое дело, насколько на приеме врач будет на это обращать внимание. Еще зависит, сколько человек к нему пришло на прием
Если к нему сидит 50 человек с травмой, а чтобы полностью хорошо осмотреть кожные покровы, нужно минут 10, то где их найти?
Пациенту лучше спрашивать по поводу родинок самому. Врач может спросить, есть ли у вас на коже какие-то пигментные образования или что-то еще, но пациент должен об этом знать, потому что некоторые на них вообще не обращают внимания. Не болит — и все.
Такого, что врачи осматривают кожные покровы у всего населения страны, нет нигде в мире. Были попытки скрининговых программ, когда брали определенную группу людей и осматривали. Но это дорогостоящая процедура. Поэтому масштабные осмотры не проводят, но при этом стараются хорошо информировать население. Например, так делают в Австралии, где самый высокий уровень заболеваемости меланомой в мире.
Там живут выходцы из Великобритании, которые генетически не очень приспособлены к повышенному уровню ультрафиолетового излучения. В Великобритании туманы и дожди, как в Беларуси, а в Австралии — постоянное солнце. При этом у людей там часто голубые глаза, рыжие волосы и светлая тонкая кожа. То есть они из группы риска. И как мы знаем, кожа у них не имеет хорошо выраженных защитных механизмов от ультрафиолета, как у темнокожих людей.
В Австралии меланому чаще всего диагностируют на ранних стадиях. И это не за счет того, что все население страны идет к доктору. Просто люди со школы знают про эту опухоль, что она не такая безобидная, как кажется на первый взгляд — не болит и не чешется
Они информируют людей, чтобы те просто так на солнце не выходили и обращали внимание на признаки заболевания
— Насколько белорусский климат способствует развитию меланомы?
— У нас средний уровень заболеваемости. На учете на конец 2016 года состояли около шести тысяч человек, при этом уже пять и более лет — почти 3200. Несколько чаще болеют женщины, потому что у них выше продолжительность жизни, а пик заболеваемости приходится на 70 лет.
В 1960 году в Беларуси при примерно таком же количестве населения было всего 50 человек, заболевших меланомой кожи. Это больше 50 лет назад. А в прошлом году у нас — 850 новых случаев.
Возможные осложнения и побочные эффекты
В большинстве случаев побочных эффектов и осложнений не было зафиксировано. На месте удаленного образования остается покраснение и корочка, которые исчезают самостоятельно спустя 2-5 дней после иссечения.
Пациенты редко испытывают боль, но зуд и незначительный дискомфорт – нормальная реакция на вмешательство.
При повышенной чувствительности кожи может возникнуть раздражение, отек, шелушение, воспаление или образование рубца. Все эти симптомы можно нейтрализовать медикаментозными средствами, которые заблаговременно назначает дерматолог. Не занимайтесь самолечением. Используйте только те препараты, которые предписал врач, чтобы не усугубить ситуацию.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Будем признательны, если воспользуетесь кнопочками:
Предварительное исследование и удаление родинок и папилом. Лечение в клинике «Эхинацея»
К кому обратиться:
- Дерматолог – дерматоонколог. Мы выполним исследование новообразования с помощью дерматоскопии, а при необходимости проведем лабораторное исследование родинки для исключения риска развития меланомы (рака кожи). Особенно это касается родинок на шее и на груди т.к. родинки на этих частях тела часто травмируются одеждой, а это повышает риск ихзлокачественного перерождения. Если Вы обнаружили родинку на шее или родинку на груди, мы рекомендуем Вам обратиться к дерматологу для проведения дерматоскопии для выявления онкогенного риска.
- Офтальмолог: если папиллома образовалась на веках, мы советуем Вам обратиться к офтальмологу.
- Иммунолог. Здоровый человек с хорошо работающей иммунной системой обычно достаточно эффективно сопротивляется вирусу папилломы человека (ВПЧ), а так же хорошо сопротивляется образованию опухолевых клеток, и перерождению родинок в рак и другие злокачественные опухоли. Мы найдем ослабленное звено иммунитета и окажем ему необходимую помощь. Ослабленное звено иммунитета нетрудно увидеть в результатах иммунограммы. Консультация иммунолога особенно важна в тех случаях, когда за короткий помежуток времени появляются новые родинки на теле, на груди, на шее.
Мы проведем удаление папиллом в тот период, когда Вы уже можете оказать сопротивление вирусу.
Удаление родинок мы производим двумя способами:
- Радиоволновая коагуляция. Мы отдаем предпочтение этой методике бесконтактного удаления мягких тканей с помощью радиоволн высокой частоты. Это наименее травматичный способ, при котором процесс заживления происходит быстрее, а родинки не возникают повторно.Особенно этот метод актуален при удалении родинок на груди, на шее, на лице.
- Микрохирургическое удаление. В исключительных случаях мы прибегаем к микрохирургическому методу удаления новообразований. Манипуляция проводится под местной анестезией с наложением невидимого косметического шва. При удалении родиной на груди и на шее мы стараемся прибегать к менее травматичным методам.
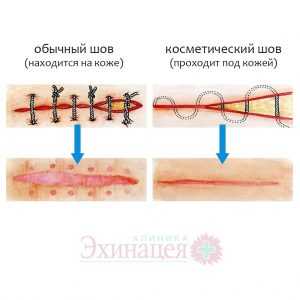 Косметический шов заживает быстрее и оставляет едва заметный след на коже.
Косметический шов заживает быстрее и оставляет едва заметный след на коже.
Лазерное удаление новообразований. Возможные осложнения после процедуры
После операции нужно внимательно следить за прооперированным участком кожи.
Поскольку после операции могут проявляться симптомы, которые требуют незамедлительного обращения к врачу или дополнительного лечения.
Симптомы:
- Зуд, чрезмерное намокание раны.
- Кровотечение из раны.
- Высокая температура.
- Выделяется гной.
- Воспаление кожи продолжительностью в несколько дней.
Лазерное удаление новообразований. Последствия
Случается, что процесс заживления имеет небольшие отклонения от нормы, но их можно устранить при помощи дополнительного лечения.
Рассмотрим возможные последствия:
- Небольшие пузыри на участке кожи, где проводилась операция. Возникают при воздействии на особо чувствительную кожу. Со временем пузыри сменяются малозаметными рубцами.
- Возникновение гипопигментации – на месте где находилось новообразование, образуется светлое пятно. Такой дефект является последствием, если удаление новообразования каким-то образом задело глубокие слои кожи и если пренебрегать правилом запрета посещения солярия и долгого пребывания на солнце. Белое пятно самостоятельно исчезнет в течение двух лет.
- Повторное возникновение невуса (родинки/папилломы). Данная ситуация возможна, если лазерное удаление новообразования сделано неопытным специалистом и папиллома/родинка удалена не полностью. Не стоит бояться, данный случай не несет вреда здоровью. При вторичном появлении новообразования ее можно еще раз удалить.
- Если у пациента есть такие болезни как герпес и акне, то возможна активизация воспалительных процессов.
- Возникновение углубления на месте, где проводилось удаление. Ситуация возникает из-за невысокой скорости восстановления тканей. Рубец еле заметен и не требует вмешательства, поскольку со временем самостоятельно разглаживается.
- Появление выпуклости на месте, где проводилось удаление, более темного цвета, чем кожа на участке. Если данное явление не разгладится в течение полугода, то нужно обратиться к лечащему врачу.
Причины
Меланома кожи развивается вследствие сочетания влияния основной причины и условий внешней среды, а также внутренней среды человека. На сегодня ученые не располагают данными по поводу основного этиологического фактора развития меланом кожи. Существует теория о том, что меланома является полиэтиологическим заболеванием.
Факторы, влияющие на развитие этого заболевания, подразделяют на экзогенные и эндогенные.
Определяются следующие экзогенные факторы:
Место жительства человека (географическая широта) и связанная с этим активность солнечного излучения. Влияние ультрафиолетового спектра – это один из важнейших факторов, воздействующих на развитие меланом кожи. Его негативное воздействие определяет и то, что в стратосфере прогрессирует уменьшение озона, что приводит к увеличению канцерогенности солнечного излучения. Есть подтвержденные данные о том, что более опасно в этом контексте не хроническое влияние ультрафиолета, а его резкое и очень сильное влияние, иногда однократное
Важное значение имеют солнечные ожоги, полученные в детстве и юношестве.
Травмы предсуществующих невусов – ушибы, порезы, ссадины, а также хроническое травмирование одеждой или обувью.
Влияние химических канцерогенов.
Флуоресцентное освещение – негативное влияние отмечается при интенсивном влиянии источников флюоресцентного освещения.
Ионизирующая радиация.
Электромагнитное излучение.
Социально-экономические факторы – они тоже играют определенную роль. В частности, отмечается, что заболеваемость выше среди городского населения; что больные, как правило, имеют более высокий социальный статус
Также отмечается, что меланомы чаще возникают у людей, работающих в резиновой, электронной, нефтехимической, угольной сферах; контактирующих с поливинил-хлоридом, пластмассами, бензолом, пестицидами, радиацией.
Биологические – определенное влияние имеют особенности питания (большое количество белков и жиров в рационе), вредные привычки (злоупотребление алкоголем), прием некоторых лекарств.
Также на развитие болезни влияют следующие эндогенные факторы:
- Преканцерозы – отмечается ряд состояний, на фоне которых может развиваться опухоль. Это пигментная ксеродерма (наследственный, рецессивно передающийся фотодерматоз), меланоз Дюбрейля (лентиго – участки пигментации кожи).
- Невус – отыгрывает определенную роль в этиологии меланом кожи. При этом следует отметить, что кроме пигментных встречаются безпигментные невусы. Кроме того, существуют так называемые приобретенные невусы, которые появляются в процессе жизни, и которых человек может не замечать, пока они не трансформируются в злокачественное образование. Невусы – это морфологически нестабильная популяция клеток, поскольку в течение жизни их локализация в слоях кожи меняется. Количество невусов зависит от гормонального фона организма. Невусы следует рассматривать как фенотипически нестабильную популяцию клеток. Факт развития меланом из невусов общепризнан, но все же данные исследования и наблюдения не позволяют утверждать, что невусы являются причиной абсолютно всех меланом.
- Биологические – исследователи отмечают, что опухоль чаще развивается у людей белой расы. Также играет роль нарушение пигментации организма, при котором кожа неадекватно реагирует на ультрафиолетовое излучение. Меланома чаще развивается у лиц со слабой пигментацией кожи и ее высокой чувствительностью к УФ-радиации. Чаще заболевают те, кто склонен к солнечным ожогам. Определенная роль отводится и наследственности. Установлено, что меланома наследуется по аутосомно-доминантному типу. Также на развитие болезни воздействуют гормональные колебания (активная роль отводится эстрогенам, андрогенам). Определенное значение придается иммунным факторам – риск болезни повышают иммунодепрессия и иммунодефицитные состояния.
Диагностика меланомы
Следите за своими родинками и обращайтесь к врачу, если заметите изменения в их внешнем виде. Для самоконтроля вы можете вести дневник родинок — записывать их расположение, количество, а также фотографировать их. Такая «карта родинок» поможет в диагностике.
Заподозрить меланому вы можете сами, так же как и врач любой специальности при своем осмотре. Однако меланома — редкое заболевание, и многие врачи непрофильных специальностей сталкиваются с ним лишь раз в несколько лет. Поэтому при подозрении на меланому врач направит вас к специалисту — онкологу.
Самым простым способом подтвердить или опровергнуть диагноз меланомы является дерматоскопия или эпилюминесценция. Это осмотр подозрительного пигментного образования с большим увеличением. Врач может использовать обычную лупу, но чаще применяется специальный прибор — дерматоскоп (эпилюминисцентный микроскоп). Это устройство делает прозрачным верхний слой кожи, что позволяет подробно изучить строение опухоли.
Помимо дерматоскопии могут применяться и другие безоперационные методы исследования опухоли: с помощью ультразвука, радиоизотопной диагностики и пр. Если на поверхности образования есть язвочки или трещины, то с них делают мазок-отпечаток и затем под микроскопом ищут в нем опухолевые клетки. Такой метод называется цитологическим. Если в результате всех возможных методов исследования не удается однозначно определить является ли образование на коже меланомой, возможно проведение биопсии — взятие участка опухоли и исследование его в под микроскопом (гистологический метод).
Отношение к биопсии меланомы неоднозначное как у российских специалистов, так и у иностранных врачей. Потому что даже минимальная травматизация опухоли может привести к её бурному росту и распространению по организму. Однако в спорных случаях допускается применение эксцизионной биопсии. В этом случае хирург-онколог полностью иссекает подозрительное образование, отступив от него во все стороны 2-10 мм. Пока на рану накладываются швы, гистолог срочно исследует удаленные ткани под микроскопом. Обычно это происходит прямо в операционной и занимает 10-15 минут. Если в результате срочной гистологии подтверждается диагноз меланомы, то хирург сразу же приступает к повторной операции, объем которой будет зависеть от гистологического диагноза — стадии меланомы.
В большинстве случаев эксцизионная биопсия проводится под общей анестезией (наркозом). Это связано с риском распространения (размывания) опухолевых клеток с раствором анестетика, который вводят в ткани вокруг опухоли при проведении местного обезболивания. Кроме того, наркоз позволяет провести более обширную операцию, если подтвердится онкологический диагноз.
Чтобы проверить, не распространился ли рак на другие органы, кости или в кровеносную систему, будут проведены дополнительные обследования, например, компьютерная томография (КТ), позитронно-эмиссионная томография (ПЭТ), магнитно-резонансная томография (МРТ), анализы крови и др.
Биопсия сторожевого лимфоузла
Меланома быстро метастазирует, то есть образуют дочерние опухоли, которые распространяется с током крови, лимфы и контактным путем в другие ткани и органы. Однако считается, что самые первые метастазы задерживаются ближайшим лимфатическим узлом. Такой лимфоузел называют сторожевым или сигнальным, их может быть несколько, в зависимости от анатомического расположения опухоли. С помощью биопсии сторожевого лимфоузла можно выявить самые первые метастазы, когда заметных изменений в строении и структуре лимфатического узла еще не обнаруживается.
Рядом с удаленной меланомой в кожу вводится раствор синего пигмента и слабого радиоактивного химического вещества. Контрастный раствор следует по тем же лимфатическим протокам, по которым могли бы распространяться раковые клетки. Первый лимфоузел, которого достигает раствор, и есть сторожевой. Хирург может найти и удалить этот лимфоузел, не трогая остальных. Затем узел изучают под микроскопом.


































