Новые препараты для лечения
На ноябрь 2016 г. заключительную, III фазу клинических исследований проходят терапевтические режимы следующего поколения в составе двух-трёх ингибиторов репликации софосбувир/велпатасвир/воксилапревир от компании Gilead и глецапревир/пибрентасвир ± софосбувир, тестируемый компанией AbbVie. Оба режима демонстрируют высокую пангенотипичную активность и эффективность у лиц с множественной лекарственной резистентностью.
I—II фазу клинических исследований проходят первые пангенотипичные представители класса ненуклеозидных ингибиторов NS5B-полимеразы CC-31244 и инъекционная форма пролонгированного действия GSK2878175. Оба ингибитора потенциально могут быть использованы в комбинированной терапии как с ПППД других классов, так и с противовирусными препаратами непрямого действия.
Лечение гепатита С
 При появлении тревожных симптомов нужно обязательно записаться на прием к врачу. Фото: NewAfrica / Depositphotos
При появлении тревожных симптомов нужно обязательно записаться на прием к врачу. Фото: NewAfrica / Depositphotos
Для лечения вирусного гепатита С применяются противовирусные препараты прямого действия, благодаря которым выздоравливает более 90% инфицированных. Принцип действия таких лекарств основан на подавлении активности ферментов вируса, с помощью которых он размножается.
В зависимости от генотипа вируса и ряда других особенностей, каждому пациенту назначают определенную комбинацию (от 1 до 4) следующих противовирусных средств: софосбувир, даклатасвир, элбасвир, пибрентасвир, глекапревир, ледипасвир, омбитасвир, паритапревир и других. Длительность такой терапии составляет от 8 до 24 недель.
В России пока еще применяются устаревшие методики лечения, предусматривающие комбинацию противовирусных препаратов с интерферонами. Такое лечение более продолжительное и длится от 12 до 72 недель. Препараты прямого действия в нашей стране назначают в редких случаях.
Во время лечения пациенту также следует придерживаться диеты. Из рациона исключаются жареные, копченые и маринованные блюда. Нельзя употреблять тугоплавкие жиры, содержащиеся в баранине и свинине. Категорически запрещается алкоголь в любых видах.
Важно!
Лечение пациентов с алкогольной и наркотической зависимостью
Схема лечения с интерферонами противопоказана для лиц, злоупотребляющих алкоголем и принимающих наркотики. Такие пациенты изначально должны пройти курс лечения от своих зависимостей, после чего – приступить к лечению гепатита С⁸.
Пересадка печени при гепатите С
 Без своевременного лечения гепатита С пациенту потребуется пересадка печени. Фото: e.a.nekrasov / Depositphotos
Без своевременного лечения гепатита С пациенту потребуется пересадка печени. Фото: e.a.nekrasov / Depositphotos
При запущенных случаях с последней стадией цирроза единственным вариантом остается пересадка печени. Существует два варианта такой трансплантации:
- пересадка трупной донорской печени;
- пересадка части печени от живого донора (чаще близкого родственника).
Однако трансплантацию печени нельзя считать лечением гепатита С, поскольку вирус все еще циркулирует у пациента. Поэтому проводят противовирусную терапию— до или после операции. После трансплантации органа нужно пожизненно принимать иммунодепрессанты.
Лечение гепатита С при беременности
Иногда беременные женщины случайно узнают об инфекции после обследования в женской консультации. В таких случаях, как правило, врачи не предпринимают никаких экстренных мер. Беременность не прерывают, а противовирусную терапию назначают уже после родов.
Гепатит С у беременной женщины никак не влияет на репродуктивную функцию, а также не увеличивает риск врожденных аномалий у плода. Опасность представляют лишь запущенные стадии цирроза печени, при котором повышен риск мертворождения или гибели роженицы.
Виды и пути передачи
В настоящее время известно несколько разновидностей вирусов гепатита. Рассмотрим самые распространенные из них.
Вирус гепатита А
Этот вирус вызывает острый вирусный гепатит А, который также известен, как болезнь Боткина. Чаще всего вирус гепатита А попадает в организм с грязными руками, зараженной пищей, водой или предметами обихода, которые содержат вирусные частицы.
Источниками инфекции являются больные с безжелтушными формами болезни. Инкубационный период для вирусного гепатита А составляет от 7 до 50 дней. Все это время вирус может выделяться с калом и мочой больного.
Вирус гепатита В
Вирус гепатита В вызывает острые и хронические воспаления печени. Примерно у 20% больных, перенесших гепатит В, развивается хронический гепатит. Отметим, что носитель этого вируса не всегда болеет гепатитом, но способен заражать других людей.
Важно!
Гепатит В НЕ ПЕРЕДАЕТСЯ при кашле, чихании, поцелуях, объятиях, через общую посуду, воду, продукты питания, укусы насекомых.
Основные пути передачи вируса гепатита В:
- через кровь — при переливании, использовании нестерильных косметологических или хирургических инструментов (например, в стоматологии), а также инструментов в салонах татуажа;
- при незащищенных половых контактах;
- во время беременности или родов — от матери к ребенку.
Рисунок 3. Пути передачи вируса гепатита В. Изображение: ann131313 / Depositphotos
Вирус гепатита С
До 1989 года вирус гепатита С называли «ни А, ни В». Затем его идентифицировали и отнесли к отдельному виду заболевания (вирусный гепатит С).
Примерно в 15-20% случаев вирусный гепатит С проходит самостоятельно. Иммунная система с ним справляется. У 80-85% людей болезнь переходит в хроническую стадию. В подавляющем большинстве случаев это почти бессимптомное течение на протяжении нескольких лет (иногда десятков лет). В этом самая большая опасность вируса гепатита С, поскольку нередко пациенты обращаются к врачу с уже серьезными последствиями — циррозом и раком печени.
Важно!
Гепатит С НЕ ПЕРЕДАЕТСЯ через рукопожатия, поцелуи, кашель, чихание, общую посуду, грудное вскармливание (если у младенца нет ранки или трещины в ротовой полости).
Основными путями передачи для вируса гепатита С являются:
- переливание инфицированной крови или ее компонентов;
- непосредственный контакт с инфицированной кровью (в том числе, и при хирургических операциях, косметологических процедурах, пирсинге и татуаже);
- инъекции наркотиков при использовании общих шприцев (наркоманы — основная уязвимая группа людей);
- незащищенные половые контакты (вероятность передачи — до 3%);
- передача вируса от матери к ребенку во время беременности и родов (вероятность передачи — до 10%).
Вирус гепатита дельта (D)
Уникальной особенностью вируса гепатита D является тот факт, что им инфицируются только при наличии гепатита В. При этом заражение может происходить одновременно (коинфекция), либо вирус гепатита D со временем накладывается уже на имеющийся хронический гепатит В.
Пути передачи для вируса гепатита D такие же, как и для гепатита В и С. Опасность гепатита D в том, что при инфицировании двумя вирусами гепатита существенно увеличивается вероятность развития цирроза и рака печени.
Вирус гепатита Е
Вирус гепатита Е, подобно гепатиту А, вызывает острое воспаление печени. Инфекционный агент передается как через зараженную пищу и воду, так и через кровь. Чаще всего инфицирование происходит вследствие употребления зараженной воды (куда могли попасть кал и/или моча больного).
Другие вирусы гепатита
К ним относятся вирус гепатита F, который передается только при переливании крови; вирус гепатита G, передающийся при половых контактах и через кровь, а также другие, пока еще малоизученные виды.
Гепатиты, вызванные другими вирусами
Клетки печени поражаются не только при инфицировании вирусами гепатита. Это может быть вирус желтой лихорадки, герпеса, цитомегаловирус и другие. Существуют даже такие понятия, как герпетический и цитомегаловирусный гепатиты.
Предоставление услуг
До недавнего времени тестирование и лечение гепатита С во многих странах основывались на моделях оказания специализированной помощи (обычно под руководством гепатолога или гастроэнтеролога) в стационарных условиях для проведения комплексной терапии. Использование схем краткосрочного перорального лечения ВГС с помощью пангенотипных ПППД при небольших побочных эффектах или их отсутствии в настоящее время требует минимальных знаний, опыта и мониторинга. ВОЗ рекомендует, чтобы тестирование, оказание помощи и лечение лиц с хроническим гепатитом С обеспечивались квалифицированными врачами и медсестрами, не являющимися специалистами в этой области.
В настоящее время тестирование, оказание помощи и лечение могут также осуществляться на безопасной основе в рамках учреждений первичной медико-санитарной помощи, служб снижения вреда и в условиях тюрем, что обеспечивает большую доступность и удобство для пациентов.
Причины и пути заражения
 Основной путь заражения – парентеральный: инфицирование происходит в обход пищеварительного тракта. Наиболее опасный фактор передачи – кровь зараженного человека. Вирус попадает в организм происходит через шприцы, открытые раны на коже и слизистой.
Основной путь заражения – парентеральный: инфицирование происходит в обход пищеварительного тракта. Наиболее опасный фактор передачи – кровь зараженного человека. Вирус попадает в организм происходит через шприцы, открытые раны на коже и слизистой.
Ранее заразиться вирусом можно было в больницах посредством переливания крови или нестерильные медицинские инструменты. Сегодня такой путь заражения становится всё менее вероятным: донорская кровь всегда тестируется на гепатит, а в лечебных учреждениях повышен уровень санитарии. Тем не менее, периодически наблюдаются случаи заражения вирусом в больницах – в стоматологических кабинетах, в частных клиниках, занимающихся акупунктурой и другими инвазивными методиками терапии. Заразиться вирусом можно во время пирсинга, нанесения татуировок, во время оказания парикмахерских услуг.
Основной источник инфекции – люди с активным гепатитом С и латентные носители вируса. Половой путь не является преобладающим. Самый распространенный способ – использование одного шприца разными людьми (больным и здоровым) для внутривенных инъекций. Встречаются варианты внутриутробного заражения ребенка от матери (если мать более гепатитом на последнем триместре). С молоком данное заболевание не передаётся. В 25-40% клинических случаев выявить причину заболевания и путь заражения не удаётся.
Патология относится к числу опасных для жизни, но если у вас обнаружили гепатит С, не стоит паниковать. Если точно следовать врачебным рекомендациям, касающимся терапии и изменения образа жизни, шансы на выздоровление повышаются. Сам по себе вирус гепатита HVC не означает обязательного перехода болезни в необратимую стадию. И тем более гепатит C не переходит в ВИЧ, как считают некоторые несведущие люди. Однако возможна обратная ситуация – при наличии ВИЧ вероятность заразиться любыми формами гепатита значительно повышается.
Как долго может продолжаться терапия?
Выбор схемы и продолжительность курса лечения зависит от течения и стадии гепатита С, что устанавливает врач. Лечение комбинацией интерферона и рибавирина может длиться 12 месяцев.
При этом в отличие от многих других инфекционных заболеваний, при хроническом гепатите С нет единого стандарта лечения, рекомендовано индивидуальное планирование в особых случаях
Предусмотрены сложные протоколы лечения, принимающие во внимание генотип вируса, состояние печени (показатели ее функции и изменения ее ткани при биопсии), вирусную нагрузку
Дозы препаратов и схема их назначения могут изменяться, и зависят также от разновидностей препаратов (например, разных форм интерферона).
Лечение вирусного гепатита
Лечение вирусных гепатитов зависит как от типа вируса, так и течения заболевания. Коротко рассмотрим основные принципы терапии при тех или иных вирусных гепатитах.
Гепатит А
Гепатит А (болезнь Боткина) всегда протекает в острой форме и никогда не переходит в хроническую. В большинстве случаев больному не требуется специального лечения, поскольку организм с инфекцией справляется самостоятельно.
Прогнозы при гепатите А благоприятные. Функции печени восстанавливаются полностью. При этом несколько месяцев рекомендуется придерживаться диеты №5 по Певзнеру.
Гепатит В
Как и в случае с гепатитом А, острые формы гепатита В, как правило, не требуют специального лечения³. Ситуация существенно осложняется, если гепатит В переходит в хроническую форму. На сегодняшний день эффективного лечения хронического гепатита В не существует. Болезнь можно (и нужно) только контролировать при помощи противовирусных препаратов прямого действия и интерферонов. Такое лечение снижает риск развития таких осложнений гепатита, как цирроз и рак печени.
Гепатит С
До 2011 года хронический гепатит С во всем мире лечили рибавирином и интерферонами. Такое лечение занимает от 3-х месяцев до 1,5 лет, а его эффективность составляет около 70-75%.
С появлением противовирусных препаратов прямого действия схема лечения гепатита С изменилась. Сегодня в развитых странах мира лечение гепатита С проводят без интерферона, используя только противовирусные препараты прямого действия. К таким относятся софосбувир, даклатасвир, ледипасвир и другие.
В России лечение все еще проводят комбинацией интерферонов с рибавирином.
Гепатит E
Тактика лечения при гепатите Е аналогична таковой при гепатите А. При этом следует учитывать, что гепатит Е намного чаще приводит к осложнениям. Поэтому при тяжелом течении гепатита Е рекомендуют применять рибавирин⁴. Вероятность осложнений особенно высока у беременных женщин, поэтому они обязательно подлежат госпитализации. Стоит учитывать, что рибавирин обладает тератогенным действием (отрицательно сказывается на состоянии плода). По этой причине беременным женщинам его не назначают.
 Рисунок 5. Вирус гепатита, попадая в организм, поражает печень человека. Изображения: Freepik и PHIL CDC
Рисунок 5. Вирус гепатита, попадая в организм, поражает печень человека. Изображения: Freepik и PHIL CDC
Диагностика вирусного гепатита
Подтвердить или опровергнуть наличие вируса гепатита С, а также понять, как его следует лечить, можно при помощи стационарных диагностических методов.
К ним относятся:
- иммуноферментный анализ;
- исследование на иммуноглобулины;
- методика ПЦР;
- биопсия, эластометрия, УЗИ печени;
- анализы крови: общий, биохимический, на свёртываемость.
Серологический метод (ИФА)
Первичная методика для обнаружения гепатита С, также известна как иммуноферментный анализ. Способ определяет наличие антител к вирусу гепатита С, по обыкновению появляющихся спустя 2-5 месяцев после инфицирования.
Антитела сохраняются в организме на долгие годы, в некоторых случаях – на всю жизнь. При повторном заражении метод может демонстрировать ложноположительный результат, поэтому обязательно дополняется другими исследованиями.
Тест на иммуноглобулины
Исследование помогает обнаружить антитела класса М, появляющиеся в плазме через 1 месяц после инфицирование вирусом гепатита С. Количество антител зависит от стадии заболевания: при остром гепатите они выделяются в большом количестве, при хронической форме число постепенно уменьшается.
Метод полимеразной цепной реакции
Методика ПЦР даёт возможность выявить вирус гепатита на ранней стадии болезни: уже через 3-4 дня после заражения. Исследование вычисляет присутствие в организме РНК гепатита, позволяет узнать генотип вируса и его концентрацию в крови пациента.
Несмотря на эффективность метода, он может демонстрировать ложноположительный результат у следующих групп пациентов:
- при беременности;
- при системных заболеваниях крови;
- при вирусных болезнях различной этиологии;
- при доброкачественных и злокачественных новообразованиях;
- при гормональных и аутоиммунных патологиях.
Чтобы исключить ошибку, тестирование проводится повторно через 2-3 недели.
Обследование печени
Для обследования состояния печени при гепатите С используются 3 основных метода:
- Биопсия. Демонстрирует активность и распространённость вируса в клетках органа. Для исследования у пациента под наркозом забирается микрочастица печени, которая изучается в лабораторных условиях.
- Эластометрия. Позволяет обнаружить изменения в печени на клеточном уровне при помощи специального прибора – фиброскана. Демонстрирует полную и развёрнутую картину состояния органа и его текущей структуры.
- УЗИ печени. Применяется для обнаружения поверхностных изменений: выявляет увеличение размеров, изменение краёв органа, определяет отдельные заражённые участки.
Способы обследования печени могут использоваться как по одному, так и вместе.
Вспомогательные анализы крови
Среди вспомогательных анализов крови, способствующих выявлению гепатита, выделяют:
- Общий анализ крови: понижение уровня тромбоцитов и увеличение числа лейкоцитов сигнализируют о воспалительном процессе в печени.
- Биохимический анализ: изменение уровня ферментов АЛТ, АСТ и ГГТ, увеличение билирубина и появление в крови ЩФ сообщает о патологических процессах в печени.
- Коагуллограмма: снижение свёртываемости крови говорит об уменьшении в крови белка протромбина, вырабатываемого в печени.
Также может забираться анализ крови на генотип, если исследование ПЦР не проводилось или не продемонстрировало точный генотип.
Гепатит С – опасная болезнь с длительным инкубационным периодом. Это заболевание можно диагностировать в домашних условиях, но для уточнения результатов и назначения лечения необходимо обратиться к врачу-гепатологу.
Лечение гепатита С
Врач подробно разбирает и разъясняет пациенту все детали его клинической ситуации и рекомендует наиболее подходящие в его случае методы лечения и препараты. В ходе лечения проводится контроль состояния больного, эффективности терапии и коррекция плана лечения. Наблюдение пациента гепатологом продолжается полгода после окончания лечения.
Современная фармакотерапия
Благодаря современным фармакологическим препаратам (Пегилированные интерфероны, Викейра Пак, Даклинза,Сунвепра, Совриад и др.), а также индивидуальному подходу вероятность выздоровления у пациентов Клинического госпиталя на Яузе составляет от 90 до 100% случаев. В зависимости от состояния здоровья, а также от возможностей и пожеланий самого клиента ему может быть назначено лечение препаратами интерферона и рибавирина (курс — 48 недель) или противовирусными препаратами последнего поколения прямого действия (курс — 12 недель).
Диета
Нельзя забывать и о диетотерапии, которая позволяет печени «не отвлекаться» на детоксикацию организма и переваривание пищи, тем самым ускоряя выздоровление, улучшая самочувствие больного. Режим питания, а также перечень рекомендуемых блюд подбирается нашим доктором индивидуально для каждого пациента с учетом функциональной активности пораженного органа.
Экстракорпоральная гемокоррекция (ЭГ)
Если в списке сопутствующих недугов есть аутоиммунные патологии или определен 1 генотип вируса гепатита С (один из самых агрессивных штаммов), наши специалисты рекомендуют дополнять общепринятую схему лечения процедурами экстракорпоральной гемокоррекции.
Известно, что чем выше количество вирусов в крови, тем ниже эффективность лечения гепатита. Методы экстракорпоральной гемокоррекции — криоферез и каскадная фильтрация плазмы (КФП) позволяют уменьшить количество циркулирующего в крови вируса (вирусную нагрузку) и существенно сократить длительность лечения и терапевтические дозы лекарств, снижая выраженность побочных действий при лечении препаратами рибавирина и интерферона. Также ЭГ позволяет избежать аутоиммунных осложнений, проводить лечение при их наличии.
Программа «Лечение гепатита С»
Каждый пациент может стать участником 9-месячной программы «Лечение гепатита С», разработанной специалистами Клинического госпиталя на Яузе и включающей в себя весь комплекс диагностических мероприятий при HCV, создание плана лечения и его коррекции, контроль эффективности терапии и состояния здоровья пациента после выздоровления (в течение 6 мес.).
Начните свой путь к здоровью прямо сейчас — запишитесь на консультацию к гепатологу Клинического госпиталя на Яузе!
Цены на услуги Вы можете посмотреть в прайсе или уточнить по телефону, указанному на сайте.
Диагностика гепатита C
Если вам кажется, что вы могли заразиться гепатитом C, лучше сделать анализ. Отрицательный результат развеет сомнения и успокоит, а при положительном — можно сразу начать лечение.
Вы можете сдать анализы на гепатит С бесплатно, по полису ОМС. Для этого обратитесь к терапевту или инфекционисту в территориальной поликлинике. Врач выдаст вам направление на анализы, которые вы сможете сдать в самой поликлинике или диагностическом центре.
Сдать анализы на гепатит платно, без направления можно во многих территориальных поликлиниках в отделении платных услуг, а также в специализированных медицинских лабораториях.
Анализ на гепатит C рекомендуется делать следующим группам людей:
- употребляющим или пробовавшим ранее инъекционные наркотики;
- людям, которые перенесли пересадку органов в странах, в где распространен гепатит C;
- дети, рожденные от инфицированной гепатитом С матери;
- люди, случайно вступившие в контакт с вирусом (укол иглой или контакт с кровью), например, медицинские работники;
- люди, которым была сделана татуировка или пирсинг нестерильным инструментом;
- половые партнеры людей с гепатитом C;
- люди, которые жили или лечились в регионах, где распространен гепатит C — например, в Северной Африке, на Ближнем Востоке, в Центральной и Восточной Азии.
Кроме того, сдавать кровь на гепатит положено во время беременности и при устройстве на некоторые виды работы (например, для оформления медицинской книжки). Анализ на гепатиты при устройстве на работу всегда сдается платно.
Анализ на гепатит C
Существуют два анализа крови для диагностики гепатита C:
- анализ на антитела;
- анализ ПЦР.
Анализ на антитела к вирусу гепатита С. В ходе данного анализа вирус гепатита C определяется по наличию в крови соответствующих антител.
Антитела — это белки, которые производятся иммунной системой для борьбы с вирусами. Антитела к гепатиту С вырабатываются не сразу, поэтому первые несколько месяцев после заражения анализ может давать ложноотрицательный результат.
Если результат анализа на антитела был отрицательным, но у вас есть симптомы гепатита C или вы контактировали с вирусом, врач может порекомендовать вам сделать повторный анализ. Положительный результат (наличие антител) означает заражение гепатитом C, в том числе и в прошлом, и с тех пор в организме уже могло не остаться вирусов.
Единственный способ убедиться, что вы в настоящее время не заражены — провести второй анализ крови, который называется анализ ПЦР.
ПЦР диагностика (методом полимеразной цепной реакции) основана на обнаружении генетического материала (молекул РНК) размножающихся вирусов в организме. ПЦР диагностика может выявить вирусы в организме спустя 1–2 недели от момента заражения.
Обычно ПЦР назначается при положительном результате анализа на антитела к гепатиту. В норме анализ должен быть отрицательным. Положительный он может быть при инфицировании гепатитом С.
Биохимический анализ крови — это анализ крови из вены натощак. В крови определяются печеночные пробы — показатели, которые характеризуют работоспособность печени, интенсивность воспалительного процесса, уровень повреждения печеночных клеток, а также состояние поджелудочной железы и желчного пузыря.
УЗИ печени
Ультразвуковое исследование (УЗИ) печени и других органов брюшной полости позволяет оценить размеры и структуру печени, желчного пузыря, селезенки, поджелудочной железы. С помощью УЗИ можно судить о количестве рубцовой ткани в печени и размерах селезеночной вены — показатели фиброза и цирроза печени.
Эластография (эластометрия, фиброскан)
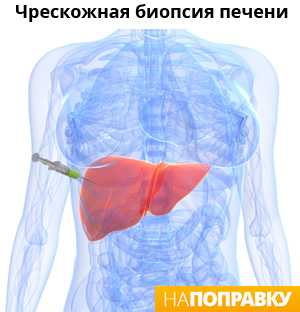
Для больных хроническим гепатитом С уровень фиброза в печени определяют с помощью Фиброскана — это аппарат, который измеряет эластичность печеночной ткани с помощью ультразвуковых волн. Исследование называется эластография (эластометрия), а проводится на аппаратах Фиброскан.
Результаты эластографии оцениваются с помощью 5-ти ступеней: от F0 до F4. Нулевая стадия — полное отсутствие фиброза в печени (нет рубцовой ткани), четвертая — цирроз печени.
Эластография — новый метод диагностики, который может заменить инвазивное исследование — биопсию печени.
Источники
- Вирусные гепатиты в Российской Федерации. Аналитический обзор. 9 выпуск. Под ред. А.Б. Жебруна, В.И. Покровского. СПб.: ФБУН НИИЭМ имени Пастера, 2013. – 190 с.
- О состоянии санитарно-эпидемиологического благополучия населения в Российской Федерации в 2015 году: Государственный доклад. М.: Федеральная служба по надзору в сфере защиты прав потребителей и благополучия человека, 2016. – 200 с.
- Гепатит C. Всемирная организация здравоохранения. Информационный бюллетень № 164, Июль 2013 г.
- Nelson PK, Mathers BM, Cowie B, Hagan H, Des Jarlais D, Horyniak D, Degenhardt L. Global epidemiology of hepatitis B and hepatitis C in people who inject drugs: results of systematic reviews. Lancet. 2011 Aug 13;378(9791):571-83.
- Yu CI, Chiang BL. A new insight into hepatitis C vaccine development. J Biomed Biotechnol. 2010;2010:548280.
- Жданов К.В., Лобзин Ю. В., Гусев Д.А., Козлов К.В. Вирусные гепатиты. СПб.: Фолиант, 2011. – 304 с.
- Liang TJ, Ghany MG. Current and future therapies for hepatitis C virus infection. N Engl J Med. 2013 May 16;368(20):1907-17.
- Ивашкин В.Т., Маевская М.В., Морозова М.А. и др. Современные схемы лечения больных хроническим гепатитом С. Российский журнал гастроэнтерологии, гепатологии, колопроктологии. 2012;1:С.46 – 54.
Общая информация
Опасность данного заболевания – в отсутствии характерных признаков. Гепатит С часто маскируется под другие заболевания (менее опасные), за что и получил прозвище «ласковый убийца»
Распространенность во всем мире достигает 2%; количество весьма внушительное, если принять во внимание опасность данной болезни. Кроме того, гепатит С часто вызывает рецидивы
Врачи отмечают ежегодное увеличение случаев выявления данной патологии среди населения. Данную тенденцию связывают с повсеместным ростом наркомании: согласно статистическим данным, 40% всех случаев инфицирования происходит через нестерильные шприцы.
Радикальная терапия гепатита С только одна – трансплантация донорской печени. Стандарт лечения, принятый в большинстве стран мира, – противовирусная терапия препаратами интерферона альфа. Параллельно проводится симптоматическое противовоспалительное лечение.
Цели комплексной терапии при гепатите С:
- Не допустить печеночной недостаточности или цирроза – необратимого перерождения здоровых тканей печени;
- Устранить из организма вирус-возбудитель;
- Снизить симптоматику, если она присутствует.
Гепатит С весьма опасен и имеет высокий уровень смертности. Донорские органы, к сожалению, ещё не научились выращивать вне организма человека, а грамотная противовирусная терапия далеко не всегда проводится своевременно. Ежегодно в мире от гепатита С погибает 500 000 человек. Повреждение печени сопровождается дисфункциями других систем и органов. Однако бывает и так, что благодаря иммунной реакции повреждения печени не происходит и инфицирование прекращается само собой.
Это отчасти объясняется невыраженной симптоматикой, а также низким уровнем медицинской осведомленности среди основного контингента пациентов – молодых людей. Следить за своим здоровьем у молодых наркоманов не принято: обращение в больницу часто происходит на необратимой стадии заболевания. На этой стадии недуг уже неизлечим.
Передача инфекции
Вирус гепатита С относится к гемотрансмиссивным вирусам. Наиболее распространенными путями передачи являются:
- повторное использование или недостаточная стерилизация медицинского оборудования, в частности шприцев и игл, в учреждениях здравоохранения;
- переливание не прошедших скрининг крови и продуктов крови; и
- совместное использование инъекционного инструмента при употреблении инъекционных наркотиков.
ВГС также может передаваться от инфицированной матери ребенку, а также при половых сношениях, сопровождающихся контактом с кровью (например, у лиц с множеством половых партнеров или мужчин, вступающих в половые связи с мужчинами). Однако эти механизмы передачи инфекции являются менее распространенными.
Гепатит С не передается через грудное молоко, пищевые продукты, воду или при бытовых контактах, например объятиях, поцелуях или совместном приеме пищи и напитков с инфицированным лицом.






























