Причины синдрома Рейно

Причина первичного феномена Рейно до сих пор не установлена. Когда холодно, ваше тело изо всех сил старается сохранить тепло; следовательно, области, наиболее удаленные от сердца, такие как конечности, получат меньший приток крови. Это осуществляется за счет вазомоторной реакции, которая сужает сеть артериол, несущих кровь к этим местам.
При болезни Рейно эта обычно нормальная реакция отсутствует — артериолы сокращаются быстрее и больше, чем ожидалось, что приводит к онемению и изменению цвета (на белый или синий) пальцев рук и ног. Один приступ может длиться около 15 минут; его заключительная фаза характеризуется ощущением покалывания и другим изменением цвета — на этот раз красным — перед возвращением к норме. Не было обнаружено связи между какими-то определенными генами, контролирующими эту реакцию и болезнью Рейно.
Что вызывает вторичный синдром Рейно?
Синдром Рейно похож с патофизиологической точки зрения на болезнь Рейно, но он вызван определенными состояниями, такими как:
- Болезни соединительной ткани – больные склеродермией часто страдают болезнью Рейно. Волчанка, ревматоидный артрит и синдром Шегрена также делают его более вероятным;
- Заболевания артерий, в том числе атеросклероз (скопление бляшек в коронарных артериях); болезнь Бюргера, вызывающая воспаление сосудов рук и ног; первичная легочная гипертензия (высокое кровяное давление, поражающее кровеносные сосуды в легких).
- Синдром запястного канала – сдавление срединного нерва может вызвать онемение, боль и повышенную чувствительность к холоду в руках;
- Повторяющиеся движения или вибрации — игра на фортепиано или использование отбойного молотка.
- Курение, сужающее сосуды;
- Травма — сюда входят травмы рук или ног в результате переломов, операций или обморожения;
- Некоторые лекарства, такие как препараты для лечения высокого кровяного давления (бета-блокаторы, лекарства от мигрени с эрготамином или суматриптаном, лекарства от СДВГ, некоторые виды химиотерапии, лекарства от простуды).
Является ли синдром Рейно аутоиммунным?
Хотя большинство случаев вторичного синдрома Рейно связано с аутоиммунными заболеваниями, такими как ревматоидный артрит и волчанка, не было доказано, что болезнь Рейно является аутоиммунным заболеванием.
Сопутствующие заболевания у больных с синдромом Рейно
Некоторые из аутоиммунных заболеваний или заболеваний соединительной ткани, связанных с синдромом Рейно:
- Волчанка (системная красная волчанка);
- Склеродермия;
- CREST-синдром (форма склеродермии);
- Болезнь Бюргера;
- Синдром Шегрена;
- Ревматоидный артрит;
- Окклюзионное сосудистое заболевание, такое как атеросклероз;
- Полимиозит;
- Заболевания крови, такие как криоглобулинемия;
- Заболевания щитовидной железы;
- Легочная гипертония.
Как диагностируют болезнь Рейно
Диагноз устанавливается на основании истории болезни, медицинского осмотра и дополнительных анализов. Выявление клинических проявлений заболеваний, при которых присутствует феномен Рейно, позволяет поставить диагноз синдрома Рейно.
Установление диагноза очень важно для людей с высоким риском развития синдрома Рейно. К ним относятся люди, у которых был феномен Рейно до 30 лет, и все, у кого были трофические изменения (изъязвление, некроз) кончиков пальцев, и те, кто имел системные заболевания соединительной ткани
Сначала врач проводит капилляроскопическое исследование, то есть с помощью микроскопа осматривает мелкие капиллярные сосуды, расположенные на границе кожи и ногтевой пластинки. Изучаются количество, форма сосудов и наличие кровотока.
Чтобы тест дал точный результат, к приему нужно подготовиться: снять лак для ногтей и не делать маникюр в течение как минимум одной недели. В этот период удаляются так называемые «кутикулы» с ногтей.
Исходя из истории болезни, наличия симптомов других заболеваний (таких как тугоподвижность суставов, повышение температуры тела, боли в спине и др.) и результатов капилляроскопического обследования, врач определяет необходимость дальнейшего обследования. Если есть тревожные симптомы или изображение, видимое в микроскопе, не соответствует нормам, доктор продолжит диагностику, ища болезни, которые могут вызвать явление Рейно.
- Для пациентов с пароксизмальными спазмами пальцев рук и ног под влиянием эмоций или простуды врач проводит провокационный тест. Во время обследования руки или ноги пациента погружают на несколько минут в холодную воду или помещают под струю холодной воды. На то, что это синдром Рейно указывает положительный результат теста в сочетании с симптомами.
- Кроме того, необходимы анализы крови, показывающие причину явления Рейно. Врач назначит тест на маркеры воспаления (CRP, OB) и наличие аутоиммунного индикатора — антиядерного антитела (ANA). Также показан контроль уровня гормонов щитовидной железы.
При наличии отклонений, которые указывают на заболевание, которое может быть причиной феномена Рейно, врач будет продолжать диагностику, пока не будет поставлен окончательный диагноз. Если диагноз не показывает четкую причину симптома, врач определит диагноз исходной формы феномена Рейно, то есть той, которая не основана на других заболеваниях и которая может быть обусловлена врожденной тенденцией к чрезмерной сосудистой реакции на холод.
Болезнь Рейно — функциональные нарушения кровотока в сосуде
Под функциональными нарушениями кровотока понимают чисто физические затруднения, обусловленные либо сужением сосуда, либо его необычным расширением. Органические изменения в структуре сосуда при этом не выявляются (при наличии таких изменений диагностируется иная патология).
Наиболее распространенный случай функционального нарушения кровообращения – так называемая болезнь Рейно. Спазм сосуда следует отличать от вазоконстрикции (реактивное стягивание внутреннего просвета сосуда) – хотя это, конечно, родственные понятия.
Вазоконстрикция – явление функциональное. Оно означает ответное сужение внутреннего просвета под воздействием определенных эндогенных и экзогенных факторов, вызывающих сокращение гладких мышц. Напряжением гладких мышц стягивается внутренний просвет сосуда – это происходит, например, при саморегуляции артериального давления в случае его резкого падения. Сужение стенок сосуда позволяет поднимать давление крови до нормальных значений. Особо важна такая реакция при внезапной кровопотере. Вазоконстрикция компенсирует кровопотерю (до 25 процентов нормального объема) без развития артериальной гипотензии.
Спазм сосуда (вазоспазм) – это «чрезмерный», затянувшийся ответ на сигналы, призывающие к вазоконстрикции. Повод для такой реакции сосудов уже исчерпан – а гладкая мускулатура остается напряженной, сосуды остаются суженными.
Конечно, вазоспастические проявления носят более сложный характер, чем «затянувшаяся» реакция на сигналы к вазоконстрикции. Патологические причины (нарушения обмена веществ или гормонального фона, нервные расстройства и т.п.) могут обусловливать постоянное спазматическое сужение сосудов – что, разумеется, не имеет отношения к одномоментным вазоконстрикционным сигналам сосудистой саморегуляции.
Причины и симптомы васкулитов
Васкулит – это воспаление кровеносных сосудов (артерий и вен), приводящее к их сужению или разрушению. В результате заболевания в пострадавших сосудах прекращается кровоток, а значит, кровь не поступает по назначению. Обескровленные ткани могут пострадать или погибнуть (участок кожи, мышцы, головного или спинного мозга, легких, внутренних органов, головка бедра и др.).
Первичный васкулит (системный васкулит) – самостоятельное заболевание. Для него характерна генетическая предрасположенность. Вторичный васкулит – следствие какого-либо заболевания, такого, как: ревматоидный артрит, системная красная волчанка, болезнь Шегрена, дерматомиозит и полимиозит, ревматизм, туберкулез, гепатит, злокачественные опухоли, ВИЧ-инфекция и др.
Симптомы васкулита:
- нарушение кровообращения в различных артериях: тромбоэмболии, инфаркты,
- кровоизлияния, т.е. появление «синяков», сосудистых звездочек и сеточек на коже (геморрагический васкулит).
Нарушения кровообращения по типу закупорки или кровоизлияния могут произойти на коже (язвы), в веществе головного и спинного мозга (инсульт), сетчатке или роговице глаза, в легких, мышцах, костях (асептический некроз), в почках и других тканях.
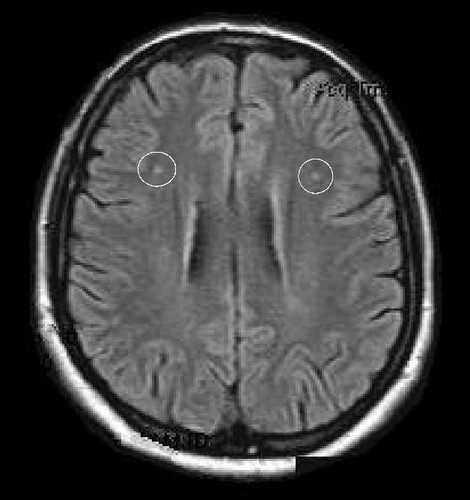 МР-томограмма головного мозга при васкулите. Кругами обведены два симметричных точечных инфаркта мозга.
МР-томограмма головного мозга при васкулите. Кругами обведены два симметричных точечных инфаркта мозга.
Болезнь Рейно и синдром Рейно – сужение сосудов кистей и стоп. Могут пострадать только кисти или только стопы. Конечности становятся холодными на ощупь, быстро замерзают, изменяют цвет. В запущенных стадиях может произойти гибель тканей пальцев по типу гангрены.
Основные причины болезни и синдрома Рейно – повреждение стенок кровеносных сосудов иммунными факторами (агрессия иммунитета к собственным тканям организма), вирусами или токсинами.
Симптомы:
- 1 стадия болезни / синдрома Рейно. Могут пострадать только кисти или только стопы. Конечности становятся холодными на ощупь, быстро замерзают, изменяют цвет (багровый, фиолетовый, белый, мраморный), могут быть боли, шелушение. Боль и изменение цвета появляются при температурном перепаде: на улице, при мытье рук в холодной воде и т.п.
- 2 стадия болезни / синдрома Рейно. Боли становятся продолжительными, изменение цвета сохраняется длительное время после холодовой провокации, скованность движений на холоде, незаживающие трещины и ранки на коже, шелушение кистей и стоп.
- 3 стадия болезни / синдрома Рейно. Появляется отечность пальцев, возможны гнойнички, в тяжелых случаях может произойти гибель тканей пальцев по типу гангрены.
Приглашаем Вас для лечения васкулита, геморрагического васкулита, боезни Рейно, синдрома Рейно в нашу клинику.
Лечение синдрома Рейно
Эффективное лечение синдрома Рейно зависит от того, насколько возможно устранить те факторы, которые провоцируют проявление данного синдрома, а также обеспечить воздействие на механизмы, провоцирующие нарушения в функционировании сосудов.
Лечащий врач обязательно посоветует больному в первую очередь не допускать переохлаждения организма, бросить курить, не контактировать с разнообразными химическими веществами, а также предупредить иные факторы, провоцирующие проявление спазма сосудов. В некоторых случаях достаточно кардинально изменить некоторые условия работы либо переехать в местность, где климат более теплый, и синдром Рейно исчезает самостоятельно.
В других случаях лечение синдрома Рейно предусматривает применение медикаментозной терапии в виде приема препаратов, имеющих сосудорасширяющие воздействие. В данном случае эффективное воздействие оказывают препараты — антагонисты кальция. Чаще всего больным назначается прием Нифедипина, Коринфара, Кордафена. Кроме того, применяются в процессе терапии и другие блокаторы входа кальция: дилтиазем, верапамил, никардипин.
Если у пациента имеет место прогрессирующий синдром Рейно, то в таком случае целесообразно лечение Вазапростаном. Этот препарат вводят капельно внутривенно, курс составляет от 10 до 20 вливаний. Уже после третьего вливания препарат начинает воздействовать на состояние больного, однако максимально его эффективность заметна после прохождения полного курса лечения препаратом. Частота приступов, их интенсивность и длительность заметно снижается. Воздействие препарата сохраняется, как правило, на протяжении от 4 до 6 месяцев, поэтому курс его приема целесообразно повторять дважды в год.
Также в процессе комплексной терапии данного заболевания применяются ингибиторы ангиотензинпревращающего фермента, а именно препарат каптоприл. Прием этого препарата назначается на длительный период – от полугода до года. Дозы, в которых больной принимает препарат, определяются в индивидуальном порядке лечащим врачом. Также при лечении синдрома Рейно применяется кетансерин, который преимущественно назначается больным пожилого возраста.
Кроме указанных препаратов при лечении синдрома Рейно применяются лекарственные средства, которые улучшают общие свойства крови, снижая ее вязкость. Это пентоксифиллин, Дипиридамол и другие препараты.
Подход к терапии этого недуга должен быть обязательно комплексным. Каждому больному необходимо осознать, что лечение синдрома Рейно может длиться несколько лет, и при этом обязательно применение лекарственных средств, относящихся к разным группам.
В процессе комплексной терапии также применяется местное лечение путем аппликаций 50-70% раствора Диметилсульфоксида на области, которые поражаются болезнью при приступах. Такие апликации эффективны в качестве дополнения к лечению препаратами с сосудистым и противовоспалительным действием.
Лечащий врач обязательно обращает внимание на то, возникают ли в процессе лечении побочные эффекты: отеки, тошнота, головные боли, аллергия. В случае наличии подобных явлений доза препарата снижается, либо он отменяется полностью
Кроме того, при лечении синдрома Рейно успешно применяются и другие методы терапии – физиотерапия, психотерапия, тепловые процедуры, электрофорез, акупунктура, рефлексотерапия. Также при данном недуге показано проведение массажа.
Очень редко при этом заболевании целесообразно применение хирургического лечения, которое предусматривает удаление находящегося рядом с пораженными болезнью артериями нерва.
В большинстве случаев опасности синдром Рейно не представляет. Многие пациенты не беспокоятся ввиду не слишком интенсивных проявлений этого недуга. Однако следует знать, что в самых сложных случаях прогрессирование синдрома Рейно приводит к развитию гангрены и последующей ампутации пораженной конечности.
Доктора
специализация: Ревматолог
Халидова Кистеман Карпушевна
5 отзывовЗаписаться
Подобрать врача и записаться на прием
Стугерон
Циннаризин
Коринфар
Кордафен
Верапамил
Амлодипин
Нитроглицерин
Папаверин
Миноксидил
Фелодипин
Вазапростан
Аспирин
Гепарин
Дипиридамол
Трентал
Агапурин
Реополиглюкин
Лечение заболевания
Следует знать, что помимо болезни Рейно существует еще и синдром Рейно, который нужно лечить совершенно другими способами. Дело в том, что при синдроме подобные признаки вызываются какими-нибудь другими недугами. Например, их могут порождать: в первую очередь – профессиональная деятельность, связанная с переохлаждением кистей, их травматизацией, вибрацией, гормональные нарушения, затем – ревматизм, склеродермия и другие расстройства. В таком случае для начала следует заняться лечением основного заболевания. Когда оно будет ликвидировано – пройдут и признаки синдрома Рейно.
Способов полного и окончательного излечения от болезни Рейно на данный момент не выявлено. Существуют только поддерживающие методики, которых надо придерживаться на протяжении всей жизни. По этим методикам рекомендуется принимать:
- Препараты, снимающие спазмы;
- Обезболивающие средства;
- Витамины;
- Медикаменты, предназначенные для расширения сосудов;
- Использовать антимикробные мази при появлении ранок и язвочек, а также принимать вовнутрь ацетилсалициловую кислоту, как противовоспалительное средство.
В наше время лечение болезни Рейно проводится не только медикаментозными средствами. Существует множество процедур в физиотерапевтическом кабинете, которые будут очень полезны при данном недуге. К ним можно отнести электрофорез, дарсонвализацию, гальванические ванны и другие процедуры. Рекомендуются даже рентгенотерапия и ультрафиолетовое облучение. Однако все это нужно делать только по назначению врача, чтобы не нанести вреда другим внутренним органам.
Болезнь Рейно – Лечение в Израиле
Израильские врачи используют консервативные и хирургические методы лечения болезни Рейно.
- Медикаментозная терапия – проводится с применением лекарственных препаратов, оказывающих сосудорасширяющий эффект.
- Физиотерапевтическое лечение – направлено на улучшение кровообращения в зоне патологического процесса. Наиболее часто применяется лазеротерапия, гипербарическая оксигенация, радоновые, сульфгидрильные ванны.
- Хирургическое лечение – при болезни Рейно радикальным методом лечения является симпатэктомия. Эта операция направлена на «выключение» симпатических нервных волокон, которые при данном патологическом состоянии отвечают за усиленный спазм сосудов. В Израиле выполняет преимущественно эндоскопическая симпатэктомия. Такая операция является низкотравматичной и имеет минимальное количество осложнений.
Оперативное вмешательство проводится под общей анестезией. Выполняется несколько проколов в стенке грудной клетки. С помощью видеоторакоскопической аппаратуры хирург выделяет симпатический ствол и накладывает специальную клипсу на определенном его уровне. Затем эндоскопические инструменты извлекаются и на место прокола накладывается несколько швов и пациент на несколько дней остается в стационаре для контроля за основными жизненными показателями.
Болезнь Рейно легко поддается лечению на ранних стадиях, в то время как при тяжелом запушенном течении имеет массу осложнений.
Извините. Эта форма больше не принимает новые данные.
Причины появления и симптомы
Заболевание встречается у женщин в 5 раз чаще, чем у мужчин. Оно не относится к числу редких, так как диагностируется почти у 5% взрослого населения. Причиной появления болезни специалисты называют в первую очередь врожденные особенности. В некоторых случаях патология развивается из-за приобретенных изменений структур сосудов.
Провоцирующими факторами называют:
- вредные привычки, особенно алкоголизм и наркоманию;
- отравление солями тяжелых металлов;
- частые травмы пальцев;
- заболевания эндокринной системы;
- нарушения кроветворения;
- работу с холодной водой;
- болезни позвоночника;
- аутоиммунные заболевания.
Синдром Рейно характеризуется симметричность поражения. Сначала холодеют руки, затем ноги. В конечностях появляется ломота, болезненность, чувство жжения. Такие ощущения являются следствием ангиоспазма. Сужение крупных и мелких сосудов приводит к онемению, побелению, а иногда и посинению кожи на пальцах рук и ног. В запущенных случаях во время приступа немеет язык, что приводит к временной немоте. Белеть и холодеть могут уши, кончик носа, кожа над коленками.
Патология Рейно имеет одну характерную особенность – она всегда симметрична. Если боль появилась на одной руке, то через некоторое время она будет и на второй. Это утверждение касается и ног.
Приступ болезни можно разделить на три фазы:
- Спазм артерий, проявляющийся бледностью кожи, чувством холода и онемения.
- Кожа синеет, появляется и усиливается боль.
- Конечности отекают, кожа краснеет, болевые ощущения снижаются.
Трехэтапная классическая атака наблюдается всего у 15% больных. У остальных приступ ограничивается двумя фазами. Его общая продолжительность не более 20 минут. В редких случаях приступ может длиться несколько часов. Заболевание, развивающееся долгое время без врачебного вмешательства, приводит к деформации пальцев.
Для диагностики врач опрашивает пациента. Если подтверждается, что он имеет необычную чувствительность к холоду, у него часто становятся белыми или синеватыми пальцы, врач поставит диагноз “Феномен Рейно” и отправит к неврологу.
Синдром Рейно – лечение
Терапией болезни Рейно занимается невропатолог или невролог. Лечение назначается в виде комплекса мероприятий. Больному прописывают препараты для:
- обезболивания,
- расширения сосудов,
- борьбы с воспалением,
- витамины.
Необходимо устранить причину приступы. Например, сменить профессию, или повысить температуру в квартире. Большую пользу приносит физиотерапия. Используют ультрафиолет, гальванические ванны, электрофорез.
Синдром Рейно – профилактика
Чтобы болезнь не развивалась, специалисты рекомендуют тренировать сосуды с помощью контрастного душа и ванночек для рук и ног. Сначала пальцы опускают в горячую воду, затем в холодную, и повторяют несколько раз. Последней всегда должна оставаться ванночка с холодной водой. Смена температуры заставляет сосуды сжиматься и расширяться. В результате они начинают правильно реагировать на внешние воздействия.
Больные должны беречь себя – всегда носить перчатки и теплую обувь. Нужно избегать продуктов, вызывающих сужение сосудов. В первую очередь это кофе.
Болезнь Рейно не заразна, не передается по наследству, она в большинстве случаев носит врожденный, а не приобретенный характер. Патология не обязательно передастся всем потомкам, но у некоторых она может возникнуть
Таким людям нужно уделять особенное внимание профилактике: держать руки в тепле, стараться не травмировать пальцы, не нервничать, тренировать нервную систему, используя аутотренинг и другие методики воздействия на сосуды и мускулатуру. Нужно избегать вибрации
Категорически запрещено курение – эта вредная привычка отрицательно влияет на сосуды, приводит к их деформированию и способна даже вызвать гангрену пальцев.
Синдром Рейно – заболевание, которое раз возникнув, никогда не исчезнет полностью. Избавиться от него можно только хирургическим способом, но такое лечение требуется крайне редко. Физиопроцедуры, полезные привычки и предусмотрительность помогут свести количество приступов к минимуму и избежать опасных последствий.
Диагностика и дифференциальный диагноз
Первоначальной задачей является проведение дифференциального диагноза между синдромом и болезнью Рейно.
Дифференциально-диагностические критерии болезни Рейно (E. Allen и G. Brown 1932 г.):
- эпизодические приступы побледнения или выраженной ишемизации в пальцах кистей рук, стоп, выступающих частей лица, развивающихся под воздействием холода или эмоционального стресса;
- симметричность сосудистых или трофических нарушений;
- отсутствие некроза или минимальные трофические изменения кожи;
- отсутствие иных заболеваний, которые могут спровоцировать синдром Рейно;
- длительность заболевания не менее 2-х лет.
К дополнительным критериям болезни Рейно относятся:
- неизмененные капилляры ногтевого ложа;
- скорость оседания эритроцитов не превышает нормальные показатели;
- отрицательный результат при исследовании антинуклеарных антител.
Диагностические критерии синдрома Рейно:
- возникновение заболевания в возрастной группе старше 30 лет;
- приступы вазоспазма, сопровождающиеся болью;
- ассиметричные или обусловленные ишемией повреждения кожи;
- сходная клиническая симптоматика, возникающая при поражении соединительной ткани;
- выявление антинуклеарных антител в крови;
- признаки поражения микроциркуляторного русла, подтвержденные капилляроскопией ногтевого ложа.
Диагностические критерии Британской группы по изучению склеродермии:
- Достоверный синдром Рейно – неоднократные приступы двухфазного изменения цвета кожи при влиянии холода.
- Вероятный синдром – однофазное изменение цвета, которое сочетается с онемением или парестезиями при влиянии холода.
- Синдром Рейно отсутствует – изменение окраски кожи при влиянии холода не происходит.
Инструментальные методы исследования: лазерная доплеровская флоуметрия, дистанционная термография, плетизмография, цветное доплеровское ультразвуковое сканирование
Патологические состояния, при которых возможно развитие синдрома Рейно:
- заболевания сосудистой системы (облитерирующий тромбангиит и атеросклероз, ангиодисплазии, клубочковые опухоли Барре – Массона);
- коллагенозы (системная склеродермия, системная красная волчанка, ревматоидный артрит, дерматомиозит, узелковый периартериит и др.);
- изменения со стороны крови (криоглобулинемия, синдром повышенной вязкости крови);
- нейрососудистые нарушения при заболеваниях, сопровождающихся компрессионным синдромом (дополнительное шейное ребро, скаленус-синдром, костно-клавикулярный синдром, синдром малой грудной мышцы, гиперабдукционный синдром);
- некоторые заболевания позвоночника, костно-мышечного аппарата (деформирующий спондилез, остеохондроз, сколиоз, кифоз, болезнь Бехтерева, остеохондропатии и др.);
- заболевания нервной системы (сирингомиелия, рассеянный склероз, полиомиелит, радикулярный синдром, вибрационная болезнь и др.);
- в исключительных случаях синдром Рейно может возникать при первичной легочной гипертензии, гипотиреозе, билиарном циррозе печени);
- отравления и повышенная восприимчивость к фармсредствам (соли тяжелых металлов, эрготамин, цитостатики, гормональные противозачаточные средства, β-адреноблокаторы, интерферон-α).
Профилактика
Можно порекомендовать сменить профессию и климатический пояс проживания. Но вряд ли это доступно каждому. Реальными же и действенными поступками однозначно станут:
- отказ от курения (снижается риск закупорки сосудов),
- рациональное и сбалансированное питание (необходимые витамины и микроэлементы),
- полноценный отдых (для ликвидации последствий стрессов),
- физическая активность (умеренная кардионагрузка).
И не забывайте о консультациях с лечащим врачом. Профилактический курс, направленный на улучшение микроциркуляции крови, должен проводиться периодически при достижении определенного возраста (критическим рубежом у мужчин и женщин медики считают 40 лет). Все это в целом позволит если не полностью избежать заболевания, то значительно уменьшить степень его проявления.
Симптомы синдрома Рейно
Синдром Рейно проявляется в виде приступов, при которых возникает спазм сосудов кожи. Наиболее часто данный синдром проявляется на пальцах ног и рук, в боле редких случаях – на мочках ушей, носу, губах, языке. Очень часто люди, которые страдают от этого заболевания, не понимают, что у них возникают симптомы синдрома Рейно, полагая, что подобная реакция является только реакцией организма на воздействие холода. В процессе приступа постепенно меняется цвет кожи: изначально она становится белой, позже синеет, а после приступа наблюдается ее покраснение. На первой стадии приступа выраженная бледность кожи возникает как следствие резкого оттока крови. На второй стадии посинение кожи происходит как реакция на недостаток кислорода. На третьей стадии происходит восстановление кровообращения и интенсивное покраснение кожного полкрова. Иногда у человека могут проявиться не все стадии во время приступа.
Всегда соблюдается симметричность изменения цвета кожи на обеих конечностях. Длительность такого приступа, как правило, составляет около 20 минут. Однако иногда синдром Рейно наблюдается у больного на протяжении нескольких часов. Когда у человека проявляется приступ синдрома Рейно, его кожа всегда холодная, к тому же иногда ощущается резкое онемение, потер чувствительности разной степени, покалывание в пораженных приступом конечностях.
В основном при приступе синдрома Рейно болезненность возникает уже после окончании приступа. Кроме того, больной чувствует жар и распирание, наблюдается гипертермия кожи. Со временем у больного проявляются трофические изменения: снижается тургор кожи, втягиваются или уплощаются подушечки пальцев, возникают язвы, которые заживают длительное время.
Данное заболевание часто прогрессирует на протяжении длительного времени. Изначально описанные симптомы проявляются только на кончиках нескольких пальцев, но позже они уже возникают на всех пальцах, как правило, не затрагивая только большой палец.
В процессе такого приступа и на ногах, и на руках может проявиться рисунок по типу мрамора, который называется сетчатое ливедо.
Кроме описанных признаков болезни симптомы синдрома Рейно проявляются онемением, охлаждением кожи, возможно, проявлением боли. Между приступами кисти человека часто остаются синюшными, кожа на них холодная.
Профилактика
Существует ряд несложных профилактических мер, прибегая к которым можно избежать заболевание. Рекомендуется отказаться от алкоголя и курения; в холодную погоду оберегать руки от переохлаждения; мыть руки водой, температура которой не ниже 20 градусов. Запрещено заниматься самолечением и самостоятельно принимать препараты, которые влияют на тонус сосудов, состояние центральной и периферической нервной системы. Необходимо принимать адаптационные препараты: китайский лимонник, элеутерококк, корень пиона, женьшень. При дисфункции щитовидной железы, гипофиза и надпочечников следует получить консультацию эндокринолога и пройти курс лечения, а также периодически проходить обследование у сосудистого хирурга.
Диагностика и лечение васкулитов. Лечение в клинике «Эхинацея»
 Слева – здоровый и полностью проходимый кровеносный сосудСправа – обескровленный сосуд при васкулите и болезни Рейно
Слева – здоровый и полностью проходимый кровеносный сосудСправа – обескровленный сосуд при васкулите и болезни Рейно
Как и при любой ревматической болезни, лечение васкулита и болезни Рейно начинается с полноценного обследования: для правильного лечения понадобится точно выяснить причину болезни. Мы сможем предложить Вам эффективное лечение, только если будем четко понимать тип васкулита и его причины. Многие васкулиты в начале или в обострении опасны осложнениями, вплоть до фатальных, и требуют серьезного лечения в стационаре.
Для этого могут понадобиться некоторые исследования:
- Анализы крови. Оценивается содержание в крови иммунных антител к различным компонентам ткани кровеносных сосудов, антитела к некоторым болезнетворным микробам, свертываемость крови, биохимия и др. Объем исследования определяется исходя из данных осмотра и опроса пациента.
- УЗИ. Главным образом, оценивается состояние печени, почек, селезенки. Возможны увеличение размеров этих органов или очаговая гибель тканей (инфаркты).
- УЗИ или доплеровское исследование сосудов. Это исследование помогает оценить проходимость артерий и вен, исследовать скорость кровотока, выявить места сужения и закупорки сосудов.
- Рентгенография или КТ легких. В первую очередь следует исключить закупорку ветвей легочной артерии (ТЭЛА – тромбоэмболия легочной артерии).
- МР-томография головного и спинного мозга. Позволяет уточнить состояние кровообращения в центральной нервной системе. Васкулит может стать причиной сосудистой энцефалопатии и миелопатии.
Наша задача – излечение или продолжительное затухание болезни.
ЗАКЛЮЧЕНИЕ
СР отмечается у значительной части населения, и его распространенность составляет в среднем 3–5%. По меньшей мере в 10% случаев СР является вторичным, то есть является проявлением какого-либо заболевания. Наиболее часто СР ассоциируется с системными ревматическими заболеваниями. Наряду с этим СР может развиться и при эндокринных заболеваниях, включая поражения гипофиза, щитовидной и паращитовидных желез, надпочечников и СД. К сожалению, большинство работ представляет собой описание отдельных или небольших серий случаев, что не дает возможности оценить истинную частоту СР при различных эндокринопатиях. Учитывая высокую распространенность СР в популяции, можно было бы предположить, что его сочетание с эндокринопатиями является случайным. Однако четкая связь времени появления СР с развитием какого-либо эндокринного заболевания указывает на общность их патофизиологических механизмов. На такую взаимосвязь указывает прекращение атак Рейно после успешного лечения эндокринного заболевания, что наблюдается во многих представленных в литературе случаях гипотиреоза и феохромоцитомы. Ассоциация СР с аутоиммунными эндокринными заболеваниями вполне согласуется с интенсивно изучаемой в последнюю декаду гипотезой полиаутоиммунности . Помимо многочисленных клинических доказательств, обоснованность данной гипотезы находит подтверждение и в генетических исследованиях .
Причиной развития СР при эндокринопатиях может быть дисрегуляция сосудистого тонуса вследствие метаболических изменений и вегетативной дисфункции из-за гормонального дисбаланса (гипер/гипотиреоз, феохромоцитома) или структурные изменения микроциркуляторных сосудов (СД). Такое представление о причинах и механизмах развития СР при эндокринных заболеваниях во многом определяет прогноз, течение и подходы к его лечению.
Капилляроскопия занимает важное место в диагностике СР, ассоциированного с системными заболеваниями соединительной ткани, при которых отмечается более частое развитие аутоиммунной эндокринной патологии. Учитывая это, всем больным с впервые выявленными эндокринопатиями и СР, помимо эндокринологических тестов, рекомендуется проведение капилляроскопии ногтевого ложа


































