Вакцина от Дельта коронавируса
Спутник V по заверению специалистов центра Гамалеи обладает эффективностью в отношении профилактики индийского штамма коронавируса. Гам-Ковид-Вак в большинстве случаев предотвращает заражение или уменьшает риск развития тяжелой формы инфекции у пациента. Специальных исследований не проводилось. Эпиваккорона тоже должна защищать от дельта коронавируса. Непривитые люди чаще попадают в больницу и страдают от опасных осложнений COVID-19.
Новый вариант коронавирусной инфекции менее восприимчив к выработанным антителам, поэтому нередко заражаются недавно переболевшие и привитые пациенты. Для защиты нужно больше иммуноглобулинов. Согласно заявлению Всемирной организации здравоохранения, существующие вакцины обеспечивают профилактики заражения дельта коронавирусом, но их эффективность снижается на 10-35%.
Данные МРТ головного мозга при COVID-19
На 3-мерных и 2-мерных изображениях восстановления инверсии, ослабленных жидкостью, гиперинтенсивность коры была очевидна в правой извилине прямой мышцы ( Рисунок 1 ), а небольшая гиперинтенсивность присутствовала в обонятельных луковицах ( Рисунок 1 ). Потому что многие пациенты в Италии страдают аносмией.3, и изменение коркового сигнала свидетельствовало о вирусной инфекции, был проведен мазок, и анализ полимеразной цепной реакции с обратной транскрипцией дал положительные результаты для SARS-CoV-2. Во время контрольной МРТ, проведенной через 28 дней, изменение сигнала в коре полностью исчезло, а обонятельные луковицы стали тоньше и немного менее гиперинтенсивными ( рис. 2, 4 ). Пациент восстановился от аносмии. У 2 других пациентов с COVID-19 с аносмией, которым проводилась МРТ головного мозга через 12 и 25 дней с момента появления симптомов, аномалий головного мозга не наблюдалось.
Рис. 1. Изменения изображений магнитно-резонансной томографии головного мозга у пациента с коронавирусной болезнью 2019 (COVID-19) с аносмией через 4 дня от начала симптома
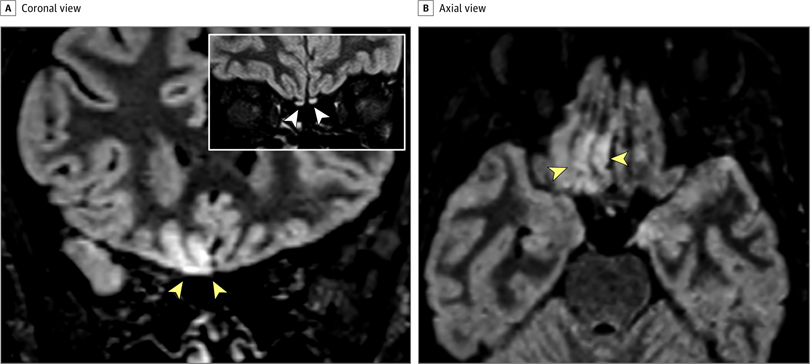
Рис. 2. Последующее исследование магнитно-резонансной томографии у того же пациента через 28 дней от начала симптома.
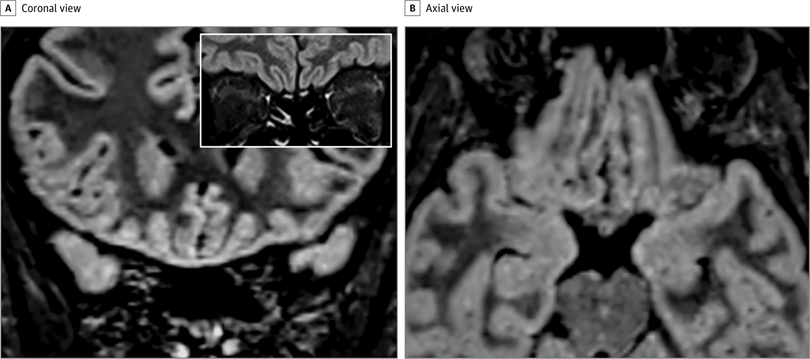
Насколько нам известно, это первый отчет об участии мозга человека in vivo у пациента с COVID-19, показывающий изменение сигнала, совместимое с вирусной инвазией в мозг в кортикальной области (например, заднюю извилину прямой мышцы), которая связана с обонянием. Альтернативные диагнозы (например, эпилептический статус, изменения, подобные синдрому задней обратимой энцефалопатии, другие вирусные инфекции и анти- N- метил- d-аспартатный рецепторный энцефалит) маловероятны с учетом клинического контекста. Основываясь на результатах МРТ, включая незначительные изменения обонятельной луковицы, мы можем предположить, что SARS-CoV-2 может проникнуть в мозг через обонятельный путь и вызвать обонятельную дисфункцию нейросенсорного происхождения;
Для подтверждения этой гипотезы необходимы исследования спинномозговой жидкости и патологии. Наши и другие наблюдения за нормальной визуализацией головного мозга у других пациентов с обонятельной дисфункцией, связанной с COVID-19 4и исчезновение аномалий кортикальной МРТ при последующем исследовании этого пациента позволяют предположить, что изменения визуализации не всегда присутствуют при COVID-19 или могут быть ограничены очень ранней фазой инфекции. Кроме того, аносмия может быть преобладающим проявлением COVID-19, и это следует учитывать при выявлении и изоляции пациентов с инфекцией, чтобы избежать распространения болезни.
Автор для переписки: Леттерио С. Полити, доктор медицины, IRCCS Istituto Clinico Humanitas, via Alessandro Manzoni 56, Rozzano 20089, Италия ( letterio.politi@hunimed.eu ).
Опубликовано в сети: 29 мая 2020 г. doi: 10.1001 / jamaneurol.2020.2125
Раскрытие информации о конфликте интересов: не сообщалось.
Дополнительные вклады: Мы благодарим Симону Суперби и Кристиану Лукарини (отделение нейрорадиологии, IRCCS Istituto Clinico Humanitas) за техническую поддержку и пациента за разрешение на публикацию этой информации. Компенсации не было.
Ссылки
1. Гу Дж, Гун Э, Чжан Б. и др. Множественная инфекция и патогенез ОРВИ. J Exp Med . 2005; 202 (3): 415-424. DOI : 10.1084 / jem.20050828PubMedGoogle ScholarCrossref
2. Ли Ю.С., Бай В.З., Хашикава Т. Нейроинвазивный потенциал SARS-CoV2 может играть роль в дыхательной недостаточности пациентов с COVID-19. J Med Virol . 2020. doi: 10.1002 / jmv.25824PubMedGoogle Scholar
3. Джакомелли А., Пеццати Л., Конти Ф. и др. Самостоятельно сообщаемые обонятельные и вкусовые расстройства у пациентов с SARS-CoV-2: кросс-секционное исследование. Clin Infect Dis . 2020; ciaa330. DOI : 10.1093 / cid / ciaa330PubMedGoogle Scholar
4. Элиэзер М., Хаутефорт С., Хамель А.Л. и др. Внезапная и полная потеря функции обоняния как возможный симптом COVID-19. JAMA Otolaryngol Head Neck Surg . 2020. doi: 10.1001 / jamaoto.2020.0832
Кто в группе повышенного риска?
При наличии следующих неблагоприятных факторов в анамнезе пациента тяжелые сосудистые осложнения коронавируса наиболее вероятны, особенно в сочетании с пневмонией:
- Хронические заболевания сердечно-сосудистой системы (миокардит, гипертония, атеросклеротические бляшки);
- Сопутствующие заболевания свертываемости крови;
- Перенесенные инсульты, инфаркты и др. сосудистые катастрофы в анамнезе;
- Перенесенный цитокиновый шторм;
- Генетическая тромбофилия, скрытая предрасположенность к тромбозам;
- Наследственная предрасположенность к гипергомоцистеинемии, повышенный уровень гомоцистеина в крови;
- Перенесенный острый респираторный дистресс-синдром (ОРДС);
- Лечение в реанимационном отделении;
- Хронические заболевания эндокринной системы, влияющие на свертываемость крови;
- Антифосфолипидный синдром;
- Избыточный вес;
- Повышенный холестерин;
- Повышенный гемоглобин;
- Хронические ревматические заболевания;
- Панкреатит;
- Лейкоз;
- Гепатит;
- Сахарный диабет;
- Почечная, сердечная, дыхательная недостаточность.
Даже после выздоровления, особенно если пациент болел тяжело, такие пациенты не застрахованы от скрытых проблем с сосудами, которые могут проявиться в будущем.
Как делают МРТ головного мозга?
Последовательность действия в центре такая:
- пациент заполняет необходимые бумаги, предоставляет свою медицинскую документацию или направление от врача (при наличии);
- больной проходит консультацию с рентгенологом для выявления противопоказаний к процедуре, выяснения целей исследования;
- пациента проводят в кабинет МРТ, помогают занять правильное положение на транспортере томографа;
- лаборант инструктирует обследуемого и выходит в кабинет, расположенный рядом;
- по громкой связи рентген-техник напоминает пациенту о необходимости лежать неподвижно и включает аппаратуру;
- при контрастном МРТ после нативного сканирования больному внутривенно вводят препарат для повышения четкости снимков, затем продолжают исследование;
- по завершении процедуры врач помогает пациенту подняться, проводит его в раздевалку, выдает личные вещи;
- больному предлагают подождать результаты исследования в комнате отдыха (от 15 до 60 минут).
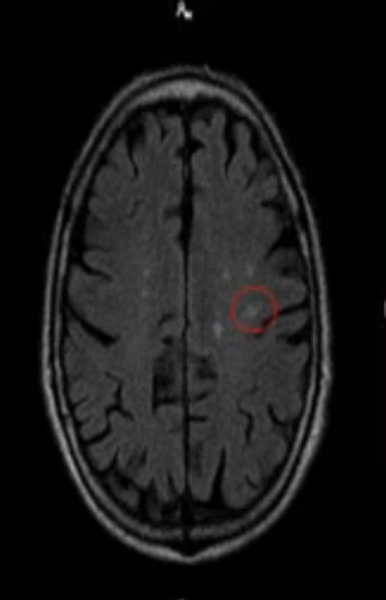 Лакунарный инфаркт головного мозга (обведен кругом) на МРТ головного мозга
Лакунарный инфаркт головного мозга (обведен кругом) на МРТ головного мозга
Признаки дельта штамма коронавируса у взрослого
Врачи опровергают возможность определения штамма вируса и наличия самого вируса в организме человека по внешним признакам. Это можно определить, сдав анализ в лабораторию на исследование. Советуем присматриваться к симптомам и при выявлении похожих, обратиться в медицинское учреждение
Особое внимание к своему состоянию следует обратить тем, кто недавно имел контакт с носителем, кто приехал из-за границы. На какие симптомы стоит обратить внимание заболевшему, который подозревает у себя коронавирус «дельта»-штамма:
- усталость и утомление, имеющие длительную продолжительность, которые не похожи на возникающие после физической нагрузки;
- повышение температуры выше 37,5;
- потеря обоняния и вкуса;
- затрудненное дыхание и появление одышки, которой ранее не было;
- признаки ОРВИ: кашель сухой или с отхождением мокроты;
- насморк, боль в горле;
- головная боль;
- проблемы с ЖКТ: диарея, рвота;
- конъюнктивит.
Вирус размножается в организме более активно, чем другие. Данный вирус ВОЗ признал опасным, так как он нечувствителен к антителам в организме человека. Симптомы:
- сильное повышение температуры;
- непрерывный кашель;
- изменение или отсутствие вкуса.
По сравнению с «дельта»-штаммом все эти штаммы менее агрессивны и имеют меньше симптомов. Он до сих пор мутирует, и уже обнаружена новая мутация «дельта плюс», а ученых тревожит, что уровень заболеваемости и смертности будет расти далее.
Кому обязательно нужны реабилитационные мероприятия?
Фиброз лёгких, хроническая усталость, энцефалопатия, инсульт, инфаркт, миокардит, тромбоз, эмболия, гепатит, почечная недостаточность, цистит — это далеко не полный перечень последствий ковида. Даже крепкие и ранее здоровые люди жалуются на одышку, сильную слабость, нарушения ритма сердца, боли неврологического характера. А у 90 % переболевших Ковид-19 наблюдается уменьшение объёма лёгких. Им всем нужна поддерживающая терапия, диета, медицинские и косметологические процедуры. При этом кому-то достаточно немного поберечь себя, чтобы восстановиться. Другим же нужна длительная серьёзная реабилитация.
Особого внимания заслуживают переболевшие ковидом люди со следующими анамнестическими данными:
- пребывание в отделении реанимации и интенсивной терапии;
- подключение к ИВЛ в течение 5 дней и более;
- наличие сопутствующих тяжёлых заболеваний (сахарный диабет, гипертоническая болезнь, сердечная недостаточность, ХПН и пр.);
- возраст 50+;
- патологические изменения в лёгких, обнаруженные на КТ и рентген-снимке, кашель, одышка, плохое самочувствие даже после выздоровления;
- состояние гипоксии, сатурация менее 95 %;
- диагностированное воспаление лёгких или плевры;
- нарушения в работе ЦНС и ПНС, сопровождающиеся миалгией, хроническими головными болями, мигренью, судорогами;
- снижение остроты или отсутствие обоняния, осязания, проблемы со зрением;
- заметное похудение (около 10 % от исходной массы тела) за месяц;
- повышение температуры тела в пределах 37-38 градусов по Цельсию в течение месяца и более, непроходящая слабость;
- психические и психологические проблемы (депрессивное состояние, бессонница, тревожность).
Таким пациентам требуется реабилитация ещё во время пребывания в больнице, на стадии стабилизации состояния.
Исходы заболевания
Вероятность быстрого и полного выздоровления
зависит от состояния иммунной системы, наличия сопутствующих заболеваний,
своевременности оказанной медицинской помощи.
Благоприятный исход
У людей молодого и среднего возраста с хорошим иммунитетом заболевание протекает в легкой или стертой форме. В этом случае коронавирусная инфекция не отличается от других ОРВИ, она не сопровождается осложнениями. Длительность болезни у таких пациентов — около 10 дней, но кашель может сохраняться немного дольше.
Неблагоприятный исход
При осложненном течении вирусной инфекции от
манифестации заболевания до развития патологий легочной системы проходит 7-8
дней. Длительность тяжелых и критических форм болезни составляет 3-6 недель, а
смертельные случаи наблюдались через 2-8 недель от начала болезни.
В группе риска находятся:
- пожилые люди;
- пациенты с первичными и вторичными
иммунодефицитами; - люди с хроническими заболеваниями
органов дыхания; - больных сахарным диабетом;
- пациенты с аутоиммунными
патологиями.
Осложнения коронавирусной инфекции связаны со специфическим действием возбудителя на легочную ткань. КОВИД 19 снижает выработку сурфактанта — поверхностно-активного вещества, которое препятствует слипанию легких на выдохе. При этом у пациента возникает дыхательная недостаточность, кислородное голодание тканей.
При поступлении пациентов в стационар
наблюдались следующие симптомы:
- лихорадка — 83%;
- кашель — 82%;
- одышка — 31%;
- миалгии — 11%;
- спутанность сознания — 9%;
- головные боли — 8%;
- боли в горле — 5%.
Данные этого исследования опубликованы The Lancet. Они основаны на изучении клинического течения тяжелых форм заражения коронавирусом у 99 пациентов.
История и физика
Клинический спектр COVID-19 варьируется от бессимптомных или малосимптомных форм до клинических состояний, характеризующихся дыхательной недостаточностью, требующей искусственной вентиляции легких и поддержки в отделении интенсивной терапии, до полиорганных и системных проявлений в виде сепсиса, септического шока и синдромов полиорганной дисфункции (MODS).
В одном из первых сообщений о заболевании ученый Huang показал, что пациенты страдали лихорадкой, недомоганием, сухим кашлем и одышкой. Компьютерная томография (КТ) грудной клетки показала пневмонию с отклонениями от нормы во всех случаях. Около трети из них (13, 32%) требовали помощи в отделении интенсивной терапии. В итоге было зафиксировано 6 (15%) смертельных случаев.
Тематические исследования ещё одного ученого Li, опубликованные в Медицинском журнале Новой Англии (NEJM) в январе 2020 г., охватили первые 425 случаев, зарегистрированных в Ухане. Данные показывают, что средний возраст пациентов составлял 59 лет с диапазоном от 15 до 89 лет. Таким образом, они не сообщали о клинических случаях у детей младше 15 лет. Существенных гендерных различий не было – 56% составили мужчины. В последующих отчетах отмечается меньшая распространенность женского пола.
Клинические и эпидемиологические данные Китайского центра контроля заболеваний и данные о 72 314 историях болезни (подтвержденных, предполагаемых, диагностированных и бессимптомных случаев) были опубликованы в Журнале Американской медицинской ассоциации (JAMA), что стало первой важной иллюстрацией эпидемиологической кривой Китая. Во время вспышки было 62% подтвержденных случаев, в том числе 1% случаев, которые были бессимптомными, но были лабораторно-положительными (тест на вирусную нуклеиновую кислоту). . Кроме того, общая летальность (по подтвержденным случаям) составила 2,3%
Следует отметить, что погибли в основном пациенты пожилого возраста, особенно в возрасте ≥ 80 лет (около 15%) и от 70 до 79 лет (8,0%). Приблизительно половина (49,0%) погибших пациентов страдали от ранее существовавших сопутствующих заболеваний, таких как сердечно-сосудистые заболевания, диабет, хронические респираторные заболевания и онкологические заболевания. 1% пациентов были в возрасте 9 лет и младше, но смертельных случаев в этой группе не было
Кроме того, общая летальность (по подтвержденным случаям) составила 2,3%. Следует отметить, что погибли в основном пациенты пожилого возраста, особенно в возрасте ≥ 80 лет (около 15%) и от 70 до 79 лет (8,0%). Приблизительно половина (49,0%) погибших пациентов страдали от ранее существовавших сопутствующих заболеваний, таких как сердечно-сосудистые заболевания, диабет, хронические респираторные заболевания и онкологические заболевания. 1% пациентов были в возрасте 9 лет и младше, но смертельных случаев в этой группе не было.
Авторы отчета китайского CDC разделили клинические проявления заболевания по степени тяжести:
- Легкое заболевание: не пневмония и легкая пневмония – 81% случаев.
- Тяжелое заболевание: одышка, частота дыхания ≥ 30 / мин, сатурация крови кислородом (SpO2) ≤ 93%, соотношение PaO2 / FiO2 или P / F <300 и / или инфильтраты легких> 50% в течение 24-48 часов – 14% случаев.
- Критическое заболевание: дыхательная недостаточность, септический шок и / или полиорганная дисфункция (MOD) или недостаточность (MOF) – 5% случаев.
Согласно последующим отчетам, у 70% пациентов заболевание протекает бессимптомно или с очень легкими симптомами, в то время как у оставшихся 30% наблюдается респираторный синдром с высокой температурой, кашлем до достижения тяжелой дыхательной недостаточности.
Таким образом, данные, полученные из отчетов и директив органов здравоохранения, позволяют разделить клинические проявления болезни в зависимости от степени тяжести клинических картин. COVID-19 может проявляться в легкой, средней или тяжелой форме. Среди тяжелых клинических проявлений – тяжелая пневмония, ОРДС, а также внелегочные проявления и системные осложнения, такие как сепсис и септический шок.
Клиническое течение болезни, по-видимому, предсказывает благоприятную тенденцию у большинства пациентов. В некотором количестве случаев, процентную составляющую которых еще предстоит определить, примерно через неделю происходит внезапное ухудшение клинических состояний с быстро ухудшающейся дыхательной недостаточностью и MOD / MOF. В качестве ориентира можно использовать критерии степени тяжести дыхательной недостаточности и диагностические критерии сепсиса и септического шока.
Как выглядит снимок МРТ головного мозга
Классический пример МРТ снимков головного мозга показан на рисунках ниже. Магнитно-резонансная томография выполняется в поперечной (или аксиальной – рисунок снизу) и продольной (или сагиттальной — рисунок сверху) плоскостях.
Исследование выполняется в нескольких режимах. Основные из них Т1 и Т2. Изображения, полученные в данных режимах, часто также называют Т1-взвешенными или Т2-взвешенными снимками. Изображения, показанные выше, сделаны в Т1-режиме.
Главное отличие этих режимов – в том, как на снимках отображается жидкость и воздух. В Т1 режиме ткани, содержащие большое количество воды, имеют более темную окраску, в то время как в Т2 режиме они яркие, светлые. Это легко понять, посмотрев на снимки выше – глазные яблоки визуализируются в виде светлых парных округлых образований с одной стороны яркие и светлые, с другой – темные. Следовательно, снимок справа сделан в Т1 режиме, снимок слева – в Т2. Также существует разница в том, как в этих режимах отображается серое вещество головного мозга. В Т2 режиме оно светлее, чем белое вещество.
На самом деле режимов намного больше – FLAIR, DWI, STIR и так далее. Какой-то режим используется для подавления сигнала от богатых жиром тканей, какой-то – для изучения плотности распределения протонов в тканях, третий – для оценки броуновского движения молекул воды. Вот почему полный курс МРТ-диагностики для врачей длится не один месяц.
Лучше всего сделать прививку
Вакцинация — пока что лучшее средство профилактики от заражения и осложнений, вызванных этим вирусом. Почти единодушное мнение ученых и врачей — все разработанные вакцины действуют против варианта «Дельта». При некотором небольшом снижении эффективности, все ведущие вакцины («Спутник V», BioNTech (Pfizer), AstraZeneca) остаются высокорезультативными способами профилактики коронавирусной инфекции.
Так, исследование Public Health England, показало, что двукратные дозы вакцин AstraZeneca или Pfizer обеспечивают высокий уровень защиты от «Дельты». Хотя и несколько меньший, чем для предыдущего варианта вируса. Аналогичные данные были получены в июне международной командой вирусологов. Предположительно, Pfizer-BioNTech в случае заражения на 88% эффективен против симптомов. AstraZeneca на 92% успешно предотвращают госпитализацию из-за дельта-варианта. Подтверждено, что вероятность развития осложнений и госпитализации значительно снижается после вакцинации.
Официальных данных об эффективности вакцины «Спутник V» против индийского штамма пока нет. Но директор НИЦ эпидемиологии и микробиологии им. Гамалеи Александр Гинцбург отметил, что запас антител, который дает вакцинация «Спутником V», достаточно высокий, чтобы защищать от всех известных на сегодняшний день штаммов. «Если речь идет об эффективности «Спутника V» в лабораторных условиях — есть снижение 1,4-2,4 раза по сравнению с сывороткой, полученной от уханьских штаммов. Это совсем не критично», — сказал Гинцбург.
Но гендиректор центра «Вектор» Роспотребнадзора Ринат Максютов заявил, что «ЭпиВакКорона» эффективна против индийского штамма и ни одна из мутаций не затрагивает тех участков вируса, которые являются основой этого пептидного препарата. Таким образом, вакцина любого производителя гарантированно облегчит болезнь. Несколько стран (Израиль, Италия, Малайзия, ОАЭ, Россия) уже ввели обязательную вакцинацию ряда групп населения. ВОЗ призывает страны поделиться вакциной с другими странами, где есть нехватка, с целью защитить наиболее уязвимую категорию людей.
Как читать результаты МРТ головного мозга
Теперь попробуем прочитать заключение МРТ головного мозга с расшифровкой снимков на следующем примере:
- Техника сканирования – перечисляются режимы, в которых проводилось исследование;
- На серии томограмм определяются мелкие очаги ишемии – участки белого вещества головного мозга, испытывающие дефицит кислорода (возрастные изменения). Любые очаговые изменения вне зависимости от локализации — патология;
- Далее описывается кора головного мозга – незначительная атрофия лобно-височных долей также является возрастными изменениями (исследование проводилось у пожилого человека);
- Затем описывается система желудочков головного мозга – полостей, в которых циркулирует спинномозговая жидкость – если они не расширены, имеют нормальную форму, значит все в норме.
- Мозолистое тело, мозжечок и ствол мозга без изменений;
- Далее идет описание гипофиза – железы, расположенной на основании мозга (незначительное уплощение возможно в норме), области перекреста зрительных нервов, синусы внутренней сонной артерии – также без изменений, так как нет асимметрии, их контуры четкие и ровные;
- Затем идет описание глазных яблок и содержимого глазниц – без патологических сигналов, т.е. в норме;
- Область мостомозжечкового угла – место отхождения слухового или преддверно-улиткового нерва, отвечающего за слух – без изменений, нерв определяется с обеих сторон;
- Описываются придаточные пазухи носа – в правой гайморовой пазухе имеется киста – остальные пазухи в норме, пневматизация обычная (содержат воздух, а не гной или жидкость);
- Далее идет исследование сосудов головного мозга или МР-ангиография – отсутствие изменений калибра, симметричность, отсутствие смещения и сужения просвета – норма. Небольшое сужение допускается;
- Затем проводится венография – отсутствие изменений и нормальный калибр – норма.
В заключение выносят только патологические изменения – в данном случае это очаги ишемии, атрофия лобно-височных областей, киста гайморовой пазухи. В целом картина соответствует возрасту пациента – 65 лет. МРТ-признаки сосудистой энцефалопатии – окончательный диагноз будет определен лечащим врачом
Обратите внимание – в норме на снимках отсутствуют изменения, очаговые или диффузные (распространенные равномерно), кисты, опухоли, новообразования, участки патологической гипер или гипоинтенсивности сигнала. Анатомические образования имеют четкие ровные контуры, не смещены, симметричны
Сосуды симметричны, без признаков сужения просвета, с нормальным ходом и калибром, интралюминарный сигнал (фактически кровь в сосуде) гомогенный, что говорит об отсутствии тромбов в просвете артерии или вены.
Подобным путем проводится расшифровка и описание снимков в любой клинике. Однако точность сделанного заключения зависит от квалификации врача МРТ-диагностики.
Восстановление мозга после коронавируса
После COVID-19 многим пациентам нужна реабилитация, восстановление нормального состояния здоровья и самочувствия. Сроки такого лечения индивидуальны: в одних случаях достаточно 2-4 недель, в других нужно несколько месяцев.
Нормализуйте сон и гуляйте
«Борясь с переутомлением, используйте главное правило: необходимо нормализовать сон, который должен длиться 7-9 часов.
Старайтесь ложиться и вставать в одно и то же время.
Второй момент: режим дня
Мозг «запомнит», когда нужно работать, а когда отдыхать и сон будет приходить быстрее.
Если вас преследует хроническая усталость, нужно принимать витаминные комплексы, но только по рекомендации врача.
Очень важно чаще бывать на свежем воздухе. Получасовая прогулка в парке будет очень полезна для легких и сердечно-сосудистой системы.
Откажитесь от мучного, сладкого, отдавайте предпочтение зеленым овощам.
Сведите к минимуму потребление алкоголя и никотина.
Причиной потери жизненного тонуса может быть не только перенесенная болезнь, но и психологическое состояние. Если, например, вы постоянно делаете то, что вам не нравится, у вас частые конфликты на работе и дома, моральное истощение неизбежно».

Ширшова Елена Вениаминовна
эксперт
Заведующая отделением неврологии ФГБУ ФНКЦ ФМБА, врач-невролог.
Единой программы лечения или реабилитации при неврологических осложнениях после коронавируса не существует. Терапия является симптоматической: врач лечит те проявления постковидного симптома, которые беспокоят пациента. При наличии тяжелых симптомов нужно обратиться к неврологу и рассказать ему о них. Он назначит лечение.
Как помочь нервной системе восстановиться
Есть ряд общих рекомендаций, которые помогут ускорить восстановление после COVID-19:
Нормализовать режим сна и отдыха. Ложиться спать до 22 часов вечера и спать не менее 8 часов в сутки
Это важно, так как во сне происходит регенерация клеток головного мозга.
Правильно питаться и соблюдать питьевой режим. Это поможет быстрее восстановить нормальное самочувствие
В период реабилитации нужно исключить алкоголь.
Увеличить физическую активность. Легкие физические нагрузки, прогулки на свежем воздухе, плавание, дыхательная гимнастика помогут быстрее нормализовать работу центральной нервной системы.
Ограничить влияние стресса. Это особенно важно, если кроме неврологических симптомов есть психологические последствия коронавируса.
Выполнять специальные упражнения. Они помогут при снижении когнитивных функций. Чтобы улучшить работу мозга, можно заучивать стихотворения, решать математические примеры или кроссворды, собирать пазлы.
Важно продолжать наблюдаться у невролога до тех пор, пока не пройдут все беспокоящие симптомы, пока нормальное состояние не восстановится полностью
Как протекает болезнь в легкой форме
Вирусная инфекция может длиться до одного месяца, иногда заболевание напоминает долго не проходящую простуду. Если у человека заболевание протекает в легкой форме, симптомы будут проявляться поочередно:
- 1-3 день. Ощущается слабость, температура тела может колебаться от 37 до 38 градусов. Пропадает обоняние, болит голова, периодически беспокоит кашель;
- 4-5 день. Пик заболевания. Появляется сухой кашель, пациенту становится трудно дышать, однако температура тела начинает приходить в норму;
- 6-10 день. Может появиться одышка, сдавленность в грудной клетке;
- 11-30 день. Выздоровление приходит постепенно, самочувствие улучшается, возвращаются силы.
У каждого человека период заболевания может варьироваться в зависимости от иммунной системы и индивидуальных особенностей организма. Средняя продолжительность протекания легкой формы болезни обычно составляет не больше двух недель. Спустя 14 суток проводится повторный тест на вирусную инфекцию, если результат отрицательный, констатируется выздоровление пациента.


































