Первая помощь при инсульте
Помощь при инсульте необходимо предоставлять в первые же минуты, ведь именно сразу же после инсульта медицинская помощь будет самой эффективной. Больного следует уложить в удобное положение, освободить от одежды, которая мешает дышать глубоко, обеспечить приток чистого воздуха. Во рту не должно быть протезов, рвотных масс
Важно чтобы шея лежала ровно, чтобы не ухудшать ток крови по позвоночным артериям
Транспортировать больного с инсультом нужно исключительно в лежачем положении. Ухаживая за больным впоследствии, нужно постоянно переворачивать его со стороны в сторону, чтобы не возникали пролежни, кормить, выполнять все гигиенические процедуры, делать массаж и т.д.
Вопрос-Ответ
Что хуже: ишемический или геморрагический инсульт?
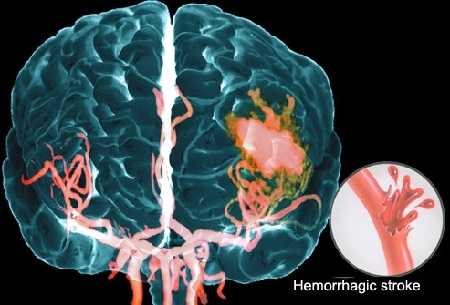
Различие между геморрагическим и ишемическим инсультом состоит в том, что в первом случае к нарушениям в работе ЦНС приводит кровоизлияние в мозговую ткань, а во втором — недостаточное кровообращение, спровоцированное закупоркой сосудов и вызывающее гипоксию с отмиранием клеток мозга. Инсульт имеет разную выраженность и характер последствий, что определяется скоростью оказания адекватной медицинской помощи, обширностью произошедшего кровоизлияния или местом расположения тромба. По данным статистики, большая часть тяжелых последствий и летальных исходов приходится на геморрагическую форму патологии.
Когда наступает улучшение после инсульта?
Скорость стабилизации состояния пациента после инсульта зависит от тяжести поражения тканей головного мозга и присутствия сопутствующих патологий, которые способны осложнить реабилитацию. Первые улучшения появляются примерно через 2-3 недели. Их обнаруживает невролог при осмотре. Восстановление после инсульта может потребовать от нескольких недель до 2-х лет (в некоторых случаях — от 3 до 6 лет).
Как понять, что начинается инсульт?
Первые признаки инсульта зависят от локализации и степени выраженности поражения. Геморрагический инсульт обычно развивается, когда человек бодрствует, а ишемический – ночью или во время сна. Первичные симптомы, как правило, проявляются в виде резкой головной боли, головокружения, нарушения координации движений и сознания, онемения мышц лица и конечностей, невнятной речи, неустойчивости походки. При подозрениях на инсульт скорая помощь должна быть вызвана незамедлительно.
Что нельзя делать после инсульта?
После перенесенного инсульта недопустимы:
- набор веса;
- посещение бани, сауны;
- тяжелые физические нагрузки;
- курение и употребление спиртного;
- отклонения от подобранной диеты;
- игнорирование приема выписанных врачом лекарств;
- отказ от соблюдения других врачебных назначений.
После инсульта необходимо исключить из рациона выпечку и кулинарные жиры. Также в списке запрещенных продуктов:
- жирные сорта мяса и молочные продукты;
- рафинированные углеводы и фаст-фуд;
- сладости, конфеты, шоколад;
- жареные и острые блюда;
- солености и маринады;
- крепкий кофе и чай;
- полуфабрикаты;
- газировка;
- бульоны;
- консервы.
Реабилитация и прогнозы после геморрагического инсульта
Степень инвалидизации пациента в первую очередь зависит от своевременности лечебных мероприятий и характера поражения головного мозга. Перенесшие ОНМК люди часто страдают от двигательных нарушений на правой или левой стороне, ухудшения когнитивных функций, патологий органов чувств и других осложнений. Восстановить утраченные нейроны не получится, но грамотная реабилитация минимизирует последствия болезни. После восстановления пациенты живут дольше и реже страдает от долгосрочных последствий.
Рекомендуемые реабилитационные процедуры:
- электростимуляция;
- магнитная стимуляция мозговых структур;
- лечебная физкультура, гимнастика;
- мануальная терапия;
- речевая адаптация с участием логопеда и других специалистов.
В Клиническом Институте Мозга возможен подбор индивидуальной программы реабилитации. Опытные неврологи и врачи другого профиля, работающие в нашей клинике, проводят необходимые обследования и назначают восстановительные процедуры. С помощью лечебной физкультуры, физиотерапии, мануальной терапии и других методов специалисты улучшают двигательные функции, нормализуют речь и когнитивные способности.
Быстро восстановиться после инсульта невозможно. Этот процесс начинается после стабилизации пациента и может продолжаться в течение многих лет. Врачи Клинического института мозга уверены: двух абсолютно идентичных случаев геморрагического инсульта не бывает, поэтому для каждого пациента нужно разработать индивидуальную программу. Она будет включать медикаментозную поддержку, а также занятия со специалистами и в домашних условиях
Важно постепенно восстановить двигательную, речевую и социальную функцию, навыки самообслуживания, а также интеллектуальные способности пациента. Реабилитация включает простые упражнения, которые необходимо выполнять ежедневно, постоянно усложняя
Процесс может быть длительным — многим больным не удается самостоятельно вставать и двигаться в течение первых нескольких лет после инсульта. Однако, мелкую моторику и способность обслуживать себя самостоятельно улучшается уже в течение первых месяцев. Также стоит обратиться к специалистам лечебного массажа и реабилитационной физкультуры — такие занятия существенно ускоряют процесс восстановления.
Базисная и специфическая терапия
Основная цель первого этапа терапии – нормализовать функции сердечно-сосудистой и дыхательной систем и восстановить биохимические процессы.
Для нормализации состояния проводится симптоматическая терапия: назначаются противосудорожные, седативные средства и препараты для профилактики соматических осложнений.
Остановить кровотечение консервативными методами невозможно, но своевременное лечение способно минимизировать риск церебральной ишемии.
Хирургическое лечение
Оперативное вмешательство – основной метод лечения САК, но его эффективность зависит от времени и условий проведения операции. В ранние сроки после кровоизлияния возможно выключить из кровотока разорвавшуюся аневризму для профилактики повторных, опасных для жизни кровоизлияний. Во время операции из базальных цистерн удаляют сгустки крови для профилактики вазоспазма и ишемии головного мозга.
Медикаментозное лечение геморрагического инсульта
В качестве неотложных мероприятий по лечению геморрагического инсульта современная медицина предлагает интубацию, искусственную вентиляцию легких, кардиостимуляцию.
На основании исследования мозга врач назначит терапевтический метод лечения геморрагического инсульта. Комплексная терапия проводится в условиях стационара. Не исключаются риски повторного геморрагического инсульта из-за артериального дефекта.
Лечение мозговой гематомы стандартно проводят кровеостанавливающими средствами и осмотическими диуретиками
Использование ингибиторов АПФ и бета-блокаторов влияет на сохранение перфузионного давления, поэтому препараты принимать осторожно. Для предотвращения внутричерепных инфекций после инсульта используют антибиотики
Дополнительным средством к комплексу мероприятий по предотвращению последствий геморрагического инсульта добавляют успокоительные лекарства для снятия возбуждения.
Оперативное лечение болезни проводится только по жизненным показаниям с обязательным установлением причин кровоизлияния в мозг. Гематомное стеретаксическое удаление проводится путем трепанации черепа с последующей ликвидацией дефектного сосуда. Операция длиться 3-5 часов.
От места и степени локализации нетравматического кровоизлияния в мозг зависят выраженность и характер поражения, прогноз и этапы выздоровления. Вследствие диффузно-возрастных изменений организма и необратимого замедления восстановительных функций прогноз у пожилых людей практически непредсказуем, поскольку зависим от времени оказания помощи, степени поражения мозга на момент обнаружения, сопротивляемости иммунной системы организма.
По истечении временного промежутка (до недели с момента обнаружения) у больного развиваются последствия геморрагического инсульта – отек с образованием некротической мозговой ткани. Подконтрольная работа таких участков мозга прекращается, одновременно продолжается расстройство двигательных функций, координационных движений, паралич, трудность в понимании и воспроизведении разговорной речи.
В результате поражения левого полушария мозга характерно появление сбоев рефлекторных функций – при чтении, счете, письме. Разлад глотательных движений вследствие болезни обуславливается попаданием жидкости в органы циркуляции воздуха. На фоне перечисленных особенностей развивается эмоциональная неустойчивость, дезорганизация больного, что влечет проблемы восприятия.
Визуально к осложняющим последствиям можно добавить ухудшение работы мочеиспускательного и кишечного функционала возможны бесконтрольные дефекации, мочеиспускание. Формирование эпилепсии наблюдается у 7-20% перенесших инсульт больных. Выжившим после инсульта пациентам оформляют инвалидность.
Поскольку нарушенные функции после инсульта долго восстанавливаются, самостоятельно это сделать без терапии и поддержки близких людей практически невозможно.
Причины патологии
Резкое повышение заболеваемости связано с невозможностью «убрать» провоцирующие факторы (атеросклероз, многие сердечные заболевания, артериальную гипертонию). Их можно только контролировать. Поэтому основной причиной повторного инсульта считают несоблюдение рекомендаций врача, отсутствие положительной динамики лечения основного заболевания.
По статистике рецидив чаще всего следствие заболеваний сердца (более 50%), мелких церебральных сосудов (25%), атеросклероза (20%). Вторичное мозговое кровоизлияние обычно вызывается гипертонией или нелеченными аневризмами, сосудистыми мальформациями.
Последствия инсульта
После перенесённого инсульта у больного появляется ряд нарушений неврологического характера.
Наиболее тяжёлым последствием является полный паралич. Пожилой человек остаётся обездвиженным на всю оставшуюся жизнь. При частичном параличе обездвиженными оказываются одна сторона тела или отдельные его части: нога, рука. Потеря чувствительности в одной руке или ноге называется парезом, в двух конечностях парапарезом, в нижних и верхних конечностях одновременно – тетрапарезом. Паралич может затронуть отдельные мышцы в конечностях. Тогда они сгибаются не полностью, или сгибаются-разгибаются, но пальцы остаются непослушными.
Патология речи – следующая проблема, с которой сталкиваются после инсульта пенсионер и его родственники. У каждого третьего возникает дизартрия – нарушение звукопроизношения. Речь становится глуховатой, невнятной. Даже после короткого высказывания больной задыхается и ему трудно глотать. Отмечаются и другие речевые дефекты: больной слышит речь и может говорить, но не понимает смысл высказываний, путается в словах, подменяет одни звуки другими.
Когнитивные нарушения проявляются в виде потери памяти и интеллектуальной недостаточности. Пожилые забывают названия предметов, сохранив представление о них. Не усваивают новую информацию. При этом могут помнить события далёкого прошлого. Больным сложно делать элементарные математические расчёты, они теряют логику рассуждений. Не сразу понимают суть задания, нуждаются в подсказках от окружающих.
Болезнь сопровождается психическими расстройствами. Пенсионеры испытывают тревогу по поводу своего будущего, переживают, что не смогут вернуть утраченные навыки. Понижается самооценка. Негативные эмоции вызывают отчаяние и приводят к депрессии.
Врачи рекомендуют после преодоления острого периода, как можно раньше начать реабилитацию больного. В таком случае у него есть шанс восстановить все утраченные навыки и быстрее вернуться к самостоятельной жизни.
Реабилитация
Инсульт — это острое нарушение кровообращения в головном мозге. Это состояние сопровождается потерей сознания, а также параличом.
После геморрагического инсульта требуется длительный период восстановления для того, чтобы человек жил привычной жизнью или приближенно к ней.
В медицинской практике используются методы по восстановлению:
- речи;
- зрения;
- памяти;
- моторики;
- двигательной функции.
При комплексном подходе методики, индивидуально подобранные врачом, будут невероятно эффективны.
Сложнее стоит вопрос сроков.
Количество времени, которое требуется для восстановления зависит от нескольких факторов:
- Тип полученного инсульта. Так, при геморрагическом инсульте срок восстановления меньше, чем при ишемическом.
- Количество очагов и степень поражения.
- Когда была начата реабилитация. Здесь действует одно правило: чем раньше были предприняты меры, тем лучше.
- Правильно подобранное лечение и качество терапии.
- Психологическое состояние больного.
- Иные болезни и индивидуальные особенности.
Если реабилитация идёт успешно, то уже в течение первых 20 дней будут заметны улучшения. Как правило, возможность общаться появляются у людей в период от 10 дней до 3 календарных месяцев.
Чтобы восстановить функции конечностей потребуется от 1 до 5 месяцев.
Но сроки индивидуальны и зависят от каждого конкретного человека.
Лекарственные препараты
Сразу же после того, как был поставлен диагноз «геморрагический инсульт», требуется принимать препараты-гемостатики. Среди них:
- Дициан (800 р.).
- Цикломед (845 р.).
- Этамзилат (180 р.).
Одновременно с ними применяются ангиопротекторы. Среди них:
- Пентоксифиллин (250 р.).
- Троксевазин (280 р.).
- Трентал (450 р.).
Так как инсульт характеризуется повышением артериального давления, требуется его снижение. Для нормализации используется Клофелин (68 р.) и Дроперидол (72 р.).
Если вышеуказанные препараты не помогают, то применяется ганглиоблокаторы. Самый распространенный из них — Бензогексоний и Пентамин.
В обязательном порядке больным назначаются нейропротекторы. Эти препараты способствуют ускоренной реабилитации. Среди них Цераксон и Циннаризин.
ЛФК
Лечебная физкультура призвана бороться с двигательными нарушениями.
Основная цель физкультуры — это увеличение диапазона движений, а также укрепление сердечно-сосудистой и дыхательной системы. Кроме того, простые упражнения и правильное дыхание может активировать работу мозга.
Массаж
Используется массаж, которые направлены на укрепление тканей, улучшение работы нервной системы. Массаж должен выполнять медицинский работник в строгом соответствии с указаниями лечащего врача. Массаж осуществляется несколько раз в неделю. Самостоятельное выполнение такого вида лечения недопустимо, так как велик риск усугубить ситуацию.
Работа с логопедом
Индивидуальные занятия с логопедом проводятся на первых стадиях восстановления. Далее возможно групповое посещение занятий. По мнению психологов — это наиболее эффективная мера по возвращению к нормальной жизни.
Логопед подбирает программы индивидуально, в зависимости от особенностей инсульта и восстановления каждого пациента
Физиотерапия
Основная цель физиотерапии — это предупредить повторное проявление инсульта, снизить болевой синдром, улучшить кровоснабжение, повысить иммунитет, а значит, результат лечения. Дополнительно улучшается прохождение нервных импульсов, нормализуется сон и убираются отёки.
В зависимости от индивидуальных случаев, больным предлагаются различные виды физиотерапии. Среди них:
- электрофорез;
- вибротерапия;
- мануальная терапия;
- магнитотерапия;
- теплотерапия;
- иглоукалывание.
Психотерапия
Многие пациенты, осознавая свою беспомощность после перенесенного инсульта, отказываются восстанавливаться и жить дальше
Поэтому важно общение с психотерапевтом. Он поможет найти силы жить, разберёт проблемы, а также найдёт мотивацию улучшать свое состояние
Важно! Как показывает практика, в 83% случаев после общения с психотерапевтом у больного появлялось желание жить
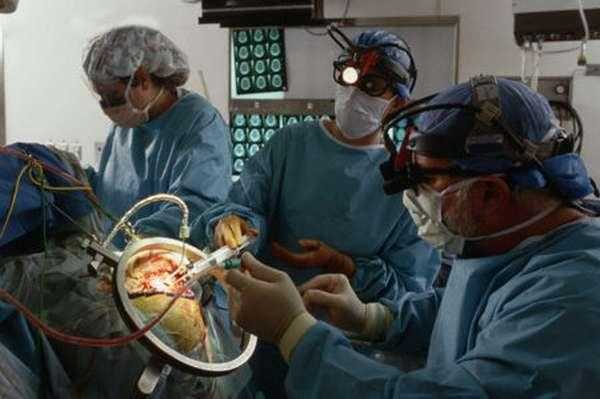
Хирургическое лечение геморрагического инсульта
Поскольку все проблемы при кровоизлиянии в мозг вызваны скоплением крови, удаление образовавшейся гематомы спасает больного. Правильно проведенная нейрохирургическая операция, сделанная в первые сутки, позволяет сохранить мозговые клетки и избежать тяжелых осложнений. Показания к операции зависят от того, где именно расположена гематома. Глубинные труднодоступные кровоизлияния оперативным образом лечить нецелесообразно, поскольку хирургическое вмешательство травмирует мозговую ткань, не улучшая состояние больного и прогноз.
Прямые показания к операции:
- Поверхностная гематома объемом 20-30 см3 или размером <3 см, приводящая к смещению мозговых структур.
- Кровоизлияние в мозжечок с излитием <10-15 см3 крови, сдавливающее мозговой ствол и вызывающее водянку (гидроцефалию).
- Гематома, сопровождающаяся вдавлением мозговой ткани в затылочное отверстие.
В остальных случаях врач сопоставляет риск от операции на мозге с ее пользой. Если вероятность вылечить больного перевешивает риски, гематому удаляют, Существует несколько методов проведения операции, которые выбираются в зависимости от места скопления крови:
Трепанация, во время которой рассекают черепные кости. Это сложная, травматичная операция, требующая дальнейшего восстановления. Ее применяют при поверхностном расположении гематом. При глубинных кровоизлияниях это – рискованный метод, оправданный только отсутствием альтернативы. В последние годы трепанация применяется только у 25% больных.
Удаление крови через фрезевое отверстие, проделанное над местом расположения гематомы. Кровь из полости черепа отсасывают аспиратором. Точность попадания обеспечивают современные медицинские навигационные системы. На экране монитора врач видит, как из полости черепа удаляется кровь и где находится хирургический инструмент. Эта методика не оставляет шрамов на голове пациента и сокращает период реабилитации. К сожалению, она может использоваться не при всех кровоизлияниях.
При развитии гидроцефалии проводят дренирование мозговых желудочков с удалением лишней жидкости. Параллельно удаляют кровяные сгустки.
Самый передовой метод удаления гематом – эндоскопический, но он пока только развивается. С помощью введённого в головной мозг нейроэндоскопа можно убирать большие скопления крови и закрыть поверженный сосуд. Параллельно проводят удаление сосудистых патологий: выпячиваний, стенок (аневризм) излишней извитости (мальформаций). Операция не оставляет шрамов и переносится легче трепанации.
После хирургического вмешательства больному назначают препараты, восстанавливающие поврежденные мозговые структуры. Для борьбы с болью применяют обезболивающие средства. Своевременное удаление гематом позволяет снизить летальность, особенно у молодых больных, до 20%.
Противопоказаниями к операции являются:
- глубокая кома;
- пожилой возраст (старше 70 лет);
- неснижаемое АД;
- болезни свёртываемости крови;
- тяжелые патологии внутренних органов.
Ведение пациентов с субарахноидальным кровоизлиянием
При подтверждении диагноза субарахноидального кровоизлияния пациент должен находится в стационаре не менее месяца. Лечение состоит из:
-
Контроля артериального давления и его снижения с помощью медикаментов при необходимости.
-
Назначения препаратов, купирующих головную боль, возбуждение.
-
Нормализации дыхания и метаболических нарушений.
-
Снижения внутричерепного давления путём назначения осмотических диуретиков и поднятия головного конца кровати на несколько недель.
-
Проведения терапевтических мероприятий для предотвращения осложнения в виде спазма мозговых сосудов, то есть профилактики ишемических нарушений.
Опасность САК заключается в том, что многие пациенты обращаются к врачу только спустя некоторое время после начала патологии. Поэтому лечение может проходить с меньшей эффективностью.
Методы лечения инсульта
Лечение инсульта проводится в стационаре. Чем быстрее оно начнётся, тем больше надежды на благополучный исход.
Помощь при инсульте
Прежде всего, надо вызвать скорую помощь, сообщив, что у больного инсульт.
Необходимо обеспечить приток свежего воздуха (расстегнуть одежду, открыть форточки)
Уложить больного нужно так, чтобы голова его находилась выше туловища (для этого можно подложить под голову сверток из простыни или твердую подушку).
Если больной в сознании, желательно измерить артериальное давление и, если оно повышенное, дать ему препарат, который он обычно принимает.
Восстановление после инсульта
 Инсульт неизбежно связан со смертью части мозговых клеток. В зависимости от того, какая именно область мозга пострадала, последствия могут быть различными: речевые нарушения, проблемы с движениями рук и ног, трудности с глотанием. Статистика такова, что только 10% переживших инсульт полностью восстанавливаются, у 25% сохраняются незначительные нарушения, для 40% нарушения оказываются значительными, а 10% требуется профессиональный медицинский уход. Оставшиеся 15% приходится на тех, кто умирает вскоре после инсульта.
Инсульт неизбежно связан со смертью части мозговых клеток. В зависимости от того, какая именно область мозга пострадала, последствия могут быть различными: речевые нарушения, проблемы с движениями рук и ног, трудности с глотанием. Статистика такова, что только 10% переживших инсульт полностью восстанавливаются, у 25% сохраняются незначительные нарушения, для 40% нарушения оказываются значительными, а 10% требуется профессиональный медицинский уход. Оставшиеся 15% приходится на тех, кто умирает вскоре после инсульта.
Каждый случай инсульта индивидуален. И всё же многое зависит от того, какая медицинская помощь оказывается (насколько качественная, в каком объёме, как много больному уделяется внимания, каков уход за ним и т.д.).
Профилактика инсульта
Важно правильно оценивать риск инсульта и принимать меры к его снижению. Количество инсультов растёт и, прежде всего, среди молодёжи (ранее инсульт в молодом возрасте был очень редким явлением).. Многое упирается в образ жизни
Здоровый образ жизни можно считать хорошей тактикой профилактики инсульта. Основные врачебные рекомендации таковы:
Многое упирается в образ жизни. Здоровый образ жизни можно считать хорошей тактикой профилактики инсульта. Основные врачебные рекомендации таковы:
- уменьшите количество холестерина и насыщенных жиров в вашем питании;
- бросьте курить;
- следите за кровяным давлением и поддерживайте его в пределах нормы;
- не набирайте лишний вес;
- следите за сахаром в крови, не упускайте начало диабета. Если диабет диагностирован, соблюдайте предписанные меры;
- полностью откажитесь от алкоголя или сильно ограничьте его употребление;
- регулярно занимайтесь спортом;
- ешьте много фруктов и овощей;
- пройдите лечение от обструктивного апноэ сна.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Причины
Причин развития повторного инсульта несколько, в том числе есть независящие от человека факторы, провоцирующие развитие повторного инсульта:
- Алкогольная, наркотическая зависимость, табакокурение,
- Несоблюдение рекомендаций врача,
- Малоподвижный образ жизни,
- Высокий уровень холестерина,
- Заболевания сердечно-сосудистой системы,
- Неправильный режим работы и отдыха, ночные смены, нарушенный сон,
Наиболее частым вариантом сосудистого нарушения является ишемический инсульт, на долю которого приходится до 85% случаев. Данный вид инсульта вызывает закупорка сосудов, питающих головной мозг либо их критическое сужение.
Развитие ишемического инсульта обусловлено, прежде всего, разрушительным образом жизни человека, что подразумевает: злоупотребление алкоголем, злостное курение, неправильный рацион питания, гиподинамию (недостаточность двигательной активности). Подобные привычки приводят к дефициту кислорода в головном мозге, связанном с неполноценной работой сердца, утратой сосудами своей эластичности и способности к расширению, благодаря которому увеличивается поток крови, что необходимо для нормальной деятельности ЦНС.
Повторный ишемический инсульт возникает в силу ряда основных причин:
- психологических и эмоциональных стрессов;
- чрезмерных нагрузок, тяжелого физического труда (чаще всего рецидивы случаются в дачный период, если больной длительное время пребывает в неудобной позе, вниз головой, к тому же под палящим солнцем, вследствие чего происходит обезвоживание организма, повышающее риск сосудистой катастрофы);
- ухудшения качества жизни;
- ухудшения экологической обстановки;
- безразличного отношения к собственному здоровью (пренебрежения профилактикой, неправильного образа жизни).
Лечение
Терапия инсульта в острый период может включать:
- Купирование боли, коррекция температуры тела (парацетамол, эффералган, напроксен, диклофенак, нередко – опиаты, пропафол). Внутривенно ставят аспизол, дантролен, капельно – магния сульфат.
- Снижение артериального давления, что способствует остановке кровотечения в головном мозге. С этой целью внутривенно вводятся препараты: лабеталол, никардипин, эсмолол, гидралазин. Тем не менее, резкого снижения давления в первые дни не допускают. Далее назначаются таблетированные препараты – каптоприл, эналаприл, капотен (в качестве базисной терапии перорально или через зонд).
- Диуретики при стойком повышении давления (хлоротиазид, андапамид, лазикс), антагонисты кальция (нимотоп, нифедипин).
- В случае резкой гипотензии назначаются вазопрессоры капельно (норадреналин, мезатон, допамин).
- Нередко применяют постоянную внутривенную инфузию для введения вышеперечисленных препаратов с контролем уровня давления каждые 15 минут.
- Для уменьшения отека мозга рекомендуется дексаметазон в течение 3-х дней (внутривенно). Если отек прогрессирует, капельно вводят глицерин, манит, альбумин, рефортан.
- Нередко применяют постоянную внутривенную инфузию для введения вышеперечисленных препаратов с контролем уровня давления каждые 15 минут.
- Препараты для коррекции неврологических симптомов (седативные – диазепам, миорелаксанты – векурониум).
- Местная терапия направлена на устранение пролежней и включает обработку кожи камфарным спиртом, присыпание тальком.
- Симптоматическая терапия – противосудорожные средства (лоразепам, тиопентал или наркоз на 1-2 часа), лекарства от рвоты и тошноты (метоклопрамид, торекан), против психомоторного возбуждения (галоперидол). При пневмонии и урологических инфекциях проводится курс антибактериального лечения.
При наличии крупных гематом (более 50 мл.) выполняется оперативное вмешательство. Иссечение участка кровоизлияния может быть проведено, если она локализована в доступной части головного мозга, а также, если больной не находится в коматозном состоянии. Чаще всего, применяется клипирование шейки аневризмы, пункционно-аспирационное устранение гематомы, прямое ее удаление, а также дренирование желудочков.