Характеристика заболевания
Туберкулез позвоночника (спондилит) представляет собой заболевание воспалительно-инфекционной природы. Патология развивается при проникновении в организм возбудителя, которым является микробактерия (палочка Коха).
Важно понимать, что данный микроорганизм обладает особой способностью, устойчив к воздействию спиртов, кислотной и щелочной среды, экстремальных температур, некоторых видов антибиотиков. Возбудителем туберкулеза позвоночника выступает палочка Коха
 Возбудителем туберкулеза позвоночника выступает палочка Коха
Возбудителем туберкулеза позвоночника выступает палочка Коха
Заражение происходит несколькими способами:
- Воздушно – капельный. При чихании, кашле, во время разговора, бактерии из организма больного человека попадают в воздух, через который они распространяются на значительное пространство. В воздухе микроорганизм сохраняет свою жизнеспособность на протяжении нескольких суток, что делает вероятность заражения довольно высокой;
- Алиментарный (через продукты питания). Данный способ является менее распространенным, ведь большинство бактерий Коха, попав в организм человека с зараженными продуктами питания, погибает в желудке или кишечнике;
- Контактно-бытовой. Так как бактерии обладают повышенной устойчивостью к воздействию окружающей среды, заражение возможно и при непосредственном контакте с больным. Либо при использовании инфицированных предметов обихода (полотенца, постельное белье).
Как протекает заболевание?
В зависимости от разновидности патологии, ее течение может быть различным.
| Костный спондилит: | Синовиальный спондилит: |
| Бактерия поражает губчатую костную ткань позвоночника. В результате этого внутренние слои костной ткани деформируются, в позвонке образуется полость. С течением времени она заполняется соединительной тканью, имеющей зернистую структуру. Это приводит к значительной деформации костной и суставной тканей позвоночника. Если пациенту не оказать должную помощь, заболевание приводит к ограничению подвижности, и, как следствие, к инвалидности. | При данной форме заболевания воспалительный процесс охватывает суставную ткань. На начальных стадиях развития очаги воспаления изолированы, симптомы патологии проявляются слабо. С течением времени заболевание прогрессирует, воспалительный процесс охватывает межпозвоночные диски, расположенные поблизости. Воспаление становится все более обширным, что приводит к разрушению межпозвоночных дисков, позвонков и, в конечном итоге, к значительной деформации позвоночного столба. |
Классификация и стадии развития
Существует несколько критериев, по которым принято выделять различные формы болезни. Так, в зависимости от области поражения, различают костную форму (поражаются глубокие слои костной ткани позвонка) и синовиальную (воспаление охватывает хрящевую ткань межпозвоночного диска).
Патология может иметь локальный характер, когда имеет место единичный, изолированный очаг воспаления. Распространенный — когда очаг воспаления охватывает область соседних позвонков, или множественный, когда повреждена значительная часть позвоночного столба.
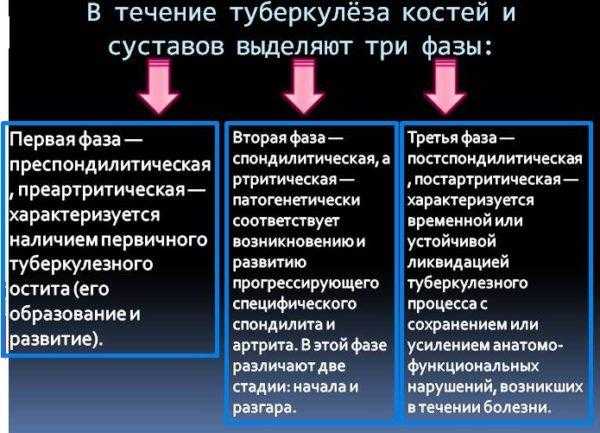
Стадии развития
Заболевание развивается постепенно, всего выделяют 5 стадий, для каждой из которых характерны свои симптомы:
- На начальной стадии формируется первичный остит – незначительная деформация тканей. При этом какие – либо проявления патологии могут отсутствовать;
- Позвоночник не теряет свои функции, однако, при физических нагрузках пациент испытывает дискомфорт и болезненные ощущения;
- Подвижность позвоночника постепенно утрачивается;
- Позвонки и межпозвоночные диски сильно деформированы, разрушены;
- На заключительной стадии развития болезни у пациента возникают различного рода осложнения.
Распространенность заболевания
Туберкулез позвоночника считается довольно распространенным заболеванием, примерно в половине случаев инфицирования развивается именно поражение позвоночного столба.
Причем нередко (примерно в 10% случаев) данная патология возникает совместно с другими активными формами туберкулеза (например, туберкулез легких, кишечника). Известно, что болезнь чаще встречается у мужчин в возрасте 20-40 лет.
Воспалительный процесс может возникать на любом участке позвоночного столба, однако, наиболее часто болезнь развивается в грудном (60%) и поясничном (30%) отделах позвоночника. Крестцовый и шейный отдел повреждаются сравнительно редко (в 5% случаев).
Общие данные
При туберкулезе позвоночника поражены один или несколько позвонков, а также другие структуры, которые принимают участие в формировании позвоночного столба – межпозвоночные диски и связки.
Это наиболее часто диагностированная разновидность костно-суставного туберкулеза. Им болеют как дети и подростки, так и взрослое население. Мужчины страдают несколько чаще, чем женщины – это касается всех возрастных категорий.
По статистике поражены отделы:
- в 60% случаев – грудной;
- в 30% – поясничный;
- в 5% — шейный;
- в 5% — крестцово-копчиковый.
Обратите внимание
Изолированный туберкулез одного позвонка наблюдается довольно редко, в большинстве случаев выявляют поражение нескольких или всех позвонков одного отдела позвоночного столба. В 70% всех диагностированных случаев в туберкулезный процесс вовлекаются два позвонка, в 20% случаев – три или больше.
Поражение многих позвонков в основном диагностируют при заболевании грудного и грудопоясничного отделов позвоночного столба.
Описываемая патология редко выявляется в изолированном виде. В последние 10-12 лет отмечается увеличение количества случаев, когда туберкулез позвоночника был диагностирован в сочетании с другими формами этой патологии – туберкулезом легких, глаз, почек, печени и так далее.
Типы и степени туберкулезного спондилита
Классификация туберкулеза позвоночника осуществляется по локализации и числу очагов поражения, а также по степени развития болезни.
Таблица. Формы заболевания по распространенности очагов поражения
| Форма | Характеристика |
|---|---|
| Локальная | Также называется туберкулезным оститом. Представляет собой одиночный очаг, который не выходит за пределы позвонка или позвоночного сегмента. Считается самой легкой формой болезни. |
| Множественная | Очаги поражения находятся сразу в двух или более несмежных позвонках. Такая форма быстрее прогрессирует и приводит к более серьезным последствиям. |
| Сочетанная | В организме одновременно наблюдаются очаги инфекции в позвоночнике и внутренних органах, например, в легких, почках или мочевом пузыре. Данная форма самая тяжелая и требует длительного лечения. |
Формы поражения позвонков при туберкулезе
По степени развития выделяют пять стадий заболевания:
- I – туберкулезный остит. Характеризуется единичным поражением и умеренной симптоматикой;
- IIа – прогрессирующий спондилоартрит. Характеризуется распространением очага за границы позвонка и формированием отростков из костной ткани. Функции позвоночника при этом не нарушаются;
- IIб – прогрессирующий спондилоартрит с деформацией пораженных сегментов и нарушением функций позвоночного столба;
- III – деструктивный спондилит (хронический). Отличительной чертой являются усиливающиеся структурные изменения в позвонках после каждого обострения и почти полная потеря двигательных функций;
- IV — посттуберкулезный спондилоартроз. Характеризуется затиханием воспалительных процессов в тканях, уменьшением выраженности симптомов с одновременным увеличением деформации позвонков.
Фазы развития костно-суставного туберкулеза
Профилактика
Профилактические мероприятия у детей и взрослых отличаются. В детском возрасте основой профилактики туберкулеза является вакцинация БЦЖ. Это вакцина, приготовленная из штамма ослабленной бычьей микобактерии. В процессе производства вакцины микобактерия почти полностью утрачивает свою вирулентность, поэтому она безопасна для ребенка.
В соответствии с Национальным календарем профилактических прививок вакцинацию БЦЖ проводят в роддоме в первые 3-7 дней жизни малыша. Такая прививка делается подкожно. Таким образом обеспечивается развитие локального туберкулезного процесса, который безопасен для здоровья. Иммунитет после прививки БЦЖ сохраняется примерно 5 лет. Поэтому ревакцинацию проводят в 7 и 14 лет.
Эффективность БЦЖ-вакцинации до сих пор вызывает вопросы. Считается, что новорожденных она защищает на 82%, а детей школьного возраста — на 644. Пока это самый эффективный способ предупреждения заболевания.
Что касается профилактики туберкулеза у взрослых, то это ежегодные профилактические осмотры и флюорографические обследования. Особенно это касается групп риска.
Среди неспецифических мер профилактики туберкулеза можно выделить следующие:
- полноценное питание;
- физические нагрузки;
- исключение вредных привычек (курения и злоупотребления алкогольными напитками);
- соблюдение режима труда и отдыха;
- избегание стрессов;
- систематическая влажная уборка и проветривание помещений;
- соблюдение личной гигиены.
Симптомы
Основными проявлениями туберкулёза лёгких являются: общая слабость, периодическое повышение температуры тела, повышенная утомляемость, снижение аппетита, появление потливости, кашель может быть как сухим, так и с мокротой, одышка, боли в грудной клетке, в некоторых случаях кровохарканье. Наличие или отсутствие тех, или иных симптомов зависит от стадии заболевания, возраста человека, сопутствующих заболеваний.
На ранних этапах симптомы туберкулеза проявляются слабостью, повышенной утомляемостью, снижением аппетита, раздражительностью, потерей веса, ухудшением работоспособности. Изначально больные объясняют симптомы повышенными физическими или умственными нагрузками и не связывает их с началом заболевания
Особенно обратить внимание на симптомы туберкулезной интоксикации следует людям, которые относятся к группе риска по заболеваемости
Периодическое повышение температуры тела характерно как для большинства инфекционных, так и неинфекционных болезней.
В случае с туберкулезом температура тела может быть в пределах нормальных, субфебрильных и фебрильных значений. Отличительная черта — выраженные колебания и повышение температуры, связанные с ним физическими или психоэмоциональными нагрузками. Чаще всего, такие больные даже не замечают повышение температуры.
Другой весьма частый признак интоксикации — излишняя потливость. Наиболее подверженными участками для возникновения данного симптома выделяют голову и грудь. Появляется симптоматика в основном ночью или утром.
Кашель характерен для многих заболеваний дыхательной системы. Причиной тому могут быть воспалительные процессы, опухоли и другие болезни легких.
Первоначальные стадии туберкулеза не всегда сопровождаются кашлем. В некоторых случаях, люди отмечают незначительное периодическое покашливание. По мере прогрессирования заболевания симптом может усиливаться. Кашель может быть как сухим, так и с выделением мокроты.
На ранних стадиях туберкулёза мокрота почти всегда отсутствует. Если она выделяется, то имеет место быть сопутствующий хронический бронхит.
Одышка при туберкулёзе говорит о дыхательной или сердечной недостаточности. Причиной для её возникновения при болезнях дыхательной системы служит уменьшение площади дыхательной поверхности и бронхиальной проходимости, ухудшение прохождения газов через стенку альвеол.
Причиной болевых ощущений в груди могут быть болезни трахеи, легких, сердца, грудной стенки, органов брюшной полости в некоторых случаях, пищевода, аорты, перикарда, плевры. В случае с туберкулёзом лёгких — боль в грудной клетке связана с вовлечением в процесс воспаления париетальной плевры. Помимо прочего, появлению данного симптома способствует формирование перифокального адгезивного плеврита.
В таких случаях, болевые ощущения появляются и усиливаются при дыхательных движениях, кашле, резких действиях. Локализуется боль в большинстве ситуацией в проекции пораженного участка легкого на грудную стенку. Если воспалительные процессы идут в диафрагмальной и медиастинальной плевре, боль может иррадиировать в разные места, начиная от шеи и до области сердца.
Резко возникшая боль грудной клетки нередко говорит о спонтанном пневмотораксе, который является осложнением основного заболевания. Болевые ощущения имеют связь с положением тела, усиливаются при разговоре и кашле, не характеризуются иррадиированием в левую руку. Перечисленные особенности нехарактерны для приступа стенокардии или инфаркта.
Кровохарканье свойственно лишь для некоторых форм туберкулеза легких — инфильтративный, фиброзно-кавернозный и цирротический. Поэтапно оно останавливается и в течение нескольких дней после случившегося откашливаются темные сгустки.
В общем туберкулез органов дыхательной системы имеет симптоматику схожую с большинством инфекционных болезней. Нередко маскируется под грипп или пневмонию. Антибиотики широкого спектра действия могут вызвать временное улучшение состояния пациента. В такой ситуации наблюдается волнообразное течение, для которого характерны периоды обострения и периоды благополучия.
При туберкулезе других органов и систем помимо симптомов туберкулезной интоксикации, могут проявиться местные признаки заболевания. Например, при туберкулёзе костей суставов — болевые ощущения в суставе.
Причины туберкулеза
Туберкулез, поражающий легкие, является наиболее заразным типом, но обычно он распространяется только после длительного контакта с больным. У большинства здоровых людей естественная защита организма от инфекций и болезней убивает бактерии, и заболевание не развивается, или предотвращает их распространение в организме. Если иммунной системе не удается убить или сдержать инфекцию, она может распространиться в легкие или другие части тела, и развивается активный туберкулез с клиническими проявлениями. В некоторых случаях бактерии заражают организм, но не вызывают никаких симптомов – это называется латентный туберкулез. До 10% людей с латентным туберкулезом в конечном итоге заболевают активной формой болезни через несколько лет после первоначального заражения. Хотя туберкулез передается так же, как простуда или грипп, он не настолько заразен. Человеку придется проводить длительные периоды (несколько часов) в тесном контакте с инфицированным, чтобы самому заразиться инфекцией. Например, туберкулез обычно передается между членами семьи, живущими в одном доме. Не все больные туберкулезом заразны — пациенты с внелегочной формой заболевания не распространяют инфекцию и не опасны для окружающих.
Симптомы туберкулеза суставов
На ранних стадиях туберкулеза суставов наблюдается ухудшение общего состояния пациента: вялость, быстрая утомляемость, повышенная раздражительность, снижение аппетита и повышение температуры тела до субфебрильных цифр. Такое состояние может сохраняться на протяжении нескольких недель или месяцев, при этом местные симптомы отсутствуют, определить локализацию процесса не представляется возможным, но туберкулиновые пробы подтверждают туберкулезную сенсибилизацию.
В последующем отмечается ухудшение функции сустава, обусловленное неспецифическим реактивным воспалением окружающих тканей. Возникает слабость конечности, утомляемость при ходьбе, изменение походки, гипотония мышц и щадящее ограничение движений. На этой стадии симптомы появляются при нагрузке и быстро исчезают в состоянии покоя. При благоприятном развитии событий воспаление проходит бесследно или оставляет после себя очаг перестроенных костных балок, при этом, несмотря на исчезновение локального воспалительного процесса, может наблюдаться сохранение стойкой атрофии мышц конечности.
При медленном прогрессировании воспалительного процесса симптомы нарастают, туберкулез сустава переходит в малую форму. Выявляются местные трофические расстройства, атрофия или выраженная гипотония мышц. Сустав утолщается, отмечается ограничение движений, более выраженное в направлении мышцы, ближе всего прилегающей к очагу поражения или суставной капсуле. При адекватном своевременном лечении воспалительные явления затихают, оставляя после себя дистрофические изменения в суставе и окружающих тканях.
При ослаблении организма, отсутствии или позднем начале лечения наблюдается дальнейшее прогрессирование туберкулеза сустава. Температура кожи над очагом поражения повышается, контуры сустава сглаживаются, образуется выпот. При дальнейшем прогрессировании отек нарастает, выпот растягивает капсулу сустава, сдавливая мелкие сосуды и нервные окончания. Появляются боли в дистальном сегменте: при поражении тазобедренного сустава – в коленном суставе, при поражении плечевого сустава – в пальцах и кисти. Ограничение движений становится более выраженным, конечность устанавливается в патологическом положении, формируется защитная болевая контрактура.
На фоне активизации местного процесса нарастают общие симптомы. Сон больного становится неспокойным, отмечается выраженная потеря аппетита, температура тела может повышаться до 38-38,5 градусов. В этом периоде из-за чрезмерного напряжения переполненной жидкостью капсулы сустава возможен прорыв гноя в окружающие мягкие ткани. Образуются натечные абсцессы, в ряде случаев формируются свищи, что отягощает и осложняет течение туберкулеза сустава.
Продолжительность активной стадии зависит от времени начала лечения. В последующем общее состояние больного нормализуется, местные симптомы постепенно затухают: боли и отек исчезают, контрактура становится менее выраженной, объем движений в суставе увеличивается. Степень восстановления функции зависит от состояния сустава (наличия спаек и участков рубцового перерождения капсулы), в тяжелых случаях могут формироваться артрогенные контрактуры. Туберкулезные абсцессы обызвествляются или рассасываются. В отдаленном периоде сохраняется атрофия мышц, дистрофия мягких тканей и деформации, возникшие в результате разрушения костей.
Туберкулез костей и суставов или костно-суставной туберкулез
Костно-суставной туберкулез- заболевание детского и юношеского возраста, хотя в последнее время чаще стали поражаться пациенты старшего и даже старческого возраста. У детей наиболее часто поражается позвоночник. Далее по частоте следуют: тазобедренный, коленный, голеностопный и плечевой суставы. Туберкулезной инфекцией могут поражаться короткие трубчатые кости, фаланги пальцев и плоские кости.
КСТ является одним из местных проявлений общей туберкулезной инфекции. Это всегда вторичное заболевание. Первичный очаг локализуется, как правило, в легких или лимфатических узлах средостения. Распространение инфекции происходит гематогенным путем. Лимфагенный контактный путь считается возможным только при поражении грудного отдела позвоночника. Появление туберкулезного процесса за пределами легочной ткани всегда свидетельствует о генерализации процесса. Отсевы могут быть не только в костную систему, но и в мочеполовую, могут поражаться оболочки головного мозга, кожа и ее придатки. При диссеминации палочки Коха (1882г.) могут оседать во многих костях, однако специфический воспалительный процесс развивается, как правило, в одной из них.
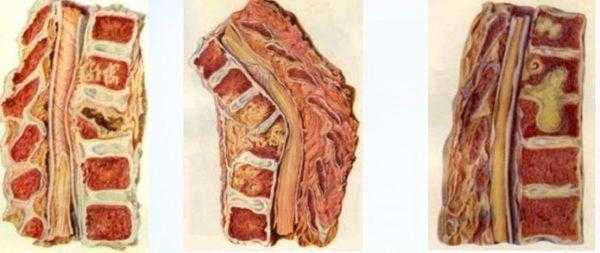
Фтизиохирургами выделяются три ФАЗЫ в течении КСТ:
1.ФАЗА-ПРЕАРТРИТИЧЕСКАЯ-костный деструктивный очаг располагается в области метафиза или эпифиза. Процесс не распространяется на сустав.
2.ФАЗА-АРТРИТИЧЕСКАЯ-костный деструктивный очаг проникает через покровный хрящ пораженной кости в полость сопредельного сустава. Развивается специфический туберкулезный артрит.
3.ФАЗА-ПОСТАРТРИТИЧЕСКАЯ-наступает после затихания воспалительного процесса как в кости, так и в суставе. При этом происходит формирование артроза или анкилоза, то есть неподвижности в суставе.
Если патологический процесс локализуется в теле позвонка, то фазы туберкулезного поражения делятся следующим образом:
1.ФАЗА-ПРЕСПОНДИЛИТИЧЕСКАЯ, когда патологический очаг ограничен только позвонком.
Диагностика туберкулеза
Для диагностики туберкулеза используются несколько тестов в зависимости от типа подозреваемого заболевания.
Легочный туберкулез
Диагностика легочного туберкулеза может быть трудной и обычно требует проведения нескольких анализов. Пациенту может быть назначен рентген грудной клетки или КТ легких, чтобы выявить изменения внешнего вида легких, указывающие на туберкулез, а также будут взяты образцы мокроты для исследования ее на наличие возбудителя инфекции. Эти тесты важны для выбора наиболее эффективного лечения больного.
Внелегочный туберкулез
Для подтверждения внелегочного туберкулеза можно использовать несколько тестов, которые включают:
- КТ, МРТ или УЗИ пораженной части тела;
- эндоскопические методы исследования – фиброгастродуоденоскопия, лапароскопия;
- анализы мочи и крови;
- биопсия — небольшой образец ткани или жидкости берется из пораженной области и исследуется на наличие микобактерий;
- люмбальная пункция, при которой небольшой образец спинномозговой жидкости берется из основания позвоночника и исследуется на предмет распространения бактерий на нервную систему.
Диагностика на латентный туберкулез
В некоторых случаях человеку может потребоваться пройти тест на латентный туберкулез, например, это может потребоваться, если он находился в тесном контакте с кем-то, у кого была установлена активная легочная форма заболевания, или если он недавно был в стране с высоким уровнем туберкулеза. Проба Манту — широко используемый тест на латентный туберкулез. Она заключается в введении небольшого количества вещества под названием туберкулин в кожу предплечья. Его также называют туберкулиновой кожной пробой (ТКП). Если у пациента латентная туберкулезная инфекция, кожа будет чувствительна к туберкулину, и на месте инъекции появится твердая красная шишка, обычно в течение 48–72 часов после проведения теста. Если у человека очень сильная кожная реакция, ему потребуется рентген грудной клетки, чтобы подтвердить наличие активного туберкулеза. Если у него нет скрытой инфекции, кожа не отреагирует на пробу Манту. Однако, поскольку для развития туберкулеза может потребоваться много времени, возможно, придется пройти повторное обследование на более позднем этапе. Если пациенту сделали прививку БЦЖ, у него может быть легкая кожная реакция на пробу Манту, и это не обязательно означает, что у него латентный туберкулез.
Анализ высвобождения гамма-интерферона
Анализ высвобождения гамма-интерферона (IGRA) — это анализ крови на туберкулез, который становится все более доступным. Он может использоваться для диагностики латентного туберкулеза:
- если у пациента положительная проба Манту;
- если он ранее делал вакцинацию БЦЖ — проба Манту может быть ненадежной в этих случаях;
- как часть скрининга на туберкулез, если он только что прибыл из страны, где туберкулез распространен;
- если пациент собирается пройти курс лечения, который подавит его иммунную систему; если он медицинский работник.
Туберкулез костей у детей: лечение
Очень важно в период болезни создать полный покой для пораженных тканей маленького пациента. Для этой цели используется ортопедическое лечение – иммобилизация кокситными гипсовыми повязками, гипсовая кроватка, наложение лонгет
Общее лечение осуществляется стационарно. На протяжении всего цикла терапии больной ребенок обеспечивается полноценным питанием, врачи непрестанно следят за его режимом
Очень важно, чтобы больной гулял, получая достаточное количество воздуха и солнца. Все эти, казалось бы, простые мероприятия повышают сопротивляемость болезни детского организма
Лечение туберкулеза костей и суставов у детей и требуют длительного приема нескольких видов специфических антибиотиков, воздействующих на палочку Коха.
К таким противотуберкулезным препаратам относят:
- рифампицин;
- изониазид;
- этамбутол;
- пиразинамид;
- рифабутин;
- некоторые аминогликозиды.
Лечение подбирают к конкретному случаю каждого пациента. Его необходимо продолжать в течение длительного периода, от 6 месяцев до 2 лет, до полной гибели всех бактерий. Ослабление симптомов не должна приводить к преждевременному прекращению лечения, т.к. это может вызвать рецидив заболевания.
При подборе терапии специалист учитывает несколько факторов:
- На начальных этапах может быть использована схема, подразумевающая прием трех препаратов.
- При наличии тяжелых форм туберкулеза у детей лечение включает прием четырех противотуберкулезных препаратов.
- При подборе лекарств всегда учитываются результаты антибиограммы – определения спектра чувствительности исследуемой бактериальной культуры к различным антибиотикам
- При тяжелой форме рекомендуют долгосрочное лечение – от года до двух лет.
- Если маленькому ребенку назначается этамбутол в дозировке 25 мг/кг/день, то такое лечение не может занимать более 30 дней. Это ограничение связано с невозможностью проведения периодического офтальмологического мониторинга.
- Раз в месяц-два (особенно на начальном этапе) проводят оценку эффективности проводимого лечения
В случае неблагоприятного клинического течения, а также наличие тяжелой лекарственной непереносимости, у детей может проводиться хирургическое лечение туберкулеза. Цель операции – уменьшить бактериальную нагрузку. Это не альтернатива антибактериальной терапии, а вспомогательный элемент. Без дальнейшего приема препаратов (возможно после операции будут назначены меньшие дозы) выздоровление не наступит.
Хирургические методы лечения на фоне антибактериальной терапии и общеукрепляющего лечения способствуют значительному сокращению сроков излечения. На сегодняшний день, в бельгийских клиниках существуют такие методы хирургического вмешательства:
- радикальные – удаление патологического очага;
- вспомогательные, для создания более благоприятных условий для проводимого лечения;
- корригирующие, позволяющие устранить последствия перенесенной болезни.
Так же важная роль отведена и лечебной физкультуре. Регулярные упражнения позволяют улучшить общее состояние пациента, снизить риск мышечной атрофии и вторичных деформаций. При этом, пораженный участок не участвует в активных движениях, находясь в полном покое и фиксации. Так же, с помощью гимнастики, после затихания острого процесса, корректируется осанка, при необходимости проводится обучение ходьбе.
Особенности заболевания
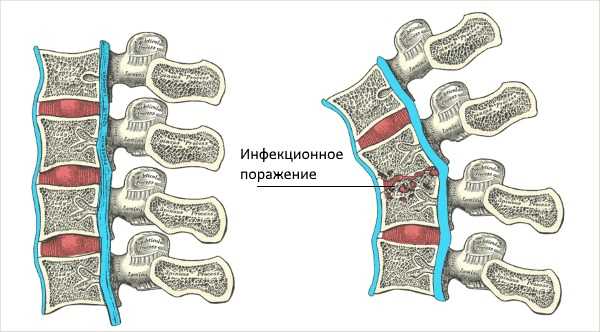
Туберкулез позвоночника, или туберкулезный спондилит, вызывается микобактериями, которые распространяются по лимфатическим и кровеносным сосудам. Чаще всего очаг поражения локализуется в центре позвонка, в отдельных случаях может находиться в дужках, остистых и суставных отростках. В процессе развития болезни на пораженном участке образуются множественные гранулемы, что приводит к разрушению костной ткани и возникновению абсцесса. Вместе с телом позвонка повреждается и межпозвонковый диск, в результате чего уменьшается его высота, снижаются амортизирующие свойства, нарушается подвижность позвоночника.
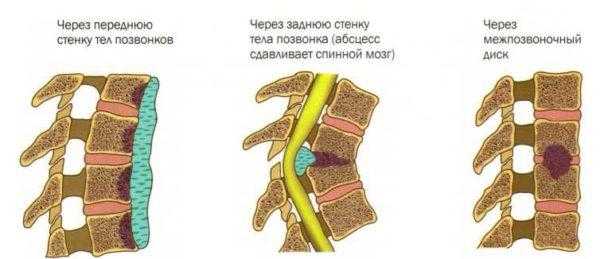
Типы поражения позвоночника при туберкулезе
Наиболее подвержен туберкулезу грудной отдел – около 60% от всех случаев заболевания, 30% приходится на поясничный отдел, 10% — в равных долях поражение шейных позвонков и крестца. Если иммунная защита организма достаточно сильная, гранулезная ткань постепенно перерождается, на месте поражения образуется рубец, развитие болезни полностью прекращается. Иногда даже происходит полное восстановление костной структуры. При наличии неблагоприятных условий на фоне ослабленного иммунитета туберкулез быстро прогрессирует, абсцесс распространяется на мягкие ткани, развивается некроз. Когда в процесс вовлекается сразу несколько сегментов, происходит деформация позвоночника, проявляющаяся, в основном, кифозом.
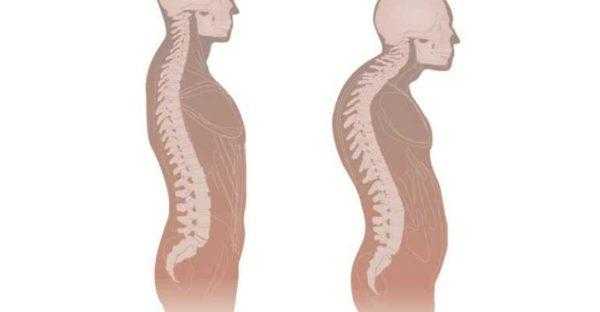
Одним из последствий туберкулеза позвоночника является развитие кифоза
Чем грозит туберкулез позвоночника? Помимо ортопедических нарушений, выражающихся в искривлении позвоночного столба и нестабильности позвонков, заболевание провоцирует множество других осложнений:
- аллергические реакции вследствие поражения токсинами;
- нарушение белкового обмена;
- корешковый синдром;
- вторичный иммунодефицит;
- миелопатия;
- образование свищей;
- нарушения в работе органов таза;
- парезы различной тяжести.
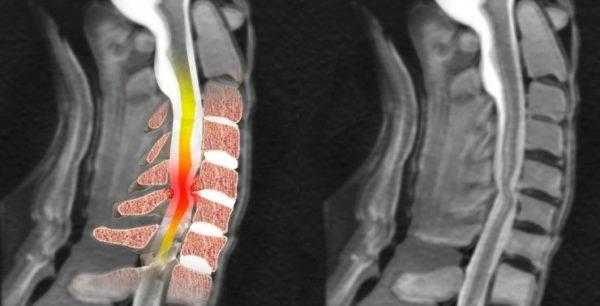
Среди осложнений туберкулеза позвоночника — развитие миелопатии
Симптомы и методы диагностики
На начальных этапах развития болезни симптомы могут и не проявляться, но, с течением времени заболевание приобретает характерную клиническую картину.
Основными признаками туберкулеза позвоночника считаются:
- Незначительное повышение температуры тела (по мере прогрессирования болезни температурные показатели будут увеличиваться);
- Хроническая усталость, плохое самочувствие;
- Снижение интеллектуальной и физической трудоспособности;
- Появление болезненных ощущений (на последних стадиях боль возникает даже в состоянии покоя);
- Снижение функциональности позвоночника, искривление позвоночного столба;
- Постоянное чувство напряжения мышечной ткани позвоночника (при воздействии на нее пациент ощущает боль);
- Снижение чувствительности конечностей, дальнейшая их парализация.
Диагностика
Для постановки диагноза необходимо оценить совокупность клинических проявлений болезни, а также провести ряд инструментальных исследований. Наиболее информативными являются рентгенография грудной клетки и МРТ позвоночника.
Рентгеновское исследование позволяет обнаружить первичные очаги туберкулезной инфекции, которые расположены в лимфатических узлах грудной клетки, а также в верхних отделах легких. Данный метод также позволяет определить давность инфицирования.
Если патология находится на ранней стадии развития, при помощи исследования можно увидеть незначительную деформацию тел позвонков. Если же инфицирование произошло давно, в очагах поражения образуются кальциевые отложения, которые можно увидеть при помощи рентгена.
МРТ позволяет определить наличие туберкулезных абсцессов, образующихся в области поражения, оценить степень деформации позвонков и искривления позвоночного столба.
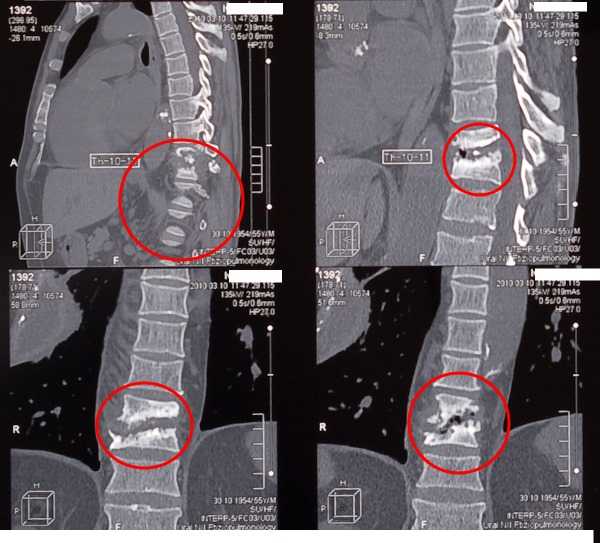 КТ позвоночника при туберкулезе
КТ позвоночника при туберкулезе
Для получения более детальной картины развития болезни используют и другие диагностические методы, такие как: УЗИ; КТ; гистологическое исследование тканей пораженного участка; биопсия.
Хотите узнать какие еще существуют инфекционные заболевания позвоночника?
- Какие симптомы у туберкулезного спондилита позвоночника?
- Насколько опасен остеомиелит позвоночника рассказывается на странице https://spinatitana.com/pozvonochnik/infektsii/osteomielit-pozvonochnika.html
- Чтобы узнать можно ли полностью вылечить миелит спинного мозга, перейдите по этой ссылке https://spinatitana.com/pozvonochnik/infektsii/mielit-chto-eto-za-bolezn.html
- Узнать, что такое эпидуральный абсцесс, можно в следующей статье
- Подробнее о лечении спондилодисцита позвоночника вы узнаете здесь
- Информация о клинической картине при дисците позвоночника Вы найдете в следующей статье https://spinatitana.com/pozvonochnik/infektsii/distsit-pozvonochnika.html
Диагностика
Для постановки точного диагноза одних только симптомов недостаточно, поэтому больному назначают проведение инструментальной диагностики. Традиционный метод – рентгенография в боковой и переднезадней проекции. Это позволяет определить локализацию инфекционного очага, степень изменения в структуре тканей, наличие абсцессов и сужение позвоночного канала. Для более точного анализа рекомендуется проведение МРТ либо КТ, особенно в тяжелых случаях. Дополнительно делают анализ крови и туберкулиновую пробу.
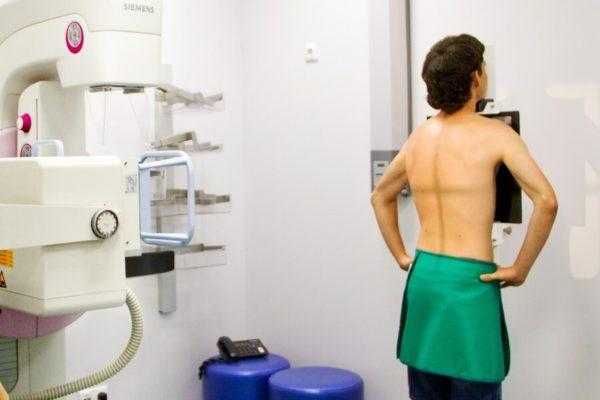
Для диагностики туберкулеза позвоночника чаще всего применяют рентгенографию


































