Диагностика гепатита
При постановке диагноза врач учитывает данные опроса (жалобы и история их появления), осмотра (желтуха, увеличенная печень) и результаты анализов. Основные виды лабораторных исследований крови:
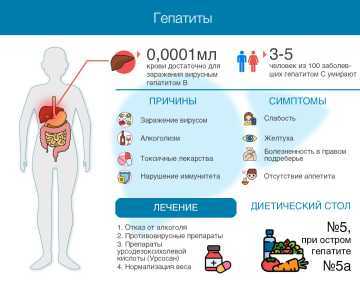 Гепатиты: причины, симптомы, лечение
Гепатиты: причины, симптомы, лечение
- на билирубин и печеночные ферменты (АСТ, АЛТ, щелочная фосфатаза);
- уровень белка и его фракций в крови (альбуминов, глобулинов);
- коагулограмма (тест на свертываемость);
- на антитела (специфические иммуноглобулины М и G, к печеночным клеткам);
- на антигены (РНК и ДНК вирусов).1
При гепатите типично повышение билирубина и активности ферментов печени, снижение белка за счет альбуминов, уменьшение свертывающей способности крови. При желтухе сдают анализы мочи и кала на уробилин и стеркобилин. Они помогают исключить внепеченочные причины пожелтения кожи. В особых случаях назначают анализ крови на ионы меди, железа, ферритин, а также генетическое обследование.
Для выявления изменений в печени рекомендуется УЗИ. Исследование показывает увеличение органа, неоднородную структуру, диффузные изменения. При необходимости в план обследования включают томографию, радионуклидное сканирование, пункционную биопсию печени.
Пути заражения и причины гепатитов
Заражение вирусной инфекцией B и C происходит при контакте здорового человека с кровью больного. Это возможно при:
- переливании крови;
- стоматологических и хирургических манипуляциях;
- использовании нестерильных игл;
- пирсинге, татуировках;
- маникюре, педикюре;
- во время анализов или операций (у врачей).
Также возможна передача вируса при половом контакте и от матери к плоду.
Вирусы гепатита А и Е передаются через воду, посуду, предметы обихода. При этом источником заражения нередко является человек без каких-либо внешних признаков болезни.
Известно о случаях развития гепатита после курса противотуберкулезных и противосудорожных препаратов, средств для наркоза, антибиотиков (это лекарственный гепатит). Особо тяжелые формы возникают при отравлении грибами, промышленными ядами (токсический гепатит) и парацетамолом.
Основные признаки заболевания вирусным гепатитом В
Вирусный гепатит В является распространённой инфекционной болезнью. На сегодня порядка 2 миллиарда людей заражены вирусом, каждый год умирает около 2 млн больных. Экономический ущерб, который наносит заболевание в странах СНГ, равняется 100 миллионам долларов ежегодно. На поздних стадиях заболевание может перерастать в опухоль или цирроз печени. Особенно это проявляется у людей, которые были инфицированы в детстве. Половина всех клинических гепатитов приходиться на вирусный гепатит В. Смертность от него составляет приблизительно 1%.
Вирусным гепатитом В болеют в основном в странах с низкими социально-экономическими условиями жизни. Всю планету можно условно разделить на регионы с высокой, средней и низкой эндемичностью.
У так называемых «здоровых» носителей вируса наблюдается очень высокий процент скрытых форм инфекции, при которой отсутствуют симптомы вирусного гепатита В. А, значит можно утверждать, что скрытый эпидемический процесс по своей интенсивности и темпам роста превышает манифестный.
В последние годы в эпидемический процесс начало интенсивно вовлекаться молодое население планеты. Среди больных преимущественно лица возрастом от 15 до 30 лет, и таких около 90% зараженных вирусом. Такая ситуация обусловлена тем, что главными источниками распространения инфекции являются половой и «наркозависимый» пути распространения. 80% летальных исходов составляют пациенты в возрасте до 30 лет, которые употребляли наркотики. Большая часть летальных исходов — около 42% — является следствием одновременного инфицирования несколькими формами вирусного гепатита — В, С, D.
Медицинские работники и наркоманы попадают в группу риска заболевания. Первые – потому что часть медработников, ежедневно работает с кровью пациентов, вторые – в связи с использованием одного шприца или заражении половым путём. Часто наблюдается семейный характер заболеваемости, когда реализуются контактный и половой пути заражения.
В человеческий организм инфекция проникает через слизистые или кожные покровы. Потом вирус фиксируется в печени на гепатоцитах. Но возбудитель не оказывает непосредственного воздействия на клетки печени. Огромную роль в патогенезе отыгрывают иммунные комплексы, которые оседают в лимфатических узлах и на эндотелии сосудов внутренних органов. Как следствие возникают аутоиммунные реакции, которые приводят не только к повреждению здоровых клеток, но и приводит к гибели указанных фрагментов, которые влекут за собой осложнения вирусного гепатита В.
Морфологическими изменениями являются дистрофические и некробиотические процессы в перипортальных и центролобулярных зонах печёночной дольки. Позднее это может сформировать холестаз и другие осложнения.
Вирус гепатита G (ВГG –инфекция / HGV)
История открытия вируса связана с заражением обезьян сывороткой крови хиpуpга G. Barker, заболевшего гепатитом «ни А, ни В», проведенного Ф. Дейнхартом в 1967 г. Это позволило высказать предположение о наличии в использованном материале нового вируса, обозначенного как вирус, вызывающий гепатит G. В дальнейшем научная группа фирмы «Аbbоtt» обнаружила у больных гепатитом вирус, обозначенный ВГG. Интерес к этому вирусу связан с близостью свойств ВГG и ВГС. При исследовании крови для гемотрансфузии в разных странах ВГG был обнаружен в 5 – 45% случаях. До 25 – 35% инъекционных наркоманов инфицированы этим вирусом. На половой путь передачи приходится до 10% случаев. У пациентов, перенесших переливание крови и ее компонентов, находящихся на гемодиализе вирус выявлялся более чем в 50%. Вирус G распространен больше, чем ВГС. В РФ выявляемость ВГG: в Москве и области – около 2%, в Якутии – до 8%.
Установлено, что ко-инфекция ВГG у ВИЧ-инфицированных людей приводит к снижению смертности и улучшению клинических показателей инфекции. Также достоверно повышалась эффективность высокоактивной антиретровирусной терапии ВИЧ-инфекции.
Клинически острый гепатит G протекает малосимптомно. Повышение печеночных ферментов (АЛТ и АСТ) – незначительное, может даже отсутствовать. Фульминантный гепатит G протекает с медленным развитием острой печеночной недостаточности от 15 до 50 дней. Летальность высокая. Для определения ВГG следует сдать кровь на антитела – анти-Е2 HGV, а также ПЦР – РНК HGV, но вирус может переодически исчезать по непонятным причинам. Для специфической терапии применяются альфа-интерфероны, почти у половины больных наступает элиминация вируса, однако, полный эффект от ПВТ наблюдается всего у 18 – 20% больных.
Прогноз и профилактика
Прогноз при вирусных гепатитах благоприятный в случае своевременной диагностики и отсутствия тяжелых сопутствующих патологий. Гепатиты А и Е проходят самостоятельно в течение нескольких недель. Это справедливо и для большинства случаев острых форм гепатита В. В 15-20% гепатит В переходит в хроническую форму, что требует поддерживающей терапии во избежание развития цирроза и рака печени.
Чаще всего в хроническую форму переходит гепатит С, но сегодня существует эффективная схема лечения этой болезни, позволяющая добиться полной элиминации вируса. Главное здесь — вовремя диагностировать гепатит С, что совсем нелегко, учитывая длительное бессимптомное течение заболевания.
Что касается профилактики, то при вирусных гепатитах существуют как специфические, так и неспецифические профилактические меры. К первым относится вакцинация. Сегодня можно привиться против вируса гепатита А, В и Е. Против вируса гепатита С прививки пока не разработано.
Неспецифические меры профилактики различны для разных вариантов вируса:
- Для вирусов гепатита А и Е. Это, прежде всего, контроль за чистотой и безопасностью питьевой воды и пищи, а также соблюдение гигиены.
- Для вирусов гепатита В, С и D. К профилактическим мерам относятся соблюдение норм дезинфекции хирургических инструментов, проверка донорской крови, а также защищенные половые контакты.
Как вирусы гепатита разрушают печень
Рассмотрим, что происходит с печенью при инфицировании вирусом гепатита:
- Нарушение обмена билирубина. Билирубин — это продукт превращения гемоглобина. При поражении печеночных клеток (гепатоцитов) нарушаются некоторые этапы метаболизма билирубина. Он скапливается в моче (что приводит к ее потемнению), а в кишечник его поступает мало (из-за чего обесцвечивается кал). Из-за повышенного количества связанного билирубина в крови желтеет кожа и склеры глаз.
- Цитолитический синдром. Это нарушение целостности печеночных клеток, что приводит к выбрасыванию ферментов печени в кровь. Выраженность цитолитического синдрома при гепатитах можно оценить по концентрации печеночных ферментов в крови.
- Холестаз. Нарушение оттока желчи, которая накапливается во внутрипеченочных протоках. Это приводит к отеку печени, повышению уровня билирубина и желчных кислот в крови.
- Поражение тканей печени. Страдает паренхима печени, а также соединительные и сосудистые ткани. Клинически это выражено увеличением размеров печени.
- Дискинезия желчевыводящих путей. Нарушается моторика желчевыводящих путей, например, из-за изменения иннервации.
- Печеночная недостаточность. Развивается при массовой гибели клеток печени. Клинически такое состояние протекает тяжело, его сложно не заметить.
Симптомы хронического гепатита С
К сожалению, в 70-80 % случаев гепатит С имеет первичное хроническое течение. Долгие годы болезнь течет скрыто, практически не проявляя себя. Человек не подозревает о своей болезни, ведет обычный образ жизни, употребляет алкоголь, усугубляя свое состояние, имеет незащищенные половые контакты и заражает других. Функция печени при гепатите С долгое время остается компенсированной, но часто такое мнимое благополучие заканчивается острой печеночной недостаточностью.
Какие косвенные признаки могут натолкнуть человека на мысль о нарушении функции печени?
Тупые боли под правым ребром, периодическая тошнота, нарушение вкуса
Важно понимать, что при постепенной гибели клеток печени оставшаяся масса ткани компенсаторно увеличивается. Печень увеличивается в размерах и растягивает печеночную капсулу, возникает болевой синдром
Поскольку это происходит постепенно, для цирроза печени на фоне гепатита не характерны резкие или острые боли.
Слабость, вялость и сонливость. Крайне неспецифичные симптомы, характерные для множества болезней, однако больные гепатитом часто характеризуют свою слабость как «ужасающую». «Не могу открыть глаза», «готов спать по 20 часов в сутки», «ноги подкашиваются» — такие характеристики часто слышат врачи-инфекционисты.
Периодическое пожелтение кожи и слизистых. При хроническом течении гепатита С желтуха появляется и исчезает. Часто больные отмечают незначительное пожелтение склер или кожи на утро после праздничного ужина с обилием жирной пищи, мяса и алкоголя. Таким образом, в обычные дни печень справляется с обменом билирубина, однако после «двойного» удара жирной пищи и алкоголя временно отказывает.
Суставные боли также являются неспецифичным симптомом гепатита, однако возникают достаточно часто.
Появление синяков, гематом, сосудистых звездочек, избыточная кровоточивость десен, обильные менструации у женщин свидетельствуют о дефиците факторов свертывания крови, за которые отвечает печень.
Сухость и бледность кожи, выпадение волос, ломкость и слоение ногтей являются последствиями нехватки витаминов и нарушений обмена железа, за которые отвечает печень. Часто у больных гепатитом наблюдается выраженный недостаток витаминов группы В и железа, приводящие к анемии (малокровию).
Импотенция и бесплодие часто наблюдаются у больных гепатитом С. Невозможность зачать ребенка, привычное невынашивание беременности часто наблюдаются у женщин-носительниц гепатита С. Основные «половые» симптомы гепатита С у мужчин: импотенция и нарушения сперматогенеза. Это происходит из-за нарушения метаболизма половых гормонов, которые обязательно проходят свои превращения в печени.
Отечный синдром и крайнее его проявление – асцит. Отеки появляются из-за недостаточного количества белка и питательных веществ в крови. Асцит – это скопление жидкости в брюшной полости с пропорциональным увеличением живота, которое и замечает больной. Это происходит из-за нарушения кровотока в сосудах брюшной полости. Данный симптом характерен для цирроза печени на фоне гепатита. Иногда в брюшной полости скапливается до 20 литров жидкости.
Наиболее часто (приблизительно в 70% случаев) какие-либо симптомы как острого, так и (впоследствии) хронического гепатита в течение многих лет отсутствуют, инфицированного человека беспокоят повышенная утомляемость, периодически возникающая тяжесть в правом подреберье, непереносимость интенсивных физических нагрузок. В этом случае носительство вируса определяется случайно во время профилактических осмотров, при госпитализации или попытке сдать кровь в качестве донора.
Лечение хронического вирусного гепатита
Прежде всего пациентам рекомендуют щадящий режим и диету. Из рациона исключают жареные, копченые, маринованные блюда, тугоплавкие жиры (свинина, баранина).5 Категорически запрещается алкоголь в любом виде.
Основа терапии хронических гепатитов — противовирусные препараты. Есть две большие группы средств: препараты на основе интерферона-альфа и прямые противовирусные средства.6
Препараты интерферона-альфа стимулируют работу иммунной системы, направленную на подавление репликации частиц вируса. Противовирусные средства — это специальные химические вещества, подавляющие репликацию вируса на том или ином уровне его жизненного цикла.
Однако препараты обеих групп вызывают довольно серьезные побочные эффекты, поэтому их рекомендуют не всем пациентам, а только при наличии строгих показаний, которые оценивает врач.6 Изучение противовирусных препаратов в последние два десятилетия происходит очень интенсивно, меняются алгоритмы терапии. Так, препараты интерферона в настоящее время теряют свою актуальность при данных заболеваниях
Поэтому принципиально важно обсуждать с врачом программу терапии и следовать назначениям.
В дополнение к основной противовирусной терапии для поддержания функции печени могут быть рекомендованы гепатопротекторы, например на основе эссенциальных фосфолипидов. Они помогают восстанавливать целостность печеночных клеток, способствуют их регенерации, а также могут внести дополнительный вклад в ограничение формирования соединительной ткани в печени.7 Подчеркнем, что препараты эссенциальных фосфолипидов при хроническом гепатите не имеют самостоятельного значения и могут использоваться как дополнение к основной противовирусной терапии.
Хронический вирусный гепатит — это серьезное заболевание, которое может повлечь за собой неблагоприятные последствия. Поэтому не следует заниматься самолечением, терапию хронического гепатита должен проводить только врач.
Как передается вирус гепатита В?
Основной источник вируса гепатита В – кровь. Он может также находиться в других тканях и жидкостях человека, но в намного более низких концентрациях. Риск передачи варьируется в зависимости от конкретного источника.
Как передается вирус гепатита В
Вирус может существовать вне организма в течение не менее 7 дней и при этом вызывать инфекцию.
Кровь. Прямой контакт с зараженной кровью может передать вирус гепатита В через:
- Уколы кожи иглами, ланцетами, скальпелями или другими острыми предметами, загрязненными кровью.
- Прямой контакт с открытыми ранами зараженного человека.
- Брызги, при попадании на кожу с незначительными царапинами, ссадинами, ожогами или даже незначительными высыпаниями.
- Брызги на слизистые оболочки рта, носа или глаз.
Вирус гепатита В может также передаваться при косвенном контакте с загрязненными кровью поверхностями, правда, в меньшей степени. На слизистые оболочки можно перенести возбудителя через руки, загрязненные инфицированной кровью.
Вирус может оставаться стабильным в засохшей крови до 7 дней при 25 °C.
Слюна. Слюна людей с гепатитом В содержит вирус В, но в очень низких концентрациях по сравнению с кровью. Заражение возможно при попадании зараженной слюны в кровь при укусе.
Другие биологические жидкости и ткани. Возбудитель гепатита В обнаружен в сперме и влагалищных выделениях. Вирус может передаваться как во время незащищенного полового акта, так и от матери ребенку во время родов.
Синовиальная жидкость, амниотическая жидкость, спинномозговая жидкость и жидкость, обнаруженная в брюшной полости, тоже могут содержать вирус гепатита В, но риск передачи медицинским работникам при таком контакте неизвестен.
Фекалии, выделения из носа, мокрота, пот, слезы, моча не причастны к распространению гепатита В. Если они явно не загрязнены кровью, риск заражения гепатитом В при контакте с этими жидкостями очень низок.
Как правило, гепатит В не передается при случайном контакте. Однако вирус может распространяться через тесный контакт с носителями в домашних условиях, возможно, из-за частого физического соприкосновения, особенно при наличии микротравм или кожных высыпаний. Вирус также может распространяться при укусе, например, при играх с детьми. Кроме того, источником острых инфекций может быть использование острых инструментов – бритв, зубных щеток, кусачек для ногтей, серег.
Возбудитель гепатита В не распространяется через чихание, кашель, рукопожатия, объятия, поцелуи, кормление грудью, совместное использование посуды, воды или еды.
Пирсинг, татуировка, иглоукалывание и даже маникюрные салоны – это другие потенциальные пути заражения, если не использовать стерильные иглы и оборудование.
Таким образом, вирус гепатита В (ВГВ) передается через зараженную кровь и инфицированные жидкости организма другим людям при помощи:
- прямого контакта с кровью;
- незащищенного полового акта;
- инъекций запрещенных наркотиков;
- нестерилизованных инфицированных медицинских инструментов;
- от зараженной женщины ее новорожденному во время беременности или родов.
О вирусе гепатита В: структура, жизненный цикл
Вирус гепатита В представляет собой небольшой вирус ДНК, принадлежащий к семейству Hepadnaviridae. Связанные вирусы в этом семействе также найдены в сурках, сусликах, белках, пекинских утках и цаплях.
Возбудитель содержит внешнюю оболочку и внутреннее ядро:
- Внешняя оболочка вируса состоит из поверхностного белка, называемого поверхностным антигеном гепатита В или «HBsAg». HBsAg (“австралийский”) может быть обнаружен с помощью простого анализа крови. Положительный результат теста указывает на то, что человек заражен вирусом гепатита В (маркер).
- Внутреннее ядро вируса представляет собой белковую оболочку, называемую ядерным антигеном гепатита В или «HBcAg», которая содержит ДНК вируса гепатита В и ферменты, используемые для репликации вируса. HBeAg входит в состав HBcAg. Он в свободной форме выявляется в крови зараженного и отражает степень репликации вируса. В этот период кровь инфицированного максимально заразна.
Генотипы
Генотипы имеют специфическое территориальное распространение. В отношении одинаковых генотипов разных территорий действуют единые принципы лечения. Они обозначаются арабскими цифрами (от одного до шести), а квазитипы или подтипы обозначают буквами латинского алфавита (a, b, c, d, e) и так далее:
- Первый генотип. Распространен повсеместно, выделены три квазитипа (1a,1b,1c). При подтверждении данного генотипа следует рассчитывать на длительное лечение, в течение одного года и более.
- Второй генотип. Характерно повсеместное распространение генотипа и четыре квазитипа (2 a, b, c, d). Длительность лечения обычно не более шести месяцев.
- Третий генотип. Распространен повсеместно. Доказанным является наличие шести квазитипов (3 a, b, c, d, e, f). Для этого генотипа характерно жировое перерождение (инфильтрация) паренхимы печени – стеатоз. Время лечения зависит от качества диагностики. Среднее время лечения ограничивается шестью месяцами.
- Четвертый генотип. Распространен в странах Ближнего востока и Центральной Африки. В условиях России малоизучен. Выделено десять квазитипов (4a, b, c, d, e, f, g, h, i, j).
- Пятый генотип. Впервые зарегистрирован в Южной Африке. Имеет один квазитип. В условиях нашей страны остается малоизученной патологией.
- Шестой генотип. Зарегистрирован в Азиатских странах, имеет один квазитип. В условиях России малоизучен.
Термин »генотип» означает отличия вируса на молекулярном (генетическом) уровне.
Вирус гепатита В (ВГВ-инфекция / HBV)
Самые ранние упоминания относятся к 1885 г. и сделаны немецким ученым Лурманом во время вспышки оспы в Бремене. Для предотвращения передачи оспы более 1000 рабочих были вакцинированы лимфой от переболевших людей, у которых отметено появления желтухи. И только в 1964 г. американский ученый Барух Блюмберг подробно описал заболевание на примере австралийских аборигенов и открыл поверхностный антиген HBsAg, маркер которого сейчас является специфичным для определения ВГВ. В 1970 г. Д.С.Дейн и Дж.Камерон произвели электронную микроскопия вируса с описанием частиц Дейна – HBsAg, HBcorAg, HBeAg, HBxAg.
Вирус гепатита В является одним из самых стойких вирусов на нашей планете. В сухом состоянии инфицирующая способность (способность к заражению) вируса сохраняется до 21 дня. Одним из основных свойств вируса, обеспечивающего широкое распространение ВГВ, является его высокая инфекционность. Инфицирующая доза крайне низкая до 10 копий. Вирус гепатита В в 100 раз более инфекционен, чем вирус ВИЧ. Высокая устойчивость гепатита В к различным воздействиям внешней среды также обеспечивает его широкое распространение. Имеет 10 генотипов (разновидностей), названы буквами латинского алфавита — A,B,C,D,E,F,G,H, I, J и большое количество субгенотипов. В РФ преобладает генотип D (до 90% случаев) и А (10%).
Около у 1/3 населения планеты выявляются маркеры перенесенной вирусной инфекции ВГВ и у 350 млн. человек – имеются маркеры Хронического ВГВ. От цирроза печени и гепатоцеллюлярной карциномы ежегодно в мире умирает около 1 млн человек. Эти две конечные стадии Хронического ВГВ являются причиной 5-10% трансплантаций печени.
Острый ВГВ заканчивается в большинстве случаев до 90% выздоровлением. Около 10% инфекции переходит в хроническое течение (это, как правило, безжелтушные формы).
Основная цель лечения ВГВ – профилактика прогрессирования фиброза до 4 стадии (цирроза) и гепатоцеллюлярной карциномы, что возможно при стойком подавлении репликации (размножения) вируса в течение нескольких лет (не менее 5 лет). Перед лечением обязательно произвести морфологическую оценку поражения печени – оценка стадии фиброза. До последнего времени использовался инвазивный метод оценки фиброза – пункционная биопсия печени. Но в связи с развитием новых технологий на смену биопсии пришли неинвазивные методы оценки фиброза – это эластография печени (Фиброскан) и Фибромакс. В настоящее время в противовирусной терапии (ПВТ) применяются аналоги нуклеозидов/нуклеотидов: Ламивудин, Телбивудин, Энтекавир, Адефовир, Тенофовир.
Жизненный цикл вируса гепатита В
Вирус гепатита В (ВГВ) имеет сложный жизненный цикл. Вирус проникает в клетку печени хозяина и транспортируется в ядро клетки печени. Оказавшись внутри ядра, вирусная ДНК трансформируется в ковалентно замкнутую кольцевую ДНК (cccDNA), которая служит шаблоном для репликации вируса (создания нового вируса гепатита В).
Жизненный цикл вируса гепатита В
Новый вирус HBV упаковывается и покидает клетку печени, при этом стабильная вирусная cccDNA остается в ядре, может интегрироваться в ДНК клетки печени хозяина, а также продолжать создавать новый вирус гепатита B.
Несмотря на то что жизненный цикл возбудителя гепатита достаточно хорошо изучен, он не полностью понят. Части этого репликативного процесса подвержены ошибкам, что объясняет различные генотипы или «генетические коды» вируса гепатита В.
Из-за мутационной изменчивости происходят ациклические варианты инфекции. Под так называемыми “мутантными вариантами” подразумевают течение заболевания, когда выработка HBsAg присутствует, а определить антитела к ядерному антигену и HBeAg невозможно. Такие случаи тяжело поддаются лечению интерферонсодержащими препаратами.
Только вакцинация защищает от всех видов генотипа вирусов гепатита В, в том числе мутантных.
HBV-вирус отличается очень высокой выживаемостью в окружающей среде. Он сохраняется:
- в замороженном виде около 20 лет;
- при хранении в холодильнике около одного года;
- при нахождении в сухой плазме в течение 25 лет.
Погибает при воздействии высокой температуры (1200°C) и одновременно давления (автоклав) после 45 минут, при температуре 1800°C (сухожаровой шкаф) после 60 минут. Инактивация вируса происходит через 2 часа при воздействии 2% хлорамина, а 1,5% формалина через неделю.
Различают несколько генотипов возбудителя, отличающихся структурой генома примерно на 8%, и имеющих строгое географическое распределение. Всего их 10, обозначаются от A до J. Они распространены в следующих странах/географических областях земного шара:
- тип A – в Европе, в Африке, в США, в Индии;
- тип B – в Индонезии, в Китае, во Вьетнаме;
- тип С – в США, в Японии, в Корее, в Азии, в Австралии, во Вьетнаме, в Китае, в Полинезии, в Тайване;
- тип D – в США, в России, в Индии, на Среднем Востоке, на Средиземноморском побережье;
- тип E – в Африке;
- тип F – в Полинезии, в Америке;
- тип G – только в Европе;
- тип H – на американском континенте;
- тип I – во Вьетнаме, в Лаосе;
- тип J – только в Японии.
Генотипы, кроме моно: E, G, H, I, J, разделяются на субгенотипы, которые также распространены в определенной области. Активная миграция населения, наблюдающаяся в последнее время, привела к отклонениям в распределении вируса в мире.
Такое разделение возбудителя гепатита В имеет значение для клинической практики, оценки вероятного исхода инфицирования и оценки проводимого лечения.
Установлено, что если развивается острая форма заболевания, вызванная инфицированием генотипами A, D, она с наибольшей вероятностью перейдет в хроническую форму, по сравнению с инфицированием генотипами B, C.
Заражение вариантом (генотипом) С характеризуется более выраженной тяжелой вирусной нагрузкой, по сравнению с В, и более частыми мутациями в основном промоторе гена BCP. Вариант D имеет распространенность мутаций BCP выше, чем генотип А.
Инфицирование генотипами C, D приводит к тяжелому течению заболевания с развитием цирроза и гепатоцеллюлярной карциномы, которое не реагирует на терапию препаратами группы интерферонов. В свою очередь виды вируса A, B отвечают на такое лечение.
Лечение гепатита
При остром воспалении печени назначают постельный режим и диетический Стол №5а, который подразумевает обязательный отказ от алкоголя, жирной, острой пищи и наваров (бульоны, холодец). Диетический стол вне обострения – №5 по Певзнеру. Рацион основан на отварных овощах, нежирном мясе и рыбе в виде паровых котлет и тефтелей, некислом твороге 2-5% жирности, кисломолочных напитках.
Для очистки крови назначают капельницы глюкозы, Реополиглюкина, при вирусной инфекции – классическую терапию Интерфероном альфа и Рибавирином или более современные схемы, основанные на препаратах прямого противовирусного действия. Нормализовать пищеварение помогают ферменты (Креон, Панзинорм), пробиотики (Лактофильтрум).
Для защиты и восстановления клеток печени необходимы гепатопротекторы с доказанной эффективностью. Они предупреждают переход острого воспаления в хроническое и развитие фиброза/цирроза. При вирусном гепатите С в составе комплексной терапии к применению показана урсодезоксихолевая кислота (УДХК) и препараты на ее основе (Урсосан, к примеру).
УДХК одновременно укрепляет клеточные мембраны гепатоцитов (клеток печени), нормализует состав и движение желчи. Включение Урсосана в схему терапии вирусного гепатита позволяет повысить эффективность противовирусных препаратов. При аутоиммунном гепатите УДХК проявляет противовоспалительный эффект, нормализует иммунный ответ. Пациенты отмечают улучшение аппетита, исчезновение тяжести и болезненности в правом подреберье.2
И помните:
Гепатит не приговор!
Гепатит толчок к действию:
узнать причину,
установить стадию,
лечить!
1 Кюрегян К. К. Лабораторная диагностика вирусных гепатитов. Журнал «Инфекционные болезни: Новости. Мнения. Обучение», 2015.
2 Молочкова О. В. Острый гепатит А с холестазом: течение и терапия. Журнал «Фарматека», 2015.


































