Больше чем цитология
Не все женщины знают, что существуют разные типы цитологических тестов. Жидкостная цитология, или LBC (Жидкостная цитология), также известная как тонкопленочная цитология, является более точным исследованием, чем традиционный цитологический анализ.
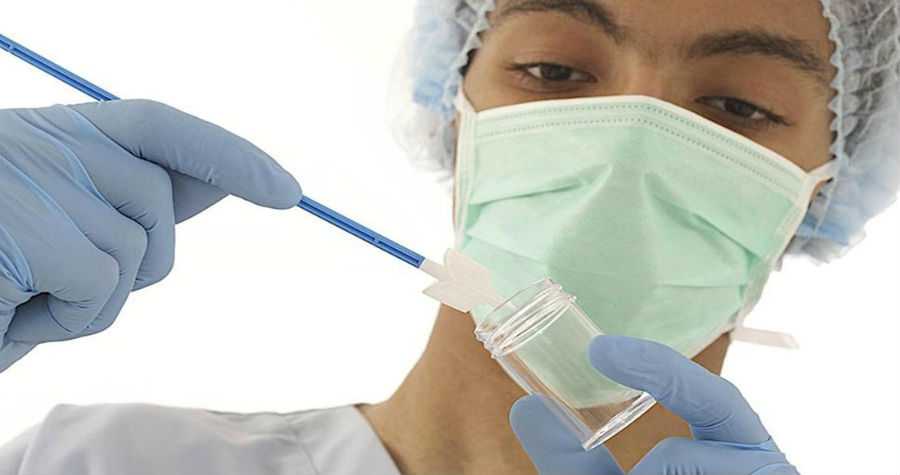
Этот метод был изобретен для улучшения стандартных методов цитологических исследований. Он заключается в том, что мазок с шейки матки берется на специальную жидкую среду, а не на предметное стекло, как в случае «классической» цитологии.
 Жидкостная цитология
Жидкостная цитология
Это позволяет удалить нежелательные элементы из собранного материала, например, эритроциты, бактерии, воспалительные клетки или слизь, и исследование является более точным.
Результаты скрининга шейки матки
По результатам цитологического анализа мазка, выдают заключение. Возможны такие результаты скрининга:
| Заключение | Расшифровка |
| A0 – образец не пригоден для оценки | Такое заключение выдают, если забор клеток шейки выполнен неправильно. Нарушает объективную оценку клеточных структур избыток слизи и крови в образце и недостаток эпителиальных клеток. |
| A1 – отклонений не выявлено | В ходе анализа атипичных клеток и дефектов не обнаружено. |
| A2 – атипические изменения клеток многослойного плоского эпителия неустановленного генеза | Этот результат выдают, когда раковых и предраковых состояний не выявлено, но в образце есть небольшое количество аномальных клеток. Гинеколог при этом может заподозрить воспаления, неправильный подбор контрацепции и препаратов для лечения шейки. |
| A3 – начальная стадия дисплазии | Диагностируется начало предраковых изменений. Причина таких состояний – заражение ВПЧ. |
| А4 – средняя и тяжелая форма дисплазии | Это опасные формы предраковых изменений, требующие немедленного лечения. Высок риск дальнейшей злокачественной трансформации. |
| А5 – аномалии железистого эпителия | В образце обнаружены атипичные железистые клетки слизистой оболочки шейки. |
| А6 – подозрения на рак | В мазке обнаружены признаки онкологических изменений. |
| А7 – предметное стекло разбито | Анализ не удалось провести по причине порчи предметного стекла с образцом. |
Статистика (эпидемиология) рака шейки матки
Выделяют следующие гистологические типы:
1. Цервикальная интраэпителиальная неоплазия III степени.2. Плоскоклеточная карцинома in situ.3. Инвазивная плоскоклеточная карцинома: ороговевающая; неороговевающая; веррукозная.4. Аденокарцинома in situ.5. Инвазивная аденокарцинома.6. Эндометриоидная аденокарцинома.7. Светлоклеточная аденокарцинома.
8. Аденоплоскоклеточная аденокарцинома.9. Аденокистозная карцинома.10. Аденоидная базальная карцинома.11. Мелкоклеточная карцинома.12. Нейроэндокринная опухоль.13. Недифференцированная карцинома.
Степень дифференцировкиG0 – степень дифференцировки не может быть определена.G1 – высокая степень дифференцировки.G2 – умеренная степень дифференцировки.G3 – низкая степень дифференцировки.G4 – недифференцированная опухоль.
Действия после скрининга
После сдачи мазка у женщины могут появляться кровянистые выделения из влагалища. Это признак травмирования слизистых оболочек шеечного канала. Если выделения сохраняются дольше трех дней, вызывают боль и усиливаются, следует обратиться к гинекологу. На протяжении первых дней после забора мазка следует отказаться от половой жизни.
Если по результатам первого скрининга поставить диагноз не удалось, повторный тест проводят через три месяца. За это время слизистая оболочка цервикального канала полностью восстанавливается после травмирования.
Заключение скрининга следует передать гинекологу. По результатам анализа врач назначает дополнительную диагностику. Точность результата цитологии составляет около 75%. Только комплексный подход позволяет поставить точный диагноз.
В нашей стране скрининг на патологии шейки матки не входит в перечень обязательных анализов для женщин. Это одна из причин высокой заболеваемости раком шейки среди россиянок. Проведение регулярного скрининга позволило многим странам снизить показатель заболеваемости на 80%. Защитить женщин от онкологии этого типа позволяет также вакцинация от ВПЧ девушек, не ведущих половую жизнь.
Скрининг рака предстательной железы
Скрининг рака предстательной железы с помощью исследования крови на ПСА у мужчин в возрасте старше 50 лет в настоящее время не считается убедительно доказавшим свою эффективность в связи с большим количеством ложно положительных результатов и осложнений от диагностических манипуляций и проведенного лечения у пациентов с отсутствующим или медленноразвивающимся раком предстательной железы. В связи с этим решение о проведении такого скрининга должно приниматься пациентом с учетом всех рисков.
Данные методы скрининга рекомендуется пациентам, у которых нет повышенного риска развития определенных онкологических заболеваний, связанных с возможными наследственными синдромами. На это может указывать семейная история рака. В этом случае рекомендуется обсудить с онкологом или медицинским генетиком возможность и целесообразность генетического тестирования. Это может изменить подходы к скринингу в сторону увеличения возрастных интервалов и частоты обследований, а также необходимостью дополнительных обследований.
Последние статьи о диагностике

Что покажет МРТ малого таза
МРТ малого таза (полное название магнитно-резонансная томография) — это детальное, неинвазивное сканирование мочеполовой системы женщины и мужчины. По своей безопасности и безвредности она сопоставима с ультразвуковым сканированием, однако информационная точность и ценность данного обследования в разы выше.
Читать далее
Подготовка к МРТ малого таза у женщин
По подготовке МРТ органов малого таза у женщин – это достаточно простая процедура. Она не требует особых усилий. Обычно во время записи на МРТ органов малого таза пациентка информируется о том, как следует правильно подготовиться к диагностике, какие документы и выписки необходимо взять с собой.
Читать далее
Скрининг и лечение предраковых поражений шейки матки
Скрининг
Скрининг на рак шейки матки включает тестирование на ВПЧ-инфекцию для выявления предраковых состояний с последующим назначением соответствующего лечения. Тестирование проводится среди женщин, не имеющих симптомов и чувствующих себя совершенно здоровыми.
Если скрининг выявляет ВПЧ-инфекцию или предраковые поражения, их можно легко лечить и тем самым предотвратить развитие рака. Скрининг может также выявить рак на ранней стадии, когда существует высокая вероятность излечения.
В настоящее время в обновленном руководстве ВОЗ странам рекомендуется использовать для цервикального скрининга тесты на ВПЧ, в частности:
- тесты на ДНК ВПЧ, позволяющие выявлять высокоопасные штаммы ВПЧ, вызывающие почти все виды рака шейки матки;
- тесты на мРНК ВПЧ, позволяющие выявлять ВПЧ-инфекции, приводящие к появлению атипичных клеток.
Тесты на ВПЧ, в отличие от визуального обследования, позволяют получить объективный результат. Они зарекомендовали себя простотой использования, возможностью выявления большего числа предраковых и раковых состояний и спасения большего числа жизней. Их
применение также более экономически оправдано по сравнению с визуальными методами обследования или цитологией (мазок Папаниколау).
В общей популяции женщин скрининг должен проводиться с использованием валидированного теста на ВПЧ начиная с 30-летнего возраста с интервалом каждые 5–10 лет; среди женщин с ВИЧ-инфекцией его следует проводить начиная с 25-летнего возраста.
Кроме того, скрининг среди ВИЧ‑инфицированных женщин должен проводиться чаще, каждые 3–5 лет.
Для проведения цитологии и теста на ВПЧ медицинским персоналом применяются аналогичные процедуры взятия цервикального образца. ВОЗ допускает возможность самостоятельного взятия образцов пациенткой при проведении теста на ДНК (но не мРНК) ВПЧ. Для уверенного
выполнения данной процедуры женщинам должна оказываться надлежащая поддержка.
Скрининг должен быть увязан с лечением и ведением пациентов с положительными результатами скрининга. ВИЧ-положительным женщинам в условиях нехватки ресурсов лечение может назначаться без подтверждающей диагностики. При этом лечение ВИЧ-положительных женщин
можно начинать только после получения положительного на ВПЧ результата теста (например, визуального обследования с использованием уксусной кислоты).
Лечение предраковых положений
В случае необходимости лечения предраковых поражений и соответствия пациентки критериям лечения рекомендуется проводить удаление пораженных тканей методом криотерапии или термоабляции. Оба метода лечения эффективны и безопасны и могут выполняться в амбулаторных
условиях.
В случае несоответствия критериям аблятивного лечения или при наличии подозрений на рак шейки матки пациентку необходимо направить в специализированное медицинское учреждение, в котором имеются возможности для проведения надлежащего обследования методами
кольпоскопии и биопсии. При необходимости ей может быть назначена эксцизия (LLETZ), а в случае рака – составлен индивидуальный план лечения с учетом стадии заболевания, состояния здоровья и предпочтений пациентки, а также доступности медицинских
ресурсов.
Новые методы лечения рака шейки матки
Фотодинамическая терапия (ФДТ) — возможности ФДТ в лечении CIN стали исследовать с 90-х годов прошлого столетия, когда стали проводить попытки оптимизации режимов фотодинамического воздействия на патологический эпителий в качестве альтернативного метода селективного разрушения ткани с сохранением фертильности женщин. Во всех исследованиях были получены высокие результаты ФДТ в лечении CIN различной степени выраженности (более 90%). В то же самое время метод обладает и значительной противовирусной эффективностью по сравнению с альтернативными методами лечения ПВИ (диатермо- и радиокоагуляция, криодеструкция, лазерная вапоризация), где процент эрадикации ВПЧ составляет от 7 до 77%.
Высокие результаты противоопухолевой и противовирусной направленности фотодинамического воздействия обусловлены методикой лечения, заключающейся в облучении цервикального канала на всем его протяжении и всей площади влагалищной порции шейки матки с захватом сводов влагалища. Такой подход позволяет достичь деструкции очагов предрака и начального рака в 94% наблюдений и элиминации генитальных типов ВПЧ у 95,6% женщин.
ФДТ следует проводить после органосохранного лечения предопухолевых и начальных опухолевых изменений в шейке матки с целью эрадикации ВПЧ и профилактики рецидивов заболевания. Методика облучения заключается в фотодинамическом воздействии не только на культю шейки матки, но и на цервикальный канал, своды и верхнюю треть стенок влагалища.
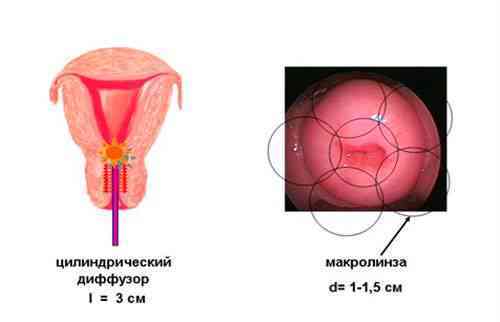 Методика ФДТ шейки матки.
Методика ФДТ шейки матки.
Такой подход обеспечивает эффективное воздействие на папилломавирусы, персистирующие не только в зоне первичного поражения, некроза, но и во внешне неизмененных тканях, прилежащих или окружающих край резекции или деструкции. Таким образом, ФДТ вирус-ассоциированого предрака и начального рака является «минимальным вариантом» органосберегающего лечения с одновременным противоопухолевым и противовирусным воздействием.
Как проводится скрининг?
На данный момент одобренные для скрининга исследования — мазок на онкоцитологию (Пап-тест) и тест на ВПЧ.
ВПЧ обнаруживается при помощи ПЦР (метода полимеразной цепной реакции) в клетках со слизистой шейки матки. Образцы берет гинеколог с помощью цервикального шпателя или цервикальной щетки, которые затем помещает в пробирку и отправляет в лабораторию.
Скрининг всем женщинам с 21 года до 65 лет. После 65 лет скрининг заканчивают, если результаты скрининговых исследований были отрицательны и женщина не относится к группе высокого риска. Группа высокого риска предполагает наличие ВИЧ-инфекции или применение иммуносупрессивной терапии.
Если критериев высокого риска нет, скрининг может состоять из:
- Пап-теста каждые 3 года с 21 года до 65 лет;
- Пап-теста каждые 3 года с 21 года до 29 лет, а с 30 до 65 лет — тестирования на ВПЧ и Пап-теста каждые 5 лет. Эффективность сочетания методов не выше, чем у одного Пап-теста, но позволяет проводить скрининговые исследования реже. Выбор метода скрининга отводится на усмотрение пациентки.
В некоторых странах предлагают только тестирование на ВПЧ раз в 5 лет и проведение Пап-теста при обнаружении вируса.
Тестирование на ВПЧ до 30 лет не рекомендуется, так как в этом возрасте большинство случаев носительства ВПЧ проходит самостоятельно.
В России в рамках диспансеризации предлагают осмотр гинеколога и мазок на цитологию с 18 до 64 лет один раз в три года.
Эффективнее всего проходить скрининг регулярно, однако даже однократный скрининг в течение жизни приводит к снижению заболеваемости и смертности от РШМ.
Показания для проведения скрининга шейки матки
По рекомендациям ВОЗ, здоровым женщинам без признаков патологий, комплексное обследование цервикального канала нужно проводить минимум 1 раз в 5 лет. Если женщина входит в группу риска по онкологии шеечного канала – скрининг делают каждый год.
Группу риска составляют:
- Заражение ВПЧ. Особенно часто рак вызывает ВПЧ 16 и 18 типов. Эти возбудители передаются чаще всего половым путем. Однако иногда заражение ВПЧ происходит при бытовом контакте с больным человеком.
- Заражение другими видами ИППП. Реже вызывать онкологию может хламидиоз, генитальный герпес, цитомегаловирус, ВИЧ. В связи с этим, рак шейки часто встречается у женщин, ведущих беспорядочную половую жизнь.
- Ослабление иммунитета. В норме иммунитет выявляет атипичные клетки и уничтожает их сразу после образования. Если иммунный статус снижен, риск разрастания злокачественных тканей повышается.
- Травмы шейки. Хирургические аборты, тяжелые роды, выскабливания матки травмируют слизистую оболочку шейки. Во время заживления высок риск злокачественного разрастания тканей.
- Гормональные сбои. Шеечный эпителий чувствителен к половым гормонам. При нарушениях гормонального фона, могут появляться эрозии и дисплазии. Эти состояния предшествуют раку.
- Генетическая предрасположенность. Если ближайшие родственницы больны онкологией половой системы, риск злокачественных процессов повышается.
- Лучевая нагрузка. Облучение вызывает аномальное перерождение клеток. Страдает в том числе эпителий шейки матки.
Недостатки обычной цитологии и мазка методом ПЦР:
Мазок с шейки матки берется плоской щеточкой и материал «размазывается» по стеклу:
- врач может не забрать клетки со всей поверхности шейки матки;
- при нанесении на стекло получается мазок с неравномерно нанесенным материалом (где-то толще, где-то тоньше), что не позволяет врачу-цитологу полноценно его осмотреть и корректно оценить все полученные клетки;
- стекло с нанесенным мазком может «засоряться», что так же влияет на качество оценки полученных клеток.
Мазок методом ПЦР в результате покажет есть вирус папилломы человека или нет. По нему нельзя судить о количестве этого вируса, а это имеет значение.
Поэтому в настоящее время наиболее точным методом диагностики является метод жидкостной цитологии. Суть метода заключается в том, что материал забирается с шейки матки с помощью специальной щеточки, которая за счет свой конструкции позволяет захватить клетки со всей поверхности шейки матки и из цервикального канала. Далее щеточка погружается в специальный контейнер с раствором. Это контейнер отправляется в лабораторию. Все клетки с этой щеточки оказываются в специальном растворе, который загружается в сложный аппарат. В нем происходит обработка материала, и после этого клетки тонким и равномерным слоем наносятся на стекло, которое после окраски оценивает врач-цитолог
Помимо этого, аналитический аппарат также «прогоняет» через свой анализатор полученные препараты, что позволяет выявить сомнительные или подозрительные участки и обратить на них внимание врача-цитолога
Такой подход позволяет рассмотреть все полученные при заборе материала клетки и полноценно их оценить. Это существенно увеличивает вероятность точной диагностики состояния клеток шейки матки и позволяет не пропустить их злокачественную трансформацию.
У жидкостной цитологии, как метода ранней диагностики раковых изменений шейки матки, есть еще два важнейших преимущества:
- Напомним, что клетки после забора находятся в специальном растворе, где они могут храниться до полугода. Используя этот раствор можно также провести анализ на наличие вируса папилломы человека количественным методом (Digene-тест). То есть выявить не только наличие этого вируса, но и узнать его количество, а это имеет значение при интерпретации результатов цитологического анализа и влияет на дальнейшую тактику.
- Из полученного раствора с клетками можно сделать еще один важнейший анализ — определение особого белка Р16ink4a. Определение этого белка позволяет прояснить ситуацию при выявлении измененных клеток шейки матки, имеющих косвенные признаки трансформации. Выявление этого белка указывает на то, что клетка имеет серьезные повреждения, и есть высокая вероятность ее злокачественного превращения. Отсутствие этого белка говорит о том, что дефект в клетках не опасен и вероятность злокачественной трансформации минимальна.
Таким образом, из одного забора материала можно сделать три анализа и для этого не надо несколько раз приезжать в клинику. То есть, если у вас берут анализ только для проведения жидкостной цитологии и выявляют «плохие» клетки, то дополнительные исследования (определение количества вируса папилломы человека и анализ на специфический белок) можно выполнить из уже полученного материала, просто дополнительно заказав эти тесты в лаборатории.
Подобный тройной тест позволяет с максимально возможной в настоящий момент точностью провести анализ клеток шейки матки и решить, что делать дальше.
Такой тест важно проводить не только женщинам, у которых уже были выявлены изменения на шейке матки или диагностировано наличие вируса папилломы человека онкогенных типов. Этот тест необходимо выполнять профилактически 1 раз в год, в таком случае вы сможете быть уверены, что не пропустите возможные изменения шейки. . В «Евроонко» выполнятся такой анализ клеток шейки матки
При этом мы работаем совместно с ведущей в нашей стране лабораторией, специализирующейся на цитологических исследованиях, расположенной в одном из крупнейших онкологических лечебных учреждений нашей страны
В «Евроонко» выполнятся такой анализ клеток шейки матки. При этом мы работаем совместно с ведущей в нашей стране лабораторией, специализирующейся на цитологических исследованиях, расположенной в одном из крупнейших онкологических лечебных учреждений нашей страны.

Запись на консультацию круглосуточно
+7 (495) 668-82-28
Внутриартериальная химиотерапия рака шейки матки — запатентованный метод лечения МНИО им. Герцена
Лекарственное противоопухолевое лечение
В Отделение интервенционной онкологии и эндоваскулярной хирургии МНИОИ имени П.А. Герцена — филиала ФГБУ «НМИЦ радиологии» Минздрава России применяется запатентованный метод – « Способ комбинированного лекарственного лечения пациенток с первично нерезектабельным местно-распространённым плоскоклеточным раком шейки матки IB2 и III b. Данная стадия опухоли является неоперабельной. Однако изобретение позволяет создать максимальную концентрацию цитостатика непосредственно в опухолевой ткани и одновременно реализовать системное воздействие химиотерапии, в результате чего происходит резорбция опухоли и перевод процесса в резектабельное состояние.
Плюс внутриартериальной химиотерапи рака шейки матки : *достигается уменьшение объема опухоли; *снижение болевого синдрома; *прекращение или уменьшение кровотечения из наружных половых путей; *возможность перевода нерезектабельной стадии в резектабельную, с выполнением радикального хирургического лечения.
Данный метод лечения хорошо себя зарекомендовал и имеет хорошие прогнозы выживаемости и улучшение качества жизни пациентов – более 3-х лет и даже 5 лет.
Клинический пример:
Пациентка Г., 54 года. У гинеколога наблюдалась с 2008 года (патологии со слов больной не выявлено). С июля 2015 г. на фоне 3 лет менопаузы появились обильные выделения из половых путей серозного характера с неприятным запахом. Пациентка обратилась к гинекологу по месту жительства, заподозрен рак шейки матки, выполнена биопсия. Гистологическое исследование — инфильтративный плоскоклеточный неороговевающий рак. Для дообследования и лечения обратилась в МНИОИ им. П.А. Герцена.
По данным МРТ малого таза шейка матки баллонообразно расширена, в ней определяется неоднородной структуры образование р-ми 48×34×38 мм, распространяющееся на задний свод и верхние отделы стенки влагалища, преимущественно в правых отделах, на небольшом протяжении — на передний свод, строма шейки и цервикальный канал практически не дифференцируются. Наружные контуры шейки четкие, но на небольшом протяжении отсутствует жировая прослойка между ней и прямой кишкой (нельзя исключить прорастание опухоли). Увеличенных лимфоузлов в зоне исследования не выявлено. Признаков инфильтрации параметрия на момент исследования не выявлено. В остальном — без патологии.
В декабре 2015 г. проведен консилиум. С учетом распространенности опухолевого процесса и невозможности операции выработан план условно комбинированного лечения с проведением на первом этапе химиотерапии с использованием комбинированного суперселективного внутриартериального введения препаратов и внутривенное введение таксанов.
После соответствующей предоперационной подготовки согласно клиническим рекомендациям Европейского общества онкологов. Внутриартериально поочередно в левую и правую маточные артерии вводили цисплатин. После премедикации вводили внутривенно паклитаксел.
Интервал между курсами внутриартериальной химиотерапии 21 день.
Лечение пациентака перенесла удовлетворительно.
Спустя 3 недели по данным МРТ органов малого таза после реализации регионарного лечения: шейка матки с ровными и четкими контурами, размерами 31×28×18 мм (ранее 48×34×38 мм), структура миометрия однородная. В остальном — без патологии.
Заключение : выраженная положительная динамика в сравнении с описательными данными — полная резорбция опухоли.
Опухолевый ответ оценивался по критериям RECIST 1.1. Отмечена полная регрессия опухоли.
Через 21 день после проведения регионарной химиотерапия пациентка поступила в отделение онкогинекологии МНИОИ им. П.А. Герцена, где выполнено хирургическое лечение.
При контрольном наблюдении через 1 год после проведенного комбинированного лечения по описанной выше методике — рецидива опухоли не наблюдается.
Различия между LBC и традиционной цитологией?
LBC отличается от традиционной цитологии тем, что решает проблемы, возникающие с традиционными мазками. Речь идет о случаях, когда собранный материал не был равномерно распределен на предметном стекле или значительная часть клеток не была на него перенесена.
Кроме того, жидкостная цитология намного более чувствительна и позволяет получать материалы более высокого качества. Благодаря этому они могут быть использованы в будущем для дополнительной диагностики, например, для обнаружения генетического материала. Поэтому, выбирая плановое обследование у своего гинеколога, спросите его о жидкостной цитологии.
В странах, где скрининг на рак шейки матки был введен достаточно рано, уровень заболеваемости и смертности от этого типа рака значительно снизился. Например, в Англии число женщин, которые приходят цитологические исследования, увеличилось с 40% до 90%, благодаря чему уровень смертности сократился почти в три раза (статистика за 1989–2008 годы).
Когда лучше делать онкоскрининг шейки матки?
Лучшие дни для проведения онкоскрининга матки:
- когда нет менструации, лучше избегать двух дней до или после кровотечения;
- если у женщины нет менструации, она может записаться на цервикальный скрининг в любое время;
- пациентка закончила лечение, если были необычные выделения из влагалища или инфекция, передающаяся половым путем.
Онкоскрининг матки лучше перенести:
- на 3 месяца после родов;
- если женщина планирует беременность;
- на месяц, если пациентка перенесла выкидыш или аборт.
Избегайте использования любых вагинальных лекарств, лубрикантов или кремов за 2 дня до сдачи анализа, так как они могут повлиять на результаты.
https://youtube.com/watch?v=%2520Lralcy1GEu8
Скрининг рака молочной железы
Женщины в возрасте с 40-50 до 75 лет.
В возрасте более 50 лет в большинстве западных стран рекомендовано выполнять маммографию ежегодно или раз в 2 года. В качестве скрининга рака молочной железы выбирается именно маммография – остальные исследования (УЗИ, МРТ молочных желез) являются дополнительными методами диагностики. В интервале с 40 до 50 лет лучше предварительно посетить онколога или маммолога для того, чтобы принять решение о начале скрининга рака молочной железы — в этом возрастном диапазоне решение предлагается приниматься самостоятельно – баланс пользы меньше (в РФ маммографию рекомендуют выполнять с 39 лет, но программы популяционного скрининга рака молочной железы в нашей стране нет).

































